养血方与养血解毒方对咪喹莫特诱导的银屑病样小鼠的作用*
2018-08-27蒙玉娇李宁飞翟春艳刘正荣底婷婷2赵京霞2燕2璐2王洪艳2
蒙玉娇, 李宁飞, 翟春艳, 刘正荣, 李 雪, 底婷婷2, ,赵京霞2, , 王 燕2, , 张 璐2, , 王洪艳2, , 李 萍, 2, △
(1北京中医药大学, 北京 100029;2银屑病中医临床基础研究北京市重点实验室,北京市中医研究所,3首都医科大学附属北京中医医院, 北京 100010)
银屑病是由免疫系统、银屑病相关易感基因位点、自身抗原和环境等多种因素交互作用引起的,以表皮细胞过度增殖和角化不全为特征的慢性炎症性皮肤疾病,包括角质细胞、树突状细胞和T淋巴细胞等在内的多种细胞参与其中[1-2]。其中,T细胞调节功能异常对银屑病的发生发展起到了至关重要的作用。银屑病属中医“白疕”范畴,中医药治疗银屑病疗效显著、毒副作用小,目前依据患者皮损特点、病程等临床表现和体征,银屑病的中医证候分布包括血热证、血燥证和血瘀证[3]。养血解毒方(Yangxue-Jiedu decoction,YXJD)为首都医科大学附属北京中医医院皮肤科治疗血燥型银屑病的常用方剂,临床疗效颇佳,并且通过前期研究,我们对其部分作用机制有了初步认识[4-5]。为了深入探索和优化养血解毒方,我们将其解毒类药物去除,化裁为养血方(Yangxue decoction,YX),采用咪喹莫特(imiquimod,IMQ)诱导的银屑病样小鼠模型[6-7],验证养血方及养血解毒方对银屑病样皮损的干预作用,同时观察2组方剂对此模型干预作用的异同点,为养血解毒方的深入研究和优化奠定基础,为临床提供实验数据和理论支持。
材 料 和 方 法
1 实验动物
BALB/c小鼠50只,雄性,6~8周龄,体重18~22 g,由北京华阜康生物科技有限公司提供,动物许可证编号为SCXK(京)2017-0001,IVC饲养,SPF级,湿度40%~60%,室温25 ℃。
2 主要试剂
养血方(当归15 g、生地黄15 g、丹参15 g、鸡血藤15 g、麦冬10 g、天花粉15 g、苍术10 g、白蒺藜10 g)及养血解毒方(当归15 g、生地黄15 g、丹参15 g、鸡血藤15 g、麦冬10 g、玄参15 g、天花粉15 g、土茯苓30 g、白花蛇舌草30 g、草河车9 g、苍术10 g、白蒺藜10 g)由北京中医医院中药房提供,制剂室负责质量控制,按照小鼠剂量(20 g体重)=成人剂量(60 kg体重)×12.33换算得到小鼠服用剂量(mg/kg),用蒸馏水将中药混匀后浸泡1 h煎煮2次,每次1 h,合并2次滤液浓缩至10只小鼠所用6 d剂量。
咪喹莫特乳膏购自四川明欣药业有限责任公司;甲氨蝶呤(methotrexate,MTX)购自上海信谊药厂有限公司;抗增殖细胞核抗原(proliferating cell nuclear antigen, PCNA)抗体、抗CD3抗体、血清封闭液、 II抗和DAB显色液购自中杉金桥生物技术有限公司。
3 主要方法
3.1造模方法及分组 实验前适应性饲养1周后,50只BALB/c小鼠腹腔注射戊巴比妥钠(80 mg/kg)麻醉,背部退毛,面积约2 cm×2 cm,单笼饲养。随机分为空白(control)组、模型(model)组、MTX组、YX组和YXJD组,每组10只。空白组小鼠背部涂抹凡士林,其余各组每只小鼠背部涂抹5%咪喹莫特乳膏62.5 mg,连续涂抹6 d;空白组和模型组小鼠蒸馏水灌胃,甲氨蝶呤组给予甲氨蝶呤溶液灌胃(1 mg/kg),养血方组与养血解毒方组给予相应水煎剂灌胃,用量均为每次0.2 mL,每天1次。造模当天开始给药,连续给药6 d,第7天取材。
3.2小鼠银屑病样皮损动态观察及银屑病面积和严重程度指数(psoriasis area and severity index,PASI)评分 采用数码相机每日拍照的方式记录小鼠背部皮肤变化,动态观察皮损进展情况,并根据银屑病面积和严重程度指数评分标准,对小鼠鳞屑、浸润和红斑情况进行评分,并将三者总和作为总积分,分别绘制PASI评分趋势线。
3.3小鼠皮肤油脂和水分检测 造模前,采用皮肤水分油分测试笔,选取小鼠背部相同位置皮肤,测量3次,取平均值;第7天,取材前再次对小鼠皮肤油脂和水分进行检测,分析银屑病小鼠皮肤水分/油分丢失情况。
3.4小鼠皮肤HE染色及皮肤厚度检测 造模第7天,取小鼠背部皮肤,固定脱水后石蜡包埋、切片,经HE染色,显微镜下观察小鼠皮肤组织形态学变化并采用IPP 6.0软件测量表皮厚度。
3.5免疫组化法检测小鼠皮损表皮异常PCNA的表达 小鼠皮肤石蜡包埋切片后,免疫组化法检测皮损表皮中PCNA的表达。计数PCNA阳性表达的细胞。
3.6免疫组化法检测小鼠皮损处真皮CD3+T淋巴细胞浸润 小鼠皮肤石蜡包埋切片后,免疫组化法检测皮损真皮中CD3+T淋巴细胞的数量。
3.7Real-time PCR法检测小鼠皮损中白细胞介素(interleukin,IL)-17、IL-23和IL-1β的mRNA表达水平 Real-time PCR法检测小鼠皮损中IL-17、IL-23 和IL-1β的mRNA相对表达量。空白对照组小鼠取与模型组相同部位同等大小的皮肤,采用TRIzol总RNA提取试剂盒进行皮肤RNA提取,cDNA反转录通过PrimeScriptTMRT reagent Kit with gDNA Eraser 进行,ABI7500型荧光定量PCR仪用于扩增,2-ΔΔCt法进行数据的相对定量分析,引物序列详见表1。
4 统计学处理
采用SPSS 18.0进行统计学分析,计量资料采用均数±标准差(mean±SD)表示,两组比较采用t检验;多组间比较采用单因素方差分析(one-way ANOVA),以P<0.05为差异有统计学意义。

表1 Real-time PCR 引物序列
F: forward; R: reverse.
结 果
1 养血方与养血解毒方对银屑病样小鼠背部皮损作用的动态观察
小鼠背部皮肤变化动态观察显示,空白组小鼠皮肤光滑、柔软,无鳞屑和红斑;背部涂抹咪喹莫特后,小鼠皮肤逐渐变红并形成红斑,并有白色鳞屑长出,鳞屑黏着不易脱落,随着涂抹天数的增加,鳞屑增多,红斑变大颜色加深,且皮肤不断增厚,浸润严重,小鼠出现搔抓行为,与临床银屑病患者皮损表现类似;与模型组相比,用药组小鼠鳞屑明显变薄、减少,鳞屑厚度减轻,红斑色浅面积小,皮肤增厚程度轻,浸润不明显,皮损症状均有所缓解;与养血组相比,养血解毒组和甲氨蝶呤组皮损处白色鳞屑稀少,皮肤较光滑、柔软,浸润轻,见图1。
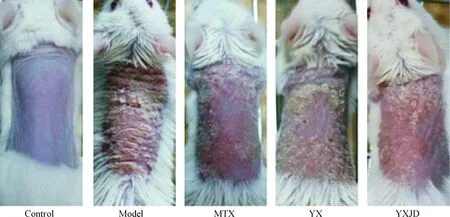
Figure 1. Skin lesions of the psoriasis-like mice in each group on the 7th day.
对小鼠背部皮损情况进行PASI评分,与空白组相比,背部涂抹咪喹莫特的小鼠第2天即有鳞屑、浸润和红斑表现,随着涂抹天数的增加,鳞屑、浸润、红斑及总分都呈现上升趋势,提示皮损不断加重,其中第3~4天鳞屑增加程度最大,浸润在第3~5天增加程度明显,红斑在第2~3天和第4~5天增加明显;与模型组相比,用药组皮损鳞屑、浸润、红斑评分及总分均明显减少,上升趋势缓慢;与养血方组相比,养血解毒方组和甲氨蝶呤组皮损处鳞屑增加缓慢,红斑出现时间晚,面积小,颜色浅,见图2。
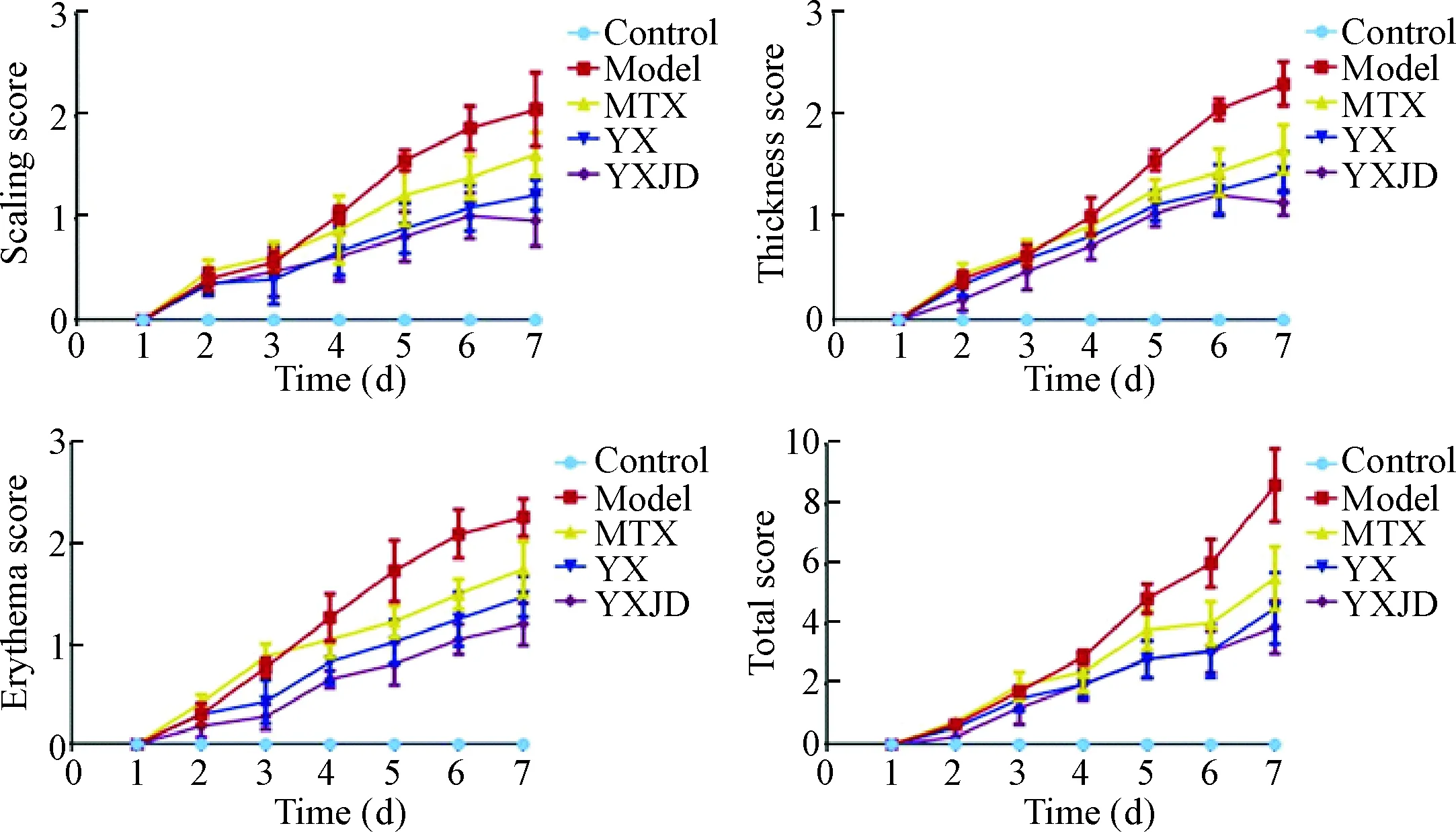
Figure 2. PASI scores of the mice with psoriasis in each group.
2 养血方与养血解毒方对银屑病样小鼠皮肤水分/油分含量的影响
造模前皮肤水分/油分检测结果示,造模前各组小鼠背部皮肤水分/油分含量的差异无统计学显著性;造模第7天,与空白组相比,模型组背部皮肤干燥,水分丢失严重(P<0.01),油分含量明显减少(P<0.01);与模型组相比,养血解毒方组小鼠皮肤干燥程度低,水分/油分含量高(P<0.05),养血方组、甲氨蝶呤组与模型组比较无显著差异,见图3。
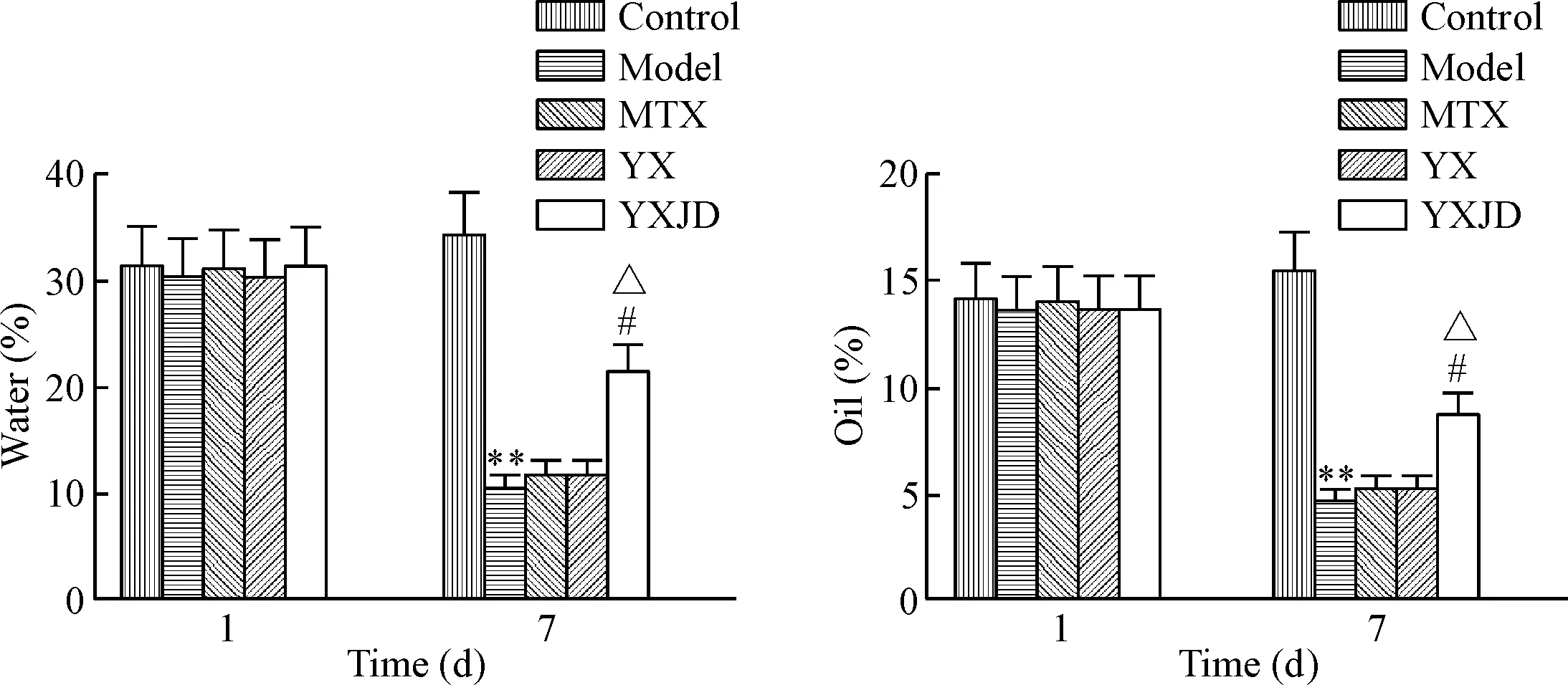
Figure 3. The changes of Water-oil content of the back skin of the mice with psoriasis in each group. Mean±SD.n=10.** P<0.01vscontrol group;#P<0.05vsmodel group;△P<0.05vsYX group.
3 养血方与养血解毒方对银屑病样小鼠皮损病理改变及表皮厚度的影响
显微镜下观察HE染色结果,空白组表皮薄、细胞浸润稀少;模型组表皮规则增生明显,棘层肥厚,表皮同时存在角化不全与角化过度,角质层存在蓄积大量中性粒细胞和变性表皮细胞的Munro微脓肿,真皮层炎性细胞浸润明显,皮损病理特点表现与银屑病患者类似;应用养血方、养血解毒方和甲氨蝶呤后,真皮层炎性细胞数目减少,表皮增生减轻,皮损组织的病理表现有所改善,且养血解毒方组和甲氨蝶呤组对表皮增生的改善作用更明显,见图4A。
使用IPP 6.0软件测量HE染色后各组表皮垂直厚度,模型组明显高于空白组(P<0.01),养血方组与养血解毒方组低于模型组(P<0.05),养血解毒方组与甲氨蝶呤组比较无显著差异,见图4B。
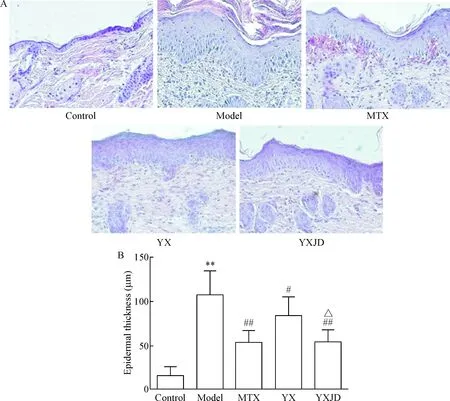
Figure 4. The histopathological observation of skin lesions (A; HE staining,×400) and epidermal thickness of skin lesions (B) in each group. Mean±SD.n=10.** P<0.01vscontrol group;#P<0.05,##P<0.01vsmodel group;△P<0.05vsYX group.
4 养血方与养血解毒方对银屑病样小鼠皮损表皮PCNA表达的影响
免疫组化结果显示,空白组表皮PCNA正常表达,于基底层呈线性分布,棘层较少甚至无表达;模型组表达量明显增多,广布于表皮层,显微镜(×400视野)下PCNA表达阳性细胞统计显示,模型组表皮PCNA表达阳性细胞数明显高于空白组(P<0.05),养血方组、养血解毒方组和甲氨蝶呤组PCNA阳性细胞数低于模型组(P<0.05),养血解毒方组与养血方组比较,PCNA阳性细胞数明显降低(P<0.05),养血解毒方组PCNA阳性细胞数低于甲氨蝶呤组,但差异无统计学意义,见图5。
5 养血方与养血解毒方对银屑病样小鼠皮损真皮CD3表达的影响
免疫组化结果显示,空白组皮损真皮层的CD3+T细胞水平低,零星分布;模型组分布较多,显微镜(×400)下CD3+T细胞的数量统计显示,模型组明显高于空白组(P<0.05);养血方组、养血解毒方组和甲氨蝶呤组CD3+T细胞数量均低于模型组(P<0.05);养血解毒方组的CD3+T细胞数量明显低于养血方组(P<0.05);养血解毒方组优于甲氨蝶呤组,但差异无统计学意义,见图6。
6 养血方与养血解毒方对银屑病样小鼠皮损中IL-17、IL-23和IL-1β mRNA相对表达量的影响
Real-time PCR结果显示,模型组皮损中IL-17、IL-23 和IL-1β的mRNA相对表达量均显著高于空白组(P<0.01);应用养血方、养血解毒方和甲氨蝶呤后,3种细胞因子的mRNA相对表达较模型组均明显降低(P<0.05),养血解毒方组3种细胞因子mRNA相对表达量降低的程度高于养血方组(P<0.05)和甲氨蝶呤组(P<0.05),见图7。
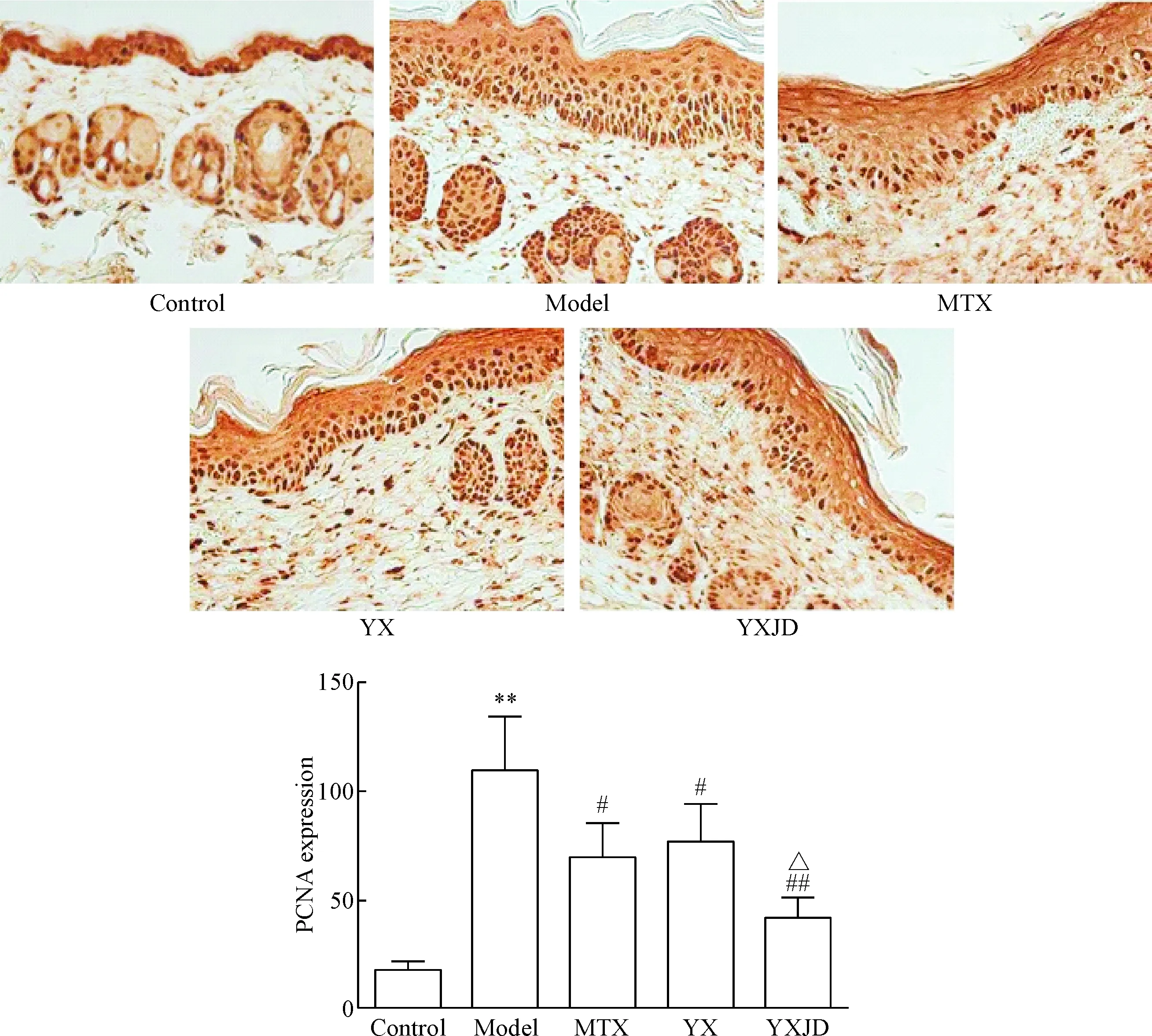
Figure 5. The PCNA expression in the skin lesions and the quantitative analysis of the PCNA staining positive cell numbers in the skin lesions of each group (IHC,×400). Mean±SD.n=10.**P<0.01vscontrol group;#P<0.05,##P<0.01vsmodel group;△P<0.05vsYX group.
讨 论
银屑病俗称“牛皮癣”,特征性损害为银白色鳞屑、红斑等,是临床常见的慢性炎症性皮肤疾病,其病情反复迁延,皮损、鳞屑和瘙痒等症状使患者承受着巨大的心理负担,同时面临体力活动、认知功能和生活质量等方面的降低。银屑病的发病原因复杂多样,主要是由遗传易感性和多种环境刺激下引起的皮肤中异常免疫应答所驱动,患者体内以T细胞为代表的的免疫细胞常呈高度活化状态,抑制细胞增殖及其下游细胞因子的分泌可以有效缓解银屑病,在过去20年的研究也明确了IL-23/IL-17-T细胞轴在银屑病发病机制中的中心作用[8]。其中辅助T细胞17(Th17)作为与自身免疫性疾病发病相关性极强的T细胞亚群,在银屑病的发病中发挥重要作用。与其相关的细胞因子IL-17和IL-23水平与疾病的严重程度与转归密切相关[9]。
IL-23主要由活化的树突状细胞分泌,是银屑病发病的独立危险因素之一,小鼠真皮注射IL-23可诱导角质细胞过度增殖、皮肤炎症反应和银屑病样皮损。同时作为促Th17细胞因子,IL-23具有使记忆T细胞分泌IL-17,促进Th17细胞分化、增殖的作用,银屑病患者的外周血中存在着IL-23和Th17类细胞因子的升高,在银屑病患者皮损处,IL-23mRNA和IL-17mRNA大量存在,明显高于正常皮肤[10]。IL-1β由T细胞活化产生,在银屑病发生发展的多个环节中发挥重要作用,已有研究表明IL-1β表达程度与皮损严重程度有关[11]。
目前广泛应用的银屑病研究模型为咪喹莫特诱导的小鼠模型,可快速诱导出与人类银屑病相似的皮肤表现。咪喹莫特为治疗尖锐湿疣的临床药物,作用在于促进皮肤炎症因子产生而发挥抗病毒功效。在模型建立过程中,咪喹莫特通过激活Toll样受体,激活T淋巴细胞,诱导小鼠皮肤出现银屑病样改变,在临床特征、组织病理和发病分子学特征方面,与人类银屑病发病机制极为相似,操作简单、重复性好,同时存在T细胞高度活化的状态,可用于阐明银屑病发病机制和验证药物的疗效[12]。
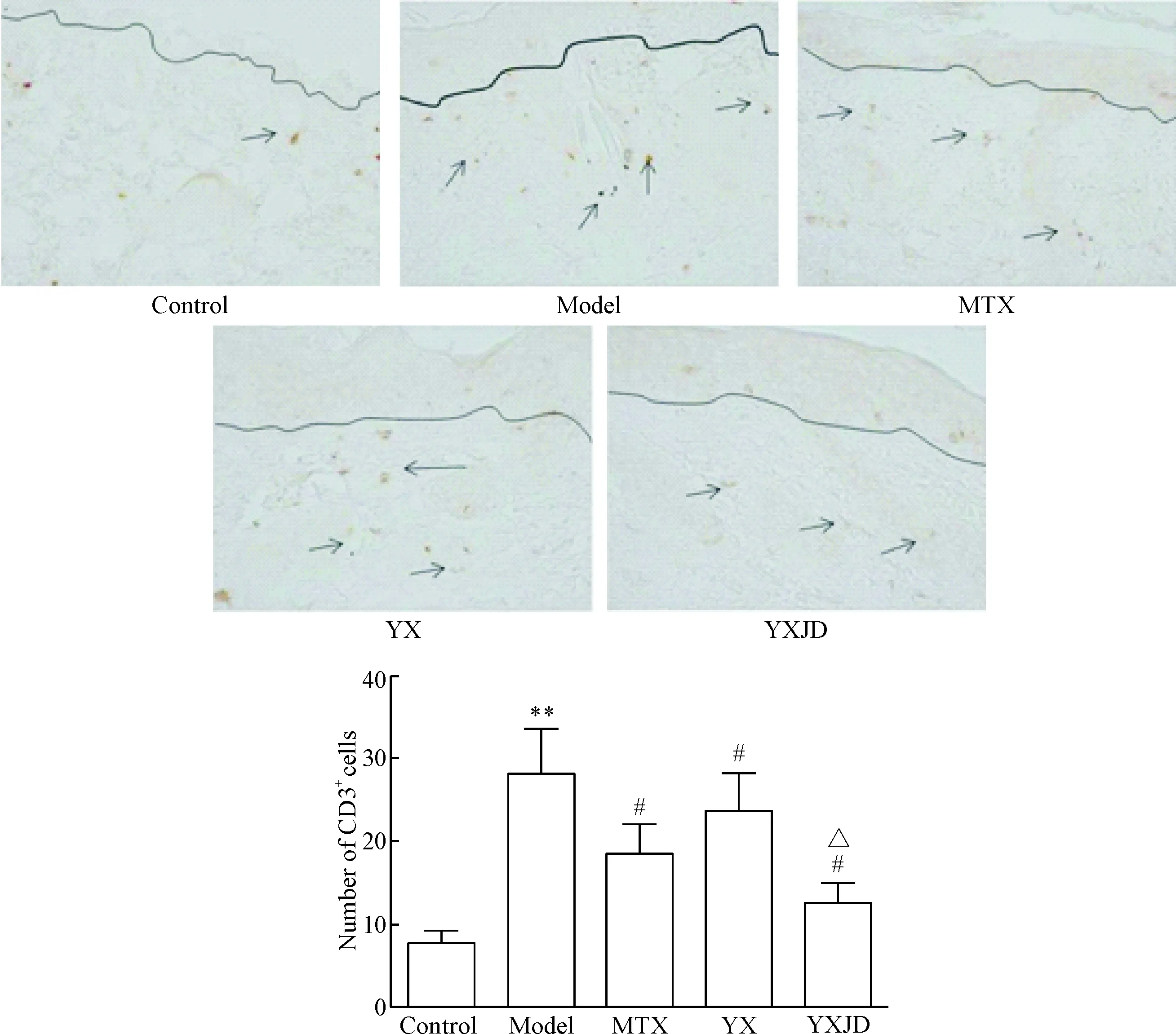
Figure 6. CD3+cells in the skin lesions and the quantitative analysis of CD3+positive cell numbers in the skin lesions in each group (IHC,×400). Mean±SD.n=10.** P<0.01vscontrol group;#P<0.05vsmodel group;△P<0.05vsYX group.

Figure 7. The relative mRNA expression of IL-1β, IL-17 and IL-23 in the skin lesions of each group. Mean±SD.n=10.** P<0.01vscontrol group;#P<0.05,##P<0.01vsmodel group;△P<0.05vsYX group;▲P<0.05vsMTX group.
祖国医学历代医家对银屑病的病因病机多论述为血虚燥热、皮肤失养,并总结出以血热、血燥与血瘀为主的内在病因,可知“血分”为银屑病研究的切入点[13]。外邪或内伤等致病因素入侵,蕴久化热,热入营血,热邪蒸津灼血,血瘀血滞,瘀久成毒,毒损血络,进一步灼伤营血,化燥生风,导致肌肤失养,因此血分蕴毒体现了银屑病的实质病机,而血燥与毒热又贯穿了银屑病的始终,临床治疗遵循从血论治,采用具有养血和解毒功效的中药对血燥证银屑病具有较好疗效[14]。养血解毒方是北京中医医院临床治疗银屑病的有效方剂,由当归、生地黄、丹参、鸡血藤、麦冬、玄参、天花粉、土茯苓、白花蛇舌草等组成,其中土茯苓和鸡血藤为君药,土茯苓甘淡平,凉血解毒利湿,鸡血藤温苦甘,养血活血通络;当归、生地、丹参养血活血,板蓝根、白花蛇舌草清热解毒,玄参、麦冬、天花粉清热养阴,全方共奏养营血、清毒热之效[15]。为了进一步研究养血解毒方的作用机制,对其组成进行深入探索,以利于临床用药优化,我们将养血解毒方筛选出养血类药物组成养血方,由当归、生地黄、丹参、鸡血藤、麦冬、天花粉等组成。
本次研究中,对银屑病样小鼠皮损发展动态观察显示,模型组小鼠背部涂抹咪喹莫特后逐渐出现白色鳞屑、红色斑点和皮肤增厚,并随着涂抹天数的增加,鳞屑逐渐增大,红斑面积增加、颜色变深,甚至有出血点,皮肤浸润肥厚严重,且皮损干燥程度严重,小鼠搔抓行为增多,符合临床银屑病患者的表现;同时,HE染色观察皮损病理表现发现,模型组表皮细胞过度增殖与角化不全大量存在,表皮厚度增加。应用养血方与养血解毒方后,对小鼠皮损症状均有改善作用,从鳞屑表现,红斑颜色、面积,皮肤增厚程度来看,养血解毒方效果优于养血方,鳞屑薄且少,皮损表现较光滑、柔软,红斑色浅、面积小,浸润程度更轻。临床常用PASI评分评估药物对银屑病的疗效作用,根据PASI评分标准对小鼠进行评分的结果显示,模型组皮损积分呈现逐步上升的趋势,且从第3天开始,疾病的发展速度加快,皮损加重的程度更大,开始出现银屑病发展的高峰期。应用养血方与养血解毒方后,两者都可以降低小鼠鳞屑、浸润和红斑的积分,皮损发展趋势均比模型组缓慢且症状轻;养血解毒方与养血方比较,其疾病严重程度更低,同时在降低疾病发展速度、减轻皮损加重程度上,养血解毒方优于养血方。HE染色显示,养血方与养血解毒方均可以减少表皮厚度,对角质细胞的过度增殖和角化不全有抑制作用,其中,养血解毒方对减轻表皮厚度的程度明显大于养血方。
皮肤是人体的第一道防线,对维持人体内环境的稳态以及抵御外界有害因素的损伤有着不可或缺的作用,完整的皮肤屏障是皮肤发挥物理和化学屏障功能的先决条件,它可为机体隔离外界有害因素,抵抗机体所受的侵袭和损伤,同时防止体内营养物质、水分的丢失[16]。对于炎症性皮肤疾病,表皮屏障功能破坏会导致表皮的增生,炎性细胞浸润增加,局部炎症反应更加剧烈,银屑病患者皮损长期炎症反应及物理搔抓会导致皮肤表皮屏障功能严重降低[17]。表皮水分、油脂含量是反映表皮屏障功能的重要指标,实验中皮肤水分/油分含量检测结果显示,养血解毒方可以降低水分/油分散失的水平,对维护表皮屏障功能、减少经皮水分丢失程度有作用,而养血方与模型组比较无差异。结合银屑病由血分热毒蕴结引发血虚风燥、肌肤失养的发病机制,以及患者表皮细胞消化不全、炎性细胞过度浸润等表皮屏障功能下降的临床表现,提示养血解毒方以养血类药物配伍土茯苓、板蓝根、白花蛇舌草为代表的解毒类药物对皮肤屏障功能的恢复具有一定的作用。
角质细胞的异常增殖与活化作为银屑病皮损主要病理表现,是引起表皮异常增厚的重要原因,PCNA是反映细胞增殖情况的指标[18],免疫组化法检测皮损表皮层细胞活跃程度发现,模型组PCNA含量明显高于空白组,皮损表皮层细胞活跃程度高,大量存在细胞的过度增殖,养血方与养血解毒方应用后可以抑制表皮细胞增殖,将表皮细胞增殖局限于基底层,而养血解毒方组与养血方组比较,养血解毒方组在调节表皮细胞分化方面优于养血方组。
T淋巴细胞异常活化和浸润导致的过度免疫反应是银屑病典型特征[19],免疫组化法检测真皮层T细胞浸润情况发现,与空白组相比,模型组皮损真皮层CD3+T细胞浸润明显;养血方与养血解毒方应用后可以减少真皮层CD3+T淋巴细胞浸润,而养血解毒方组与养血方组比较,养血解毒方组在抑制真皮层T细胞浸润方面均优于养血方组,表明养血方与养血解毒方均可以抑制T细胞增殖,减轻小鼠皮肤免疫反应,达到缓解症状的目的,而养血解毒方效果优于养血方。
基于文献与前期研究基础,我们明确皮损炎症相关因子IL-23、IL-17和IL-1β处于免疫信号通路下游,可作用于角质细胞、内皮细胞等介导皮肤炎症反应,促进银屑病样皮损的形成[20]。采用real-time PCR法检测银屑病样小鼠皮损中IL-17、IL-23和IL-1β的mRNA表达水平发现,模型组IL-17、IL-23和IL-1β的mRNA相对表达量均明显上升,这与我们前期研究及文献报道一致。养血方与养血解毒方能够降低IL-17、IL-23和IL-1β的mRNA相对表达量,其中养血解毒方组IL-1β的mRNA相对表达量低于养血方组,这表明养血解毒方与养血方对Th17细胞通路具有明显的抑制作用,而养血解毒方的作用更明显。
本次研究中,我们通过建立咪喹莫特诱导的银屑病样小鼠模型,观察到养血方与养血解毒方对小鼠皮损的缓解作用,并对作用机制进行探讨后发现,养血方与养血解毒方可通过减少T细胞浸润,抑制Th17通路,减轻免疫反应,降低皮损内相关炎症细胞与炎症因子水平达到治疗目的。养血解毒方在治疗银屑病小鼠方面效果更佳,作用更全面,在阻断IL-17/IL-23-T细胞轴炎症反应时,养血解毒方中养血类药物与解毒类药物起到了协同作用;同时,养血解毒方可改善银屑病表皮屏障功能,而养血方不具备此作用,这是由解毒类药物单独发挥此作用,或养血药物与解毒药物配伍发挥作用,仍待进一步探索。甲氨蝶呤是临床治疗银屑病常用的免疫抑制剂,该药可改善患者症状,但安全性较差,易引起诸多不良反应而导致患者依从性差、治疗中断等,出现病情反复甚至加重现象,难以达到预期疗效。本次研究显示,养血解毒方与甲氨蝶呤相比,对于改善皮损表现差异不明显,但在提高皮肤屏障功能、降低炎症因子表达水平方面,养血解毒方优于甲氨蝶呤。针对银屑病病因未完全明确、无特效药物的现状,复方中药因临床疗效确切且不良反应少成为研究热点,具体作用机制亟待我们深入探索。以上研究为中医药临床治疗提供了基础理论依据,并为方剂的优化提供方向。
