自动化腹膜透析在住院终末期肾脏病患者中的适用性探讨
2018-08-10徐焱张苗蒋春明徐鹏飞王娟朱微
徐焱,张苗,蒋春明,徐鹏飞,王娟,朱微
(南京医科大学鼓楼临床医学院/南京大学医学院附属鼓楼医院 肾内科,江苏 南京 210008)
自动化腹膜透析(automated peritoneal dialysis,APD)是指利用腹膜透析机进行透析液交换的一种透析方式。APD较传统手工操作腹膜透析有许多临床优势,主要体现在其可实施灵活多样的透析方案,从而满足临床不同的需求。虽然APD已成为西方发达国家主流的透析模式,其在我国尚未普及,相关临床使用经验报道也较少[1]。近年来,本文作者将APD应用于院内终末期肾脏病患者的非计划腹膜透析早期诱导治疗,取得了较好的临床疗效,现报道如下。
1 对象与方法
1.1 研究对象与分组
2016年1月1日至2017年7月31日在本科应用APD进行非计划透析治疗的终末期肾脏病患者共53例。其中男31例,女22例;平均年龄为(60.7±16.7)岁。非计划透析是指患者在置管后2周内因出现经临床保守治疗无法改善的尿毒症相关症状,为防范严重并发症发生而开始的腹膜透析治疗。根据患者采用APD治疗模式,分为间歇性腹膜透析(intermittent peritoneal dialysis,IPD)和潮式腹膜透析(tidal peritoneal dialysis,TPD)两组。其中IPD治疗组30例,TPD治疗组23例。
1.2 治疗方案
均采用百特低钙葡萄糖透析液(Baxter International Inc,Dianeal® PD4)进行治疗。腹膜透析机为MORESTEP迈达医疗产品。IPD采用每循环1 000~1 500 ml留腹,每次循环1~2 h,视临床需要每天交换6~10次。TPD模式潮容量采用最初留腹剂量的50%,初始进液量1 000~1 500 ml,每次循环持续时间为1~2 h,每天交换8~14次。透析液葡萄糖浓度(质量比)多为1.5%或2.5%,在部分严重容量过负荷的患者采用4.25%高糖透析液。
严重高钾血症(血钾大于7.0 mmol·L-1)和严重容量过负荷(伴心衰症状)的患者在APD治疗的同时,根据病情给予相应的降钾、利尿(尚有残余尿量者)以及相应治疗,严重酸中毒(动脉血pH值<7.2)者根据病情需要联合静脉使用碳酸氢钠。轻微高钾、容量过负荷及代谢性酸中毒患者除透析治疗外无特殊处理。
1.3 观察指标
1.3.1 治疗效果 (1) 内环境与生化指标:伴严重高钾血症、严重酸中毒(动脉血pH值<7.2)的患者在APD治疗开始后4、24、72 h复查血钾及动脉血气分析;非严重高钾血症和代谢性酸中毒患者在APD治疗后24、72 h复查血钾和动脉血气分析。
(2) 临床症状:有严重消化道症状患者根据微型营养评定简表(mini nutritional assessment,MNA)评估其透析前后饮食状况[2];明显容量过负荷患者观察每日体质量变化情况;有心衰表现的患者评估治疗前后纽约心功能分级(New York Heart Association,NYHA)以及血清B型尿钠肽(type B natriuretic peptide,BNP)变化情况。
1.3.2 安全性与并发症 记录治疗过程中发生的意外情况如机器报警、导管脱落、导管牵拉等。观察治疗期间疝气、鞘膜积液、皮肤渗液、导管功能障碍、腹膜透析相关感染、灌注/引流痛等导管相关并发症情况。
1.4 统计学处理
计量资料以均数±标准差或中位数及四分位数表示,组间比较采用独立样本t检验,自身前后比较采用配对样本t检验或Wilcoxon检验(非正态数据);计数资料以绝对数(百分数)表示,率的比较采用卡方检验。采用SPSS 21.0软件进行统计学分析,P<0.05为差异有统计学意义。
2 结 果
2.1 患者一般资料
IPD和TPD两组基线资料差异均无统计学意义(P>0.05),见表1。
表1患者的基线和透析情况
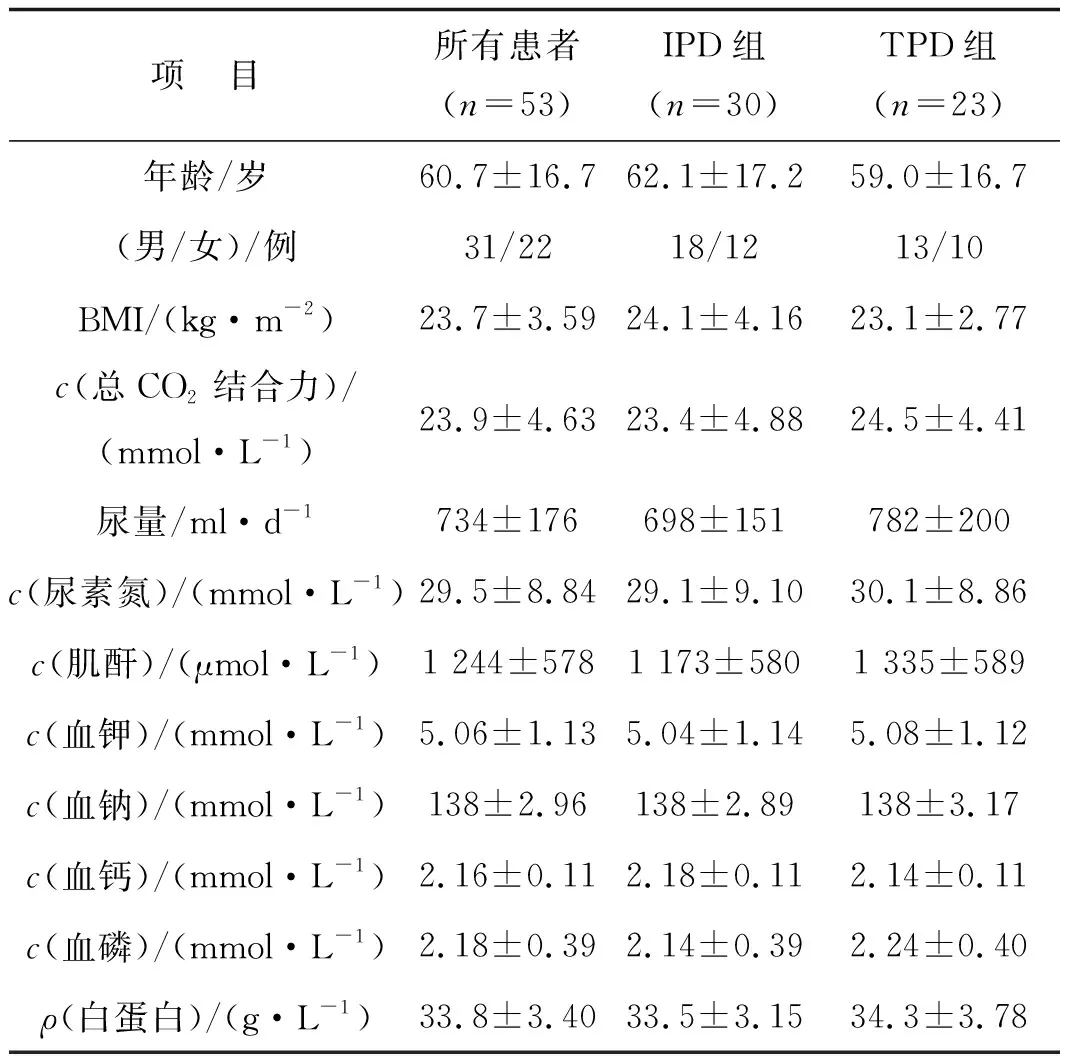
项 目所有患者(n=53)IPD组(n=30)TPD组(n=23)年龄/岁60.7±16.762.1±17.259.0±16.7(男/女)/例31/2218/1213/10BMI/(kg·m-2)23.7±3.5924.1±4.1623.1±2.77c(总CO2结合力)/(mmol·L-1)23.9±4.6323.4±4.8824.5±4.41尿量/ml·d-1734±176698±151782±200c(尿素氮)/(mmol·L-1)29.5±8.8429.1±9.1030.1±8.86c(肌酐)/(μmol·L-1)1 244±5781 173±5801 335±589c(血钾)/(mmol·L-1)5.06±1.135.04±1.145.08±1.12c(血钠)/(mmol·L-1)138±2.96138±2.89138±3.17c(血钙)/(mmol·L-1)2.16±0.112.18±0.112.14±0.11c(血磷)/(mmol·L-1)2.18±0.392.14±0.392.24±0.40ρ(白蛋白)/(g·L-1)33.8±3.4033.5±3.1534.3±3.78
53例患者共存在64个非计划透析的指征,其中以严重氮质血症(血清尿素氮大于35 mmol·L-1)伴保守治疗无法缓解的尿毒症症状最为常见,共23例(43.4%);其后依次为保守治疗难以纠正的高钾血症、代谢性酸中毒和容量过负荷。非计划透析的原因分布在IPD和TPD两组中差异无统计学意义(P>0.05)。见表2。

表2 非计划腹膜透析治疗的原因例
2.2 治疗效果
23例APD治疗前存在严重氮质血症的患者,在治疗后72 h患者血清尿素氮和肌酐水平均显著下降(P<0.01)。IPD和TPD组患者血清尿素氮和肌酐变化情况见表3。两组患者在血清尿素氮和肌酐下降程度上差异无统计学意义(P>0.05)。
表3APD治疗的效果
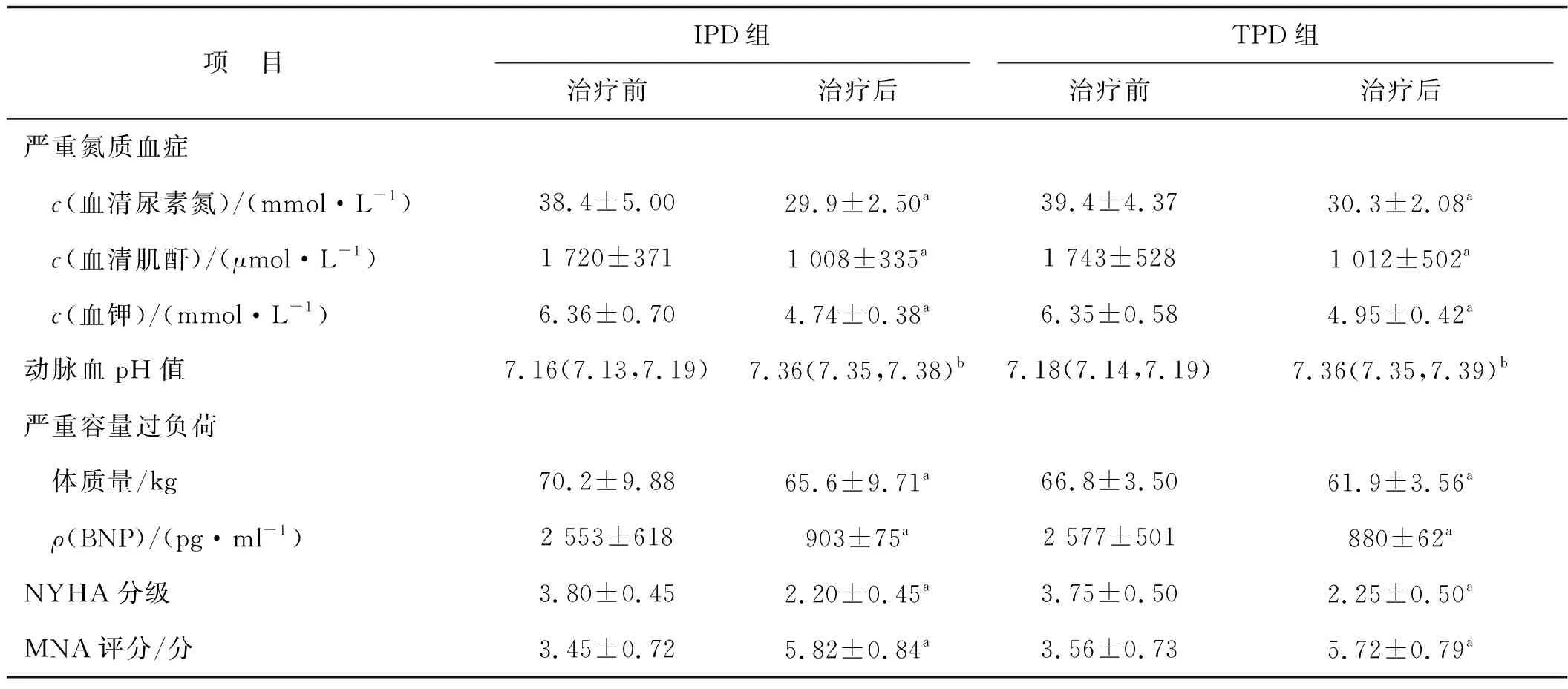
项 目IPD组TPD组治疗前治疗后治疗前治疗后严重氮质血症 c(血清尿素氮)/(mmol·L-1)38.4±5.0029.9±2.50a39.4±4.3730.3±2.08a c(血清肌酐)/(μmol·L-1)1 720±3711 008±335a1 743±5281 012±502a c(血钾)/(mmol·L-1)6.36±0.704.74±0.38a6.35±0.584.95±0.42a动脉血pH值7.16(7.13,7.19)7.36(7.35,7.38)b7.18(7.14,7.19)7.36(7.35,7.39)b严重容量过负荷 体质量/kg70.2±9.8865.6±9.71a66.8±3.5061.9±3.56a ρ(BNP)/(pg·ml-1)2 553±618903±75a2 577±501880±62aNYHA分级3.80±0.452.20±0.45a3.75±0.502.25±0.50aMNA评分/分3.45±0.725.82±0.84a3.56±0.735.72±0.79a
注:各项目两组患者分别有13、10,11、8,8、5,5、4,11、9例;与治疗前相比,aP<0.01;bP<0.05
经保守治疗后仍反复出现高钾血症或重度高钾血症的19例患者,经APD治疗24 h后,平均血钾水平显著下降(P<0.01),72 h后均恢复正常。IPD和TPD组治疗前后患者血钾变化情况见表3。两组患者血钾总体下降水平差异无统计学意义(均P<0.05)。5例出现严重高钾血症,患者在给予常规高钾处理措施包括碳酸氢钠输注、袢利尿剂静脉推注以及葡萄糖+胰岛素等治疗的同时开始透析治疗,其中3例IPD患者采用1 000 ml每小时交换1次治疗,2例TPD患者采用1 200 ml留腹、每小时交换1次、潮式剂量为600 ml的方案治疗。4 h后复查血钾,IPD患者血钾分别由透析前的7.55、7.04、7.13 mmol·L-1下降至5.53、5.17、4.90 mmol·L-1,TPD患者血钾分别由透析前的7.15、7.32 mmol·L-1下降至5.81、5.93 mmol·L-1;24 h后复查患者血钾水平进一步下降;72 h后复查所有患者血钾维持在5.0 mmol·L-1以下。
合并严重代谢性酸中毒行APD治疗后13例患者动脉血pH值恢复正常,且两组动脉血pH值变化程度上也无差异(P>0.05)。APD治疗患者中有9例出现明显容量过负荷,治疗后水肿症状逐日改善,两组在各项指标变化程度上均无差异(P>0.05)。
在APD治疗前有20例患者存在显著消化道症状,72 h后患者消化道症状显著缓解,平均MNA评分上升(P<0.01)。但两组在MNA评分改善程度上无差异(P>0.05)。
2.3 安全性及并发症
53例因非计划透析行APD治疗的患者,在72 h治疗过程中无死亡病例,患者不适症状以及异常指标均得到缓解,无透析失衡发生,重要生命体征均保持稳定。
所有患者透析治疗过程中均未出现导管脱落。治疗过程中共有11例出现频繁机器报警,其中10例发生在IPD组,显著高于TPD组的1例(P<0.05)。报警原因主要为引流和(或)灌注过慢,经过变换体位等处理后可继续APD治疗。IPD治疗患者总并发症发生率为40.0%,显著高于TPD治疗患者的8.70%(P<0.05)。其中TPD组灌注/引流痛发生率为4.35%(1/23),显著低于IPD患者的30.0%(9/30,P<0.05)。两组均无疝气和腹膜透析相关腹膜炎发生。IPD组鞘膜积液、切口渗漏和导管功能障碍均发生1例,TPD组仅发生1例切口渗漏,两组差异均无统计学意义。鞘膜积液和切口渗漏患者在降低留腹剂量后继续完成治疗,导管功能障碍患者经运动后自行复位,继续APD治疗。
3 讨 论

严重氮质血症是本组住院患者最主要的非计划透析治疗的原因。尽管患者采用的APD模式和透析剂量不尽相同,在经过72 h治疗后,所有患者的血清尿素氮和肌酐水平均显著降低。伴严重消化道症状的患者在治疗后食欲状况有显著改善。这提示在APD早期,无论是采用IPD还是TPD模式,在合适透析处方治疗下,患者氮质血症及相关症状均可得到有效缓解。本研究资料也显示,对于其他常见导致患者非计划透析的原因如高钾血症、代谢性酸中毒以及容量过负荷等,APD治疗亦可在较短的时间内迅速有效缓解患者相应的严重异常生化指标、症状/体征。提示,从临床治疗效果的角度讲,无论是IPD还是TPD用于患者的非计划透析治疗,均可取得满意的疗效。
本研究TPD模式有较少的机器故障报警发生,可能与新置管导管功能尚不完全稳定有关。由于TPD治疗只须在治疗周期的最后一次实施全部引流,从而减少了因引流不足带来的机器故障报警几率。同时,TPD治疗使腹腔持续保留部分液体,使患者灌注/引流痛发生几率显著下降,从而治疗体验更好。这一结果与Wang等[16]最近的研究结果类似。
综上所述,APD可安全、有效应用于院内非计划透析患者的诱导透析治疗。TPD治疗较IPD有更少的机器报警和灌注/引流痛发生,应用于非计划透析的早期治疗具有一定临床优势,有较好的临床应用前景。
