负压引流联合灌洗治疗颈部脓肿35例临床分析
2018-06-02徐桂容关兵于爱民
徐桂容 关兵 于爱民
颈深部感染是指颈深筋膜浅层深面的组织感染,形成脓肿后病情危重且发展迅速,可引起多种并发症,甚至死亡,病死率可高达20%[1],接诊后正确、有效、及时的治疗可提高治愈率,并减少并发症的发生。颈深部脓肿诊断一般不难,一旦确诊,及时切开引流及合理抗生素应用是关键,常规引流管容易堵塞而致引流不畅,碘仿纱条引流换药时间长且又增加患者的痛苦,负压引流联合灌洗有利于渗出物的引流且换药方便。我科2010年2月~2016年3月采用负压封闭引流联合灌洗治疗颈深部感染35例,获得了较满意的疗效,现报道如下。
资料与方法
1 一般资料
回顾性分析2010年2月~2016年3月收治的35例颈深部脓肿患者,其中男21例,女14例,年龄30~74岁,平均44岁,病程9~35d。病因:急性扁桃体炎14例,急性咽喉炎10例,牙源性感染2例,第三鳃裂瘘管伴感染1例,不明原因的8例,其中合并糖尿病12例,高血压8例。本组患者主要临床表现为发热、吞咽疼痛、张口受限、颈部肿胀,出现颈部活动障碍11例,张口受限4例,呼吸困难5例,声音嘶哑3例。
辅助检查 血常规白细胞均增高,根据局部检查及增强CT、MRI等辅助检查,脓肿位于颈深部及咽旁间隙35例,其中颈部广泛肿胀伴腮腺周围及咬肌间隙4例,脓腔大小不等,其中含气脓腔5例, 考虑产气杆菌感染。见图1、图2。
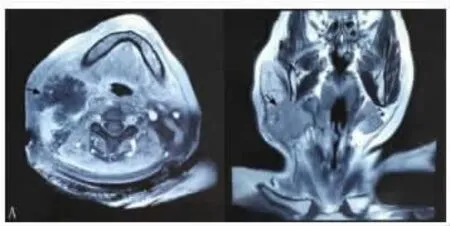
图1 分别示颈部MRI轴位、冠状位颈部脓肿,与周围组织分界清晰(箭头所示)。
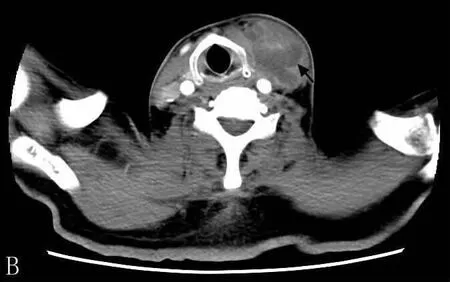
图2 为颈部增强CT示病变呈环形强化,中央呈低密度,与周围软组织分界清晰(箭头所示)。
2 治疗方法
2.1 药物治疗
早期即给予大剂量广谱抗生素,颈部肿胀严重及中毒症状明显的辅以地塞米松等激素治疗,必要时加用抗厌氧菌药物,有药敏结果时根据药敏实验选用抗生素。同时注重基础疾病的治疗,如糖尿病、高血压等。
2.2 手术治疗
对药物治疗24~48h内感染未得到控制的患者行手术治疗,所有病例均根据脓肿类型做颈侧相应部位切开引流,术前需行颈部CT或MRI以明确脓肿的大小、位置,22例沿胸锁乳突肌作前缘切口,13例沿胸锁乳突肌作后缘切口,逐层分离至脓腔,以钝性分离为主,注意保护重要血管和神经,彻底打开脓腔间隔,用生理盐水冲洗脓腔,切口上端放置带三通的冲洗管,下端放置硅橡胶引流管行负压引流(见图3),分别予以缝合固定,术后每日以生理盐水冲洗脓腔,待脓液减少后先拔出上冲洗管,负压引流继续放置直至脓腔消失。3例因呼吸困难先行气管切开,再作脓肿切开引流术。若估计颈深部脓肿引流后能迅速缓解呼吸困难,则不需作预防性气管切开。
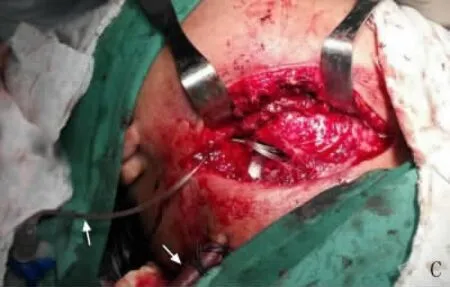
图3 放置引流管行负压引流
结果
35例患者中27例做了脓液细菌培养,9例无细菌生长,18例阳性,其中乙型溶血性链球菌群5株,肺炎克雷伯杆菌3株,金黄色葡萄球菌3株,厌氧菌2株,大肠杆菌1株,产气荚膜杆菌1株,异型枸橼酸杆菌2株,C群链球菌1株,另外,8例脓肿患者在手术切开引流时未及时进行脓液培养。
35例颈部脓肿患者均采用负压封闭引流联合灌洗及合理应用抗生素,痊愈出院。患者平均住院时间17.53d,平均冲洗引流时间11.23d,引流管拔除后平均换药时间4.12d,其中有2例行颈部二次切开再清创引流,3例因脓肿压迫颈部气管并伴有咽喉部黏膜水肿,并发呼吸困难,行气管切开术,颈部感染控制后给予拔管,1例高龄伴糖尿病患者出现感染性休克转重症医学监护病房后治愈出院,1例第三鳃裂瘘管伴感染切开排脓3次,炎症消散后行颈部清扫切除瘘管痊愈。出院后随访3个月以上无复发。
讨论
颈深筋膜分为浅、中、深三层,在颈部形成许多潜在的蜂窝组织间隙即筋膜间隙,咽喉部感染,牙源性感染、颈部淋巴结炎等若未能及时控制会造成颈部间隙感染[2],各间隙之间可相互沟通,严重者则形成脓肿,可引起纵膈脓肿、感染性休克等严重并发症,感染的坏死物吸收扩散可引起全身中毒感染症状,这些筋膜间隙的存在既有限制病变扩散的作用,又有使疾病蔓延的危险。
1 引起颈部脓肿的原因
引起颈部脓肿的常见原因有咽喉部外伤、牙源性感染、急性或慢性口咽炎、喉部炎症及颈部淋巴结炎等[1,3]。本组病例中大多来源于急性咽部炎症,与大多数文献报道一致,而鳃裂瘘管伴感染引起脓肿者少见,本组患者中出现一例,无明显外瘘口,起初认为颈部脓肿切开排脓3次,后发现瘘管确诊为鳃裂瘘管伴感染,待炎症消散后行颈部清扫切除瘘管痊愈;另外,我们发现颈部脓肿的患者常伴有糖尿病,尤其是高龄患者,本组病例中伴有糖尿病的患者有12例,均为血糖控制欠佳的老年患者(>65岁),其中1例甚至出现感染性休克,治疗过程中建议血糖控制在11.1mmol/L以下为宜。Huang等[4]报道,糖尿病是颈深部组织感染最常见的全身性疾病之一。糖尿病患者容易并发感染可能与糖尿病能够引起多种升糖激素的分泌增加,而这些激素又反过来使血糖增高,形成恶性循环;此外,糖尿病是一种慢性代谢性疾病,患者的免疫功能低下,随着病程的延长,会造成组织缺血缺氧,易发生感染。
2 颈部脓肿的微生物学特点
颈部脓肿咽源性感染多为溶血性链球菌,牙源性感染多为α—非溶血性链球菌及厌氧菌[5]。患者35例中共有27例颈部脓肿取脓液送细菌培养,阳性率为66.7%(18/27),18例阳性患者中,乙型溶血性链球菌群5株,厌氧菌2株。细菌培养的阳性率不高,可能与患者在做细菌培养前用了大量的抗生素有关,故治疗中早期宜广谱抗生素加抗厌氧菌药联合应用,根据药物培养结果再选用敏感抗生素。短期适量的糖皮质激素可缓解组织水肿,减少细菌及坏死物素影响,从而改善临床症状。本组13例咽喉、颈部肿胀明显者加用了短期激素治疗,对咽喉、颈部肿胀,呼吸道梗阻患者短时间内不能解除呼吸困难的应及时气管切开避免窒息。
3 诊断
颈深部感染的诊断一般不难,根据病史、症状、体征、颈部CT或MRI检查等即可诊断。增强高分辨率颈部CT扫描被认为是目前诊断和随访颈深部感染的最好影像学检查方法,准确率为89%~100%[6]。CT扫描可确定颈深部病变的部位、性质、累及范围及与周围大血管、气管等结构的关系,且在早期识别并发症等方面具有优势。颈部增强CT在颈深部感染形成脓肿并拟行手术切开引流时显得尤为重要,它可在患者出现呼吸困难前识别呼吸道损害。颈部MRI对软组织病变的诊断价值比增强CT高,有避免CT造影剂过敏、避免牙齿的干扰及暴露于辐射等优点。
4 治疗
颈部脓肿一旦形成,应及时切开引流,过早为炎性反应期,无明显脓液形成,过晚则出现并发症,延误病情,所以在接诊颈部感染的病例后应严密观察病情变化,掌握治疗的时机很重要。本组患者均经颈部增强CT或MRI确诊脓肿形成,行颈部脓肿切开引流,同时在手术进路上以颈侧切口进路为主。我们治疗的体会是手术切开引流应充分到位,多腔隙脓肿要将间隔分开,不留死腔,同时清除坏死组织,放置硅胶引流管引流,上方的术后定期冲洗,下方行负压引流,待脓液减少后先拔出上引流管,负压引流继续放置直至脓腔消失。常规单纯硅胶引流管容易堵塞而致引流不畅,碘仿纱条引流换药时间长且又增加患者的痛苦,负压引流联合灌洗既明显缩短了颈深部感染患者的平均住院时间,又减轻了患者换药时的痛苦。本组患者中也出现2例拔管后颈部局部皮肤仍暗红,不愈合,行二次切开清创缝合后痊愈,考虑可能与引流管脱落、堵塞有关,故引流管应固定好,若引流液较稠,应每日2次或多次冲洗;有3例患者因颈部或口底炎症肿胀明显、颈部短粗,估计切开引流不能明显缓解的呼吸困难者,行预防性气管切开。黄晶晶等[7]也报道采用双腔冲洗引流管持续冲洗治疗颈深部组织感染9例,获得了较满意的疗效。与我们的报道一致。同时要合理使用抗生索,积极治疗基础疾病及伴发疾病,保持气道通畅,预防严重并发症发生。
1 郑艳,定文原,乔晓明,等.颈深部脓肿50例临床分析.中华耳鼻咽喉头颈外科杂志,2005,40(1):60-63.
2 Parhiscar A,Har-EI G.Deep neck abscess:a retrospective review of 210 cases.Ann Otol Rhinol Laryngol,2001,110:1051-1054.
3 Eftekharian A,Roozbahany NA,Vaezeafshar R,et al.Deep neck infections:a retrospective review of 112 cases[J].Eur Arch Otorhinolaryngol,2009,266(2):273-277.
4 Huang TT,Liu TC,Chen PR,et al.Deep neck infection:analysis of 185 cases[J].Head Neck,2004,26(10):854-860.
5 黎景佳,叶进,庄士民,等.颈深部筋膜间隙感染诊治体会.中国耳鼻咽喉头颈外科杂志,2015,22:138-141.
6 Boscolo-Rizzo P,MarchioriC,ZanettiF,etal.Conservative management of deep neck abscesses in adults:the importance of CECT findings[J].Otolaryngol Head Neck Surg,2006,135(6):894-899.
7 黄晶晶,易红良,关建,等.双腔管在颈深部感染治疗中的应用.中国耳鼻咽喉头颈外科杂志,2015,22:376.
