经会阴三维超声评估不同分娩方式对初产妇产后早期肛提肌弹性的影响
2018-04-20翟凤丹
翟凤丹,林 萍
(1.河北医科大学第三医院超声科,河北 石家庄 050051;2.大连医科大学附属第一医院超声科,辽宁 大连 116023)
DOI:10.13929/j.1003-3289.201705009
根据Petros和Ulmsten提出的整体理论,盆底肌肉、结缔组织(包括筋膜和韧带)、血管及神经共同组成了肌性-弹力系统,维持盆底器官结构的整体性和功能的完善性。妊娠和分娩时,女性体内激素水平、新陈代谢等均经历一系列变化,这对盆底肌肉、筋膜等支持组织是一次巨大考验。肛提肌是盆底支持结构的主要部分[1],肛提肌的生物力学特性与盆底功能密切相关。本研究应用经会阴三维超声从收缩性与延展性两方面评估初产妇产后早期肛提肌弹性,探讨不同分娩方式对肛提肌弹性的影响。
1 资料与方法
1.1 一般资料 收集2016年4月—9月在我院住院分娩的初产妇60名,其中经阴道分娩30名(阴道分娩组),选择性剖宫产30名(剖宫产组)。纳入标准:年龄23~31岁,身高158~168 cm,体质量50~65 kg,产后6~10周,新生儿体质量2 500~4 000 g,单胎、足月产,孕前体健;排除妊娠期合并症及分娩巨大儿者。选择同期接受卵泡监测、身体健康及年龄、身高、体质量指数相匹配的未育女性30名作为对照组。本研究经医院伦理委员会批准,所有受检者均知情同意。
1.2 仪器与方法 采用GE Voluson E8彩色多普勒超声诊断仪,RAB6-D容积探头,频率4~8 MHz,三维扫查角度85°。嘱受检者排空大小便,充盈膀胱约50 ml后,取膀胱截石位,髋部屈曲并适度外展。探头表面涂适量耦合剂,外覆保鲜膜,保鲜膜外再涂较多耦合剂。将探头紧贴受检者会阴部,探头距耻骨联合下缘<1 cm,获取清晰的盆底标准矢状切面图像,由腹侧至背侧依次为耻骨联合、膀胱、膀胱颈、尿道、子宫颈、阴道、直肠和肛管;于Render模式下启动3D扫查程序,分别在静息、收缩状态及最大瓦氏动作下获得容积数据,测量盆膈裂孔面积(A)、周长(C)和肛提肌肌性部分长度(L)。由2名高年资超声医师测量数据,重复2次,取平均值。计算肛提肌收缩与静息状态时A、C、L的差值(ΔA、ΔC、ΔL)及收缩状态时应变率(ε),以反映肛提肌的收缩性;计算肛提肌最大瓦氏动作与静息状态时A、C、L差值(ΔA'、ΔC'、ΔL')及最大瓦氏动作时的应变率(ε'),以反映肛提肌的延展性。ε=(Lc-Lr)/Lr,ε'=(Lv-Lr)/Lr,Lr、Lc、Lv分别代表静息状态、收缩状态、最大瓦氏动作时盆膈裂孔平面肛提肌肌性部分的长度。比较不同组间ΔA、ΔC、ΔL、ε及ΔA'、ΔC'、ΔL'、ε'的差异。
1.3 统计学分析 采用SPSS 17.0统计分析软件,计量资料以±s表示,3组间各参数比较采用单因素方差分析,2组间比较采用独立样本t检验,P<0.05为差异有统计学意义。
2 结果
阴道分娩组、剖宫产组及对照组间年龄、身高、孕前体质量指数差异均无统计学意义(P均>0.05),阴道分娩组、剖宫产组产后时间以及新生儿双顶径、头围、体质量比较,差异均无统计学意义(P均>0.05),见表1。
收缩状态时三维重建图像可见肛提肌长度变短,厚度增加,盆膈裂孔缩小;瓦氏动作时肛提肌长度变大,厚度变薄,盆膈裂孔增大。对照组盆膈裂孔呈较规则的菱形,肛提肌回声致密,走行呈“V”字,盆膈裂孔内结构完整紧凑,尿道、阴道、直肠沿盆底中轴线依次排列(图1)。阴道分娩组和剖宫产组产后早期盆膈裂孔可出现不同程度变形,呈类椭圆形,盆膈裂孔内结缔组织疏松,肛提肌走行呈“U”字,其中17例盆底器官偏离中轴线,表现为盆膈裂孔左右不对称,尤其在阴道分娩组表现明显(图2)。
表1 3组间一般情况比较(±s,n=30)
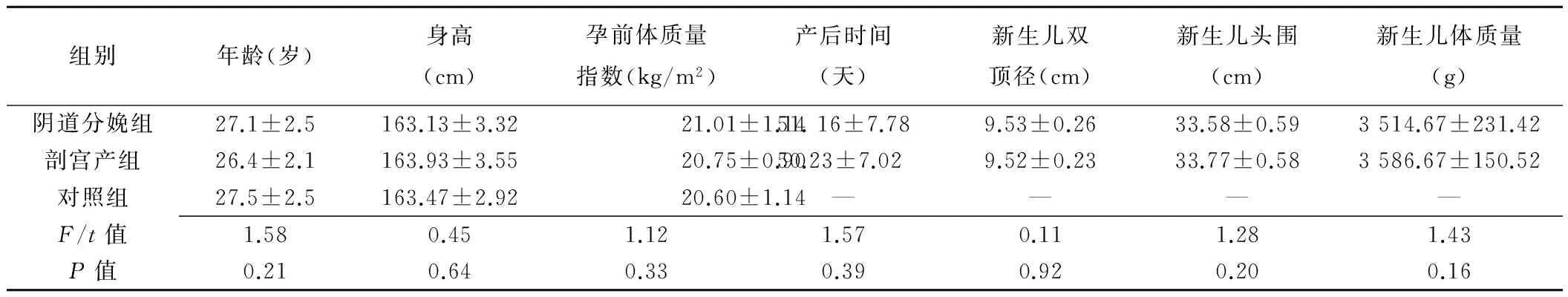
表1 3组间一般情况比较(±s,n=30)
组别年龄(岁)身高(cm)孕前体质量指数(kg/m2)产后时间(天)新生儿双顶径(cm)新生儿头围(cm)新生儿体质量(g)阴道分娩组27.1±2.5163.13±3.3221.01±1.1451.16±7.789.53±0.2633.58±0.593514.67±231.42剖宫产组26.4±2.1163.93±3.5520.75±0.9050.23±7.029.52±0.2333.77±0.583586.67±150.52对照组27.5±2.5163.47±2.9220.60±1.14————F/t值1.580.451.121.570.111.281.43P值0.210.640.330.390.920.200.16
表2 3组间肛提肌弹性参数比较(±s,n=30)
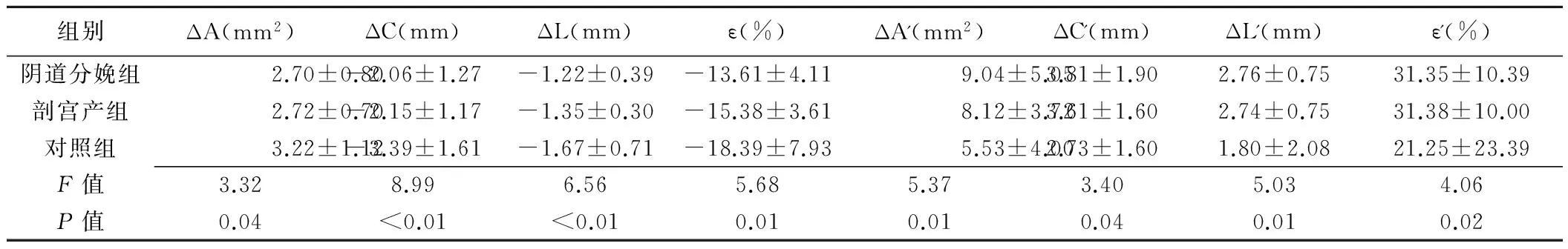
表2 3组间肛提肌弹性参数比较(±s,n=30)
组别ΔA(mm2)ΔC(mm)ΔL(mm)ε(%)ΔA'(mm2)ΔC'(mm)ΔL'(mm)ε'(%)阴道分娩组2.70±0.80-2.06±1.27-1.22±0.39-13.61±4.119.04±5.053.81±1.902.76±0.7531.35±10.39剖宫产组2.72±0.70-2.15±1.17-1.35±0.30-15.38±3.618.12±3.723.61±1.602.74±0.7531.38±10.00对照组3.22±1.12-3.39±1.61-1.67±0.71-18.39±7.935.53±4.002.73±1.601.80±2.0821.25±23.39F值3.328.996.565.685.373.405.034.06P值0.04<0.01<0.010.010.010.040.010.02
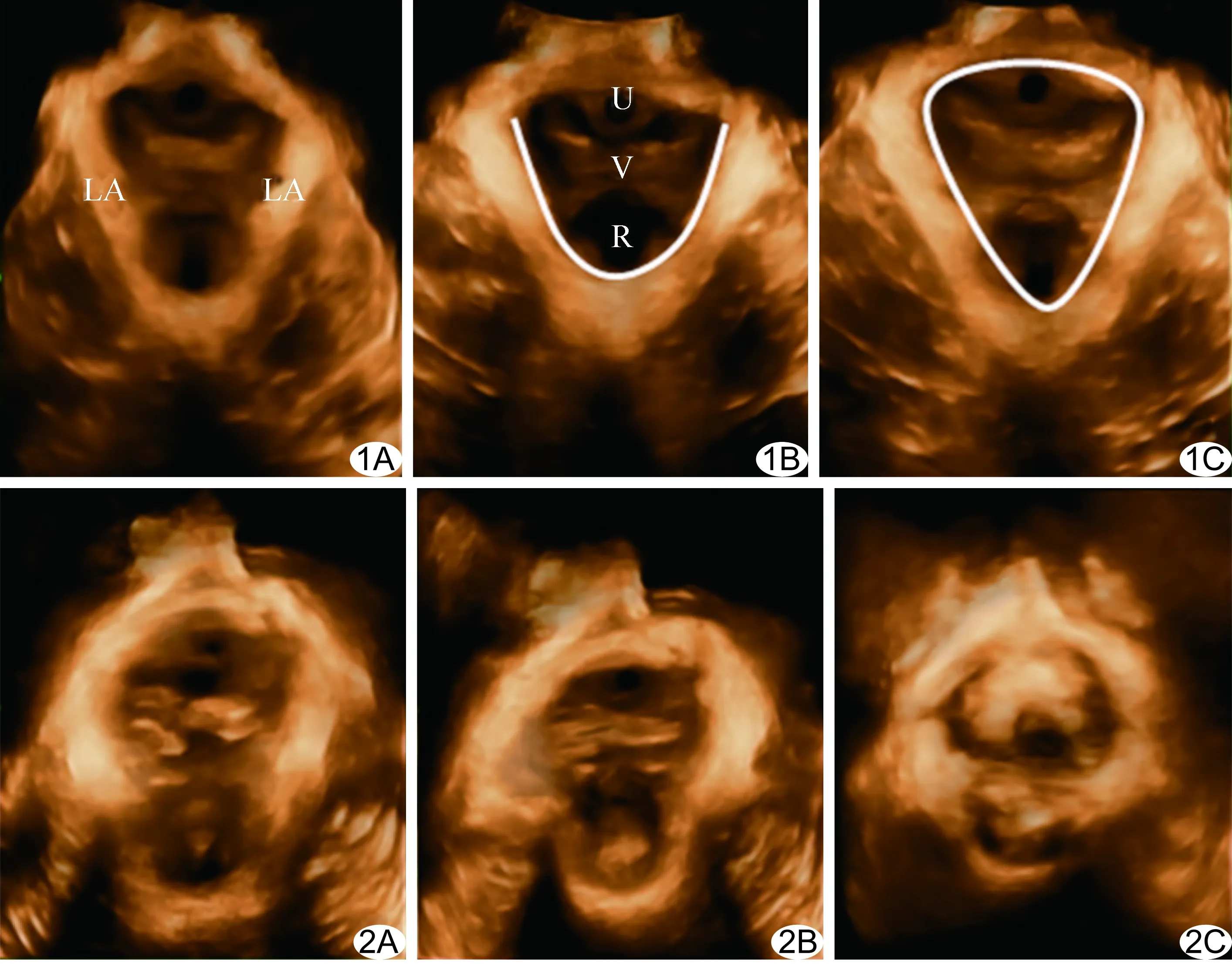
图1 对照组盆膈裂孔三维超声表现 A.静息状态; B.收缩状态(白线为肛提肌长度); C.最大瓦氏动作(白线区域为盆膈裂孔面积) (LA:肛提肌;U:尿道;V:阴道;R:直肠) 图2 经阴道分娩患者盆膈裂孔三维图像 A.静息状态; B.收缩状态; C.最大瓦氏动作
3组间ΔA、ΔC、ΔL、ε差异有统计学意义(P均<0.05),两两比较示阴道分娩组、剖宫产组ΔA、ΔC、ΔL、ε均小于对照组(P均<0.05),阴道分娩组与剖宫产组比较差异无统计学意义(P均>0.05)。3组间ΔA'、ΔC'、ΔL'、ε'差异有统计学意义(P均<0.05),两两比较示阴道分娩组、剖宫产组ΔA'、ΔC'、ΔL'、ε'均大于对照组(P均<0.05),阴道分娩组与剖宫产组比较差异无统计学意义(P均>0.05),见表2。
3 讨论
多层肌肉、筋膜及神经构成盆底复杂的支持系统,共同承托盆底器官,维持其稳定性及功能完善性。盆底支持系统中,肛提肌起最重要的支撑作用,除撑托盆底器官外,其对尿道、阴道和肛管还有一定的括约作用,辅助控制排便、排尿。盆膈裂孔是由前方的耻骨联合后缘、两侧的耻骨支和耻骨直肠肌内侧缘、后方的肛提肌板前缘共同围成的菱形结构,位于人体躯干的最底部,内有尿道、阴道和直肠。因此,从解剖结构上看,盆膈裂孔大小的变化,可一定程度反映肛提肌的收缩性与延展性[2]。有学者[3]指出,肛提肌的弹性功能与盆底器官的形态、位置及功能密切相关。
女性妊娠、分娩过程是对盆底结构及功能的巨大考验[4]。产后早期是盆底功能恢复的黄金时期,有效地锻炼肛提肌可减缓,甚至避免盆底功能障碍性疾病的发生。因此,及时发现产后女性盆膈裂孔形态的变化及肛提肌弹性的改变,对指导患者及时采取康复治疗措施、加速盆底组织和生理功能的恢复具有重要意义。
本研究采用经会阴三维超声实时动态观察初产妇产后早期不同状态下盆膈裂孔的形态,并以ΔA、ΔC、ΔL及ε量化评估肛提肌的收缩性,认为其改变量越大代表肛提肌收缩性越好;以ΔA'、ΔC'、ΔL'及ε'量化评估肛提肌的延展性,认为其改变量越大代表肛提肌延展性越高。肛提肌收缩量越大,延展量越小,代表肛提肌弹性越好。结果显示,阴道分娩组和剖宫产组ΔA、ΔC、ΔL及ε均小于对照组,提示产后早期女性肛提肌收缩功能减低,与国内学者[5-6]研究一致;而阴道分娩组和剖宫产组ΔA'、ΔC'、ΔL'及ε'均大于对照组,表明盆底支持组织在妊娠及分娩的双重影响下,盆底肌肉、筋膜、韧带等存在松弛、损伤,超声表现为瓦氏动作时盆膈裂孔增大、肛提肌延展性提高。阴道分娩组和剖宫产组在收缩状态及最大瓦氏动作时盆膈裂孔各项参数相对于静息状态下均发生改变,提示妊娠及分娩后,女性盆膈裂孔的组织学形态与未育者存在很大差别,与既往[7]研究一致。本文阴道分娩组和剖宫产组各参数差异均无统计学意义,是否因为样本量较小所致,尚需进一步研究。
剖宫产虽然避免了经阴道分娩时胎头下降对盆底肌肉的直接损伤,但妊娠本身可对肛提肌等盆底支持组织造成损伤[8],且不同分娩方式对肛提肌弹性影响的差异不大,肛提肌弹性的降低,主要与妊娠过程中长期压力负荷及高水平激素的影响有关。有学者[9-10]认为正常经阴道分娩不会对盆底造成不可逆损伤,而妊娠本身是盆底损伤的独立危险因素[11]。妊娠过程中,受孕妇体内雌激素、孕激素及血清松弛素变化的影响,及盆底组织承受压力的不断增加,盆底肌肉神经和结缔组织不断扩张伸展,导致肌纤维变形、比例改变[12],胶原纤维溶解增加、连接减弱[13];同时盆底肌肉长时间的过度拉伸,可发生去神经支配、缺血、缺氧等现象,最终导致肛提肌薄弱、松弛、收缩力降低。此外,分娩过程中胎儿对产道的巨大压力和牵拉均可影响盆底肌肉、筋膜等支持组织。影像学研究[14-15]发现,妊娠及阴道分娩是年轻女性发生盆底肌功能下降及盆底功能障碍性疾病的主要危险因素,尤其对第一次妊娠和分娩的女性。但分娩后随着胶原组织的再生、神经血管再分布、盆底肌纤维营养代谢逐渐恢复,女性盆膈裂孔的形态及肛提肌弹性均有自然修复的趋势,但对于修复时间,尚需大样本、长期随访研究。
综上所述,经会阴盆底三维超声可有效评估初产妇产后早期肛提肌的收缩性与延展性,与未育女性相比,初产妇产后早期肛提肌弹性下降,且妊娠可能是导致肛提肌弹性降低的主要因素,剖宫产对肛提肌弹性的保护作用有限。
[
]
[1] Shafik A, Doss S, Assad S. The histomorphologic struture of the levator ani muscle and its functional significance. Int Urogynecol J, 2002,13(2):116-124.
[2] 农美芬,凌冰,陈海宁,等.三维超声评价不同分娩方式对产后肛提肌裂孔的影响.中国临床新医学,2015,8(10):910-913.[3] Thyer I, Shek C, Dietz HP. New imaging method for assessing pelvicoor biomechanics. Ultrasound Obstet Gynecol, 2008,31(2):201-205.[4] Dietz HP. Pelvic floor trauma in childbirth. Aust N Z J Obstet Gynaecol, 2013,53(3):220-230.
[5] 白云,刘菲菲,李勤,等.产后不同时期女性肛提肌收缩功能的超声评价.中华超声影像学杂志,2015,24(7):597-600.
[6] 徐莲,白云,刘菲菲,等.产后女性肛提肌收缩功能的三维超声评估.中华超声影像学杂志,2014,23(3):239-242.
[7] Wang XM, Chang X, Ding Y, et al. Translabial three-dimensional ultrasound investigation of the levator hiatus in postpartum women. J Med Ultrason (2001), 2015,42(3):373-378.
[8] Koc O, Duran B, Ozdemirci S, et al. Is cesarean sectiona real panacea to prevent pelvic organ disorders. Int Urogynecol J, 2011,22(9):1135-1141. [9] Foldspang A, Mommsen S, Djurhuus JC. Urinary incontinence and pregnancy, vaginal childbirth and obstetric interventions. Ugeskr Laeger, 2000,162(21):3034-3037.
[10] Herrmann V, Scarpa K,palma PC, et al. Stress urinary incontinence 3 years after pregnancy: Correlation to mode of delivery and parity. Int Urogynecol J Pelvic Floor Dysfunction, 2009,20(3):281-288.
[11] Shek KL, Kruger J, Dietz HP. The effect of pregnancy on hiatal dimensions and urethral mobility: An observational study. Int Urogynecol J, 2012,23(11):1561-1567.
[12] 朱兰,郎景和.女性盆底学.北京:人民卫生出版社,2008:88-69.
[13] 陈芸,王良娟.孕期张力性尿失禁的影响因素调查.现代实用医学,2012,24(5):553-555.
