MRI定量分析正常儿童前后髋臼发育
2018-04-20刘振清刘鸿圣肖伟强吴倩倩
刘振清,刘鸿圣,黄 莉,肖伟强,吴倩倩
(广州市妇女儿童医疗中心放射科,广州 广东 510120)
DOI:10.13929/j.1003-3289.201703039
发育性髋关节脱位(development dysplasia of hip, DDH)为儿童常见致畸及致残性疾病。DDH患儿髋臼顶壁、前壁和后壁发育均异常,且程度不一[1]。既往研究[2-3]多于髋关节冠状位测量髋臼指数评价髋臼顶壁覆盖股骨头的程度,从而判断髋关节脱位程度及恢复情况。有学者[1]于髋关节轴位上以双侧Y形软骨中点连线为基线,测量髋关节前后髋臼指数,发现DDH患儿髋臼前后壁发生改变。目前鲜见关于正常儿童髋关节前后髋臼的研究。Harnroongroj等[4]提出于髋关节轴位,以股骨头中心点至同侧髋臼最薄弱点之间连线为基线,通过测量后髋臼股骨头覆盖角评价髋关节稳定性。本研究采用MR定量分析儿童髋关节前后髋臼指数,探讨儿童髋关节前后髋臼的正常发育规律,为诊治DDH提供理论基础。
1 资料与方法
1.1 一般资料 收集2014年10月—2016年12月于我院因非髋关节病变而接受髋关节MR检查的165名儿童(共330髋),其中男88名,女77名,年龄1个月~12岁,中位年龄5岁;分别以<6个月、6个月~<1岁、1~12岁每隔1年为间隔,将其分为13个年龄组,均经超声和MR检查排除髋关节脱位或发育不良,无神经系统及其他骨骼肌肉系统性疾病。本研究经我院医学伦理委员会批准通过,监护人均知情同意。
1.2 仪器与方法 采用Siemens Skyra 3.0T超导型MR扫描仪,32通道脊柱线圈+18通道腹部线圈联合成像。嘱受试儿平卧,对不能配合者给予口服6.5%水合氯醛(0.5 ml/kg体质量)镇静。扫描参数:T1 star-vibe,TR 4.01 ms,TE 1.93 ms,FOV 256 mm×256 mm,层厚3 mm,扫描时间15 min。
1.3 观察指标 由2名主治以上影像学诊断医师以盲法观察所有图像,意见不一致时经协商统一。选择经过股骨头中心层面的轴位图像,分别以股骨头中心至同侧髋臼最薄弱处连线为基线(方法1)和以双侧Y形软骨中点连线为基线(方法2)测量儿童双侧髋关节髋臼指数,包括前/后骨性髋臼指数(anterior/posterior bony acetabular index, A/PBAI)和前/后软骨性髋臼指数(anterior/posterior cartilaginous acetabular index, A/PCAI)。若2名观察者间测量髋臼指数的一致性好,分析观察者1采用2种方法测量髋臼指数的一致性;如果2名观察者间一致性不好,则重新测量。
1.3.1 方法1 A/PBAI为骨性髋臼前/后壁外缘至髋臼最薄弱点与股骨头中心至同侧髋臼最薄弱处连线的夹角(图1A);A/PCAI为软骨性髋臼前/后壁外缘至髋臼最薄弱点与股骨头中心至同侧髋臼最薄弱处连线的夹角(图1B)。
1.3.2 方法2 A/PBAI为骨性髋臼前/后壁外缘至双侧Y形软骨中点连线的夹角(图2A);A/PCAI为软骨性髋臼前/后壁外缘至双侧Y形软骨中点连线的夹角(图2B)。
1周后随机选择10名受试儿,采用方法1重复测量双侧髋关节髋臼指数,评价观察者内一致性。
1.4 统计学分析 采用SPSS 13.0统计分析软件,计量资料以±s表示。采用组内相关系数(intraclass correlation coefficient, ICC)评价观察者1采用2种方法、2名观察者采用方法1及同一观察者采用方法1测量髋臼指数的一致性,ICC值<0.40为一致性差,0.40~0.75为一致性较好,>0.75为一致性好。采用方法1计算不同年龄组髋关节前后髋臼指数参考值范围,以Pearson相关分析法评估年龄与双侧髋关节髋臼指数的相关性,相关系数r>0.8为高度相关,0.5~0.8为中度相关,0.3~0.5为低度相关,<0.3为无明显相关。P<0.05为差异有统计学意义。绘制年龄-髋臼指数变化曲线图,分析以方法1测量双侧髋关节的前后髋臼指数随年龄变化的趋势。
2 结果
2.1 2名观察者间一致性分析 2名观察者采用方法1测量ABAI(ICC=0.906)、ACAI(ICC=0.887)、PBAI(ICC=0.838)及PCAI(ICC=0.773)一致性均好(P均<0.01)。
2.2 2种测量方法一致性分析 2种方法测量ABAI(ICC=0.832)的一致性好,测量ACAI(ICC=0.535)、PBAI(ICC=0.565)、PCAI(ICC=0.472)的一致性均较好(P均<0.001)。
2.3 观察者内一致性分析 同一观察者采用方法1测量ABAI(ICC=0.886)、ACAI(ICC=0.870)、PBAI(ICC=0.766)及PCAI(ICC=0.909)一致性均好(P均<0.01)。
表1 不同年龄段儿童双侧髋关节髋臼指数值(°,±s)
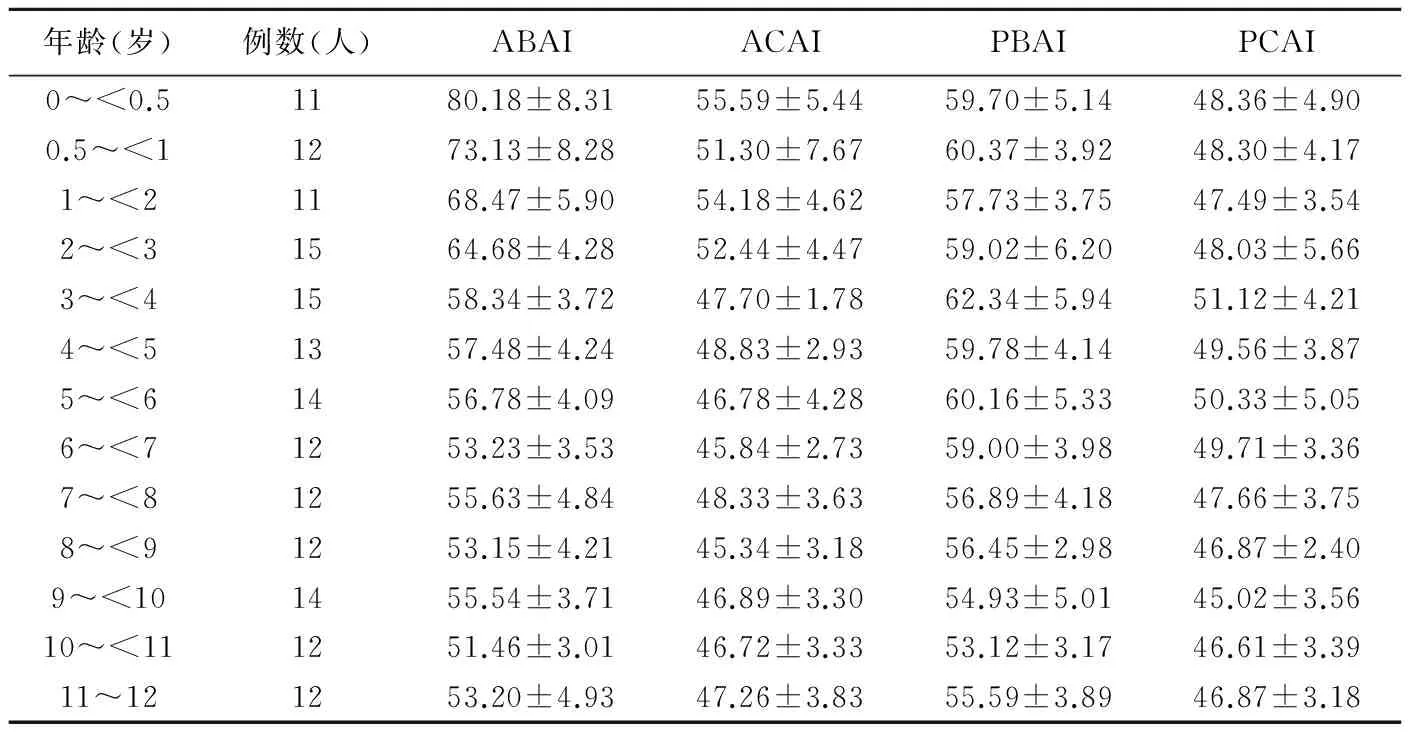
表1 不同年龄段儿童双侧髋关节髋臼指数值(°,±s)
年龄(岁)例数(人)ABAIACAIPBAIPCAI0~<0.51180.18±8.3155.59±5.4459.70±5.1448.36±4.900.5~<11273.13±8.2851.30±7.6760.37±3.9248.30±4.171~<21168.47±5.9054.18±4.6257.73±3.7547.49±3.542~<31564.68±4.2852.44±4.4759.02±6.2048.03±5.663~<41558.34±3.7247.70±1.7862.34±5.9451.12±4.214~<51357.48±4.2448.83±2.9359.78±4.1449.56±3.875~<61456.78±4.0946.78±4.2860.16±5.3350.33±5.056~<71253.23±3.5345.84±2.7359.00±3.9849.71±3.367~<81255.63±4.8448.33±3.6356.89±4.1847.66±3.758~<91253.15±4.2145.34±3.1856.45±2.9846.87±2.409~<101455.54±3.7146.89±3.3054.93±5.0145.02±3.5610~<111251.46±3.0146.72±3.3353.12±3.1746.61±3.3911~121253.20±4.9347.26±3.8355.59±3.8946.87±3.18
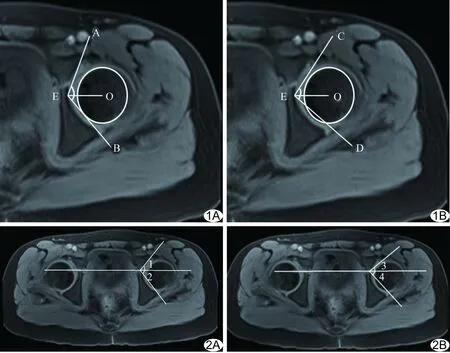
图1 以股骨头中心至同侧髋臼最薄弱处连线为基线测量双侧髋关节髋臼指数示意图 A.A/PBAI(∠AEO为ABAI;∠BEO为PBAI); B.A/PCAI(∠CEO为ACAI;∠DEO为PCAI) 图2 以双侧Y形软骨中点连线为基线测量双侧髋关节髋臼指数示意图 A.A/PBAI(∠1为ABAI;∠2为PBAI); B. A/PCAI(∠3为ACAI;∠4为PCAI)
2.4 不同年龄段正常儿童双侧髋关节髋臼指数值 采用方法1对不同年龄段正常儿童双侧髋关节髋臼指数的测值见表1,ABAI、ACAI及PBAI随年龄增长逐渐减小,PCAI变化不明显。
2.5 双侧髋关节髋臼指数与年龄相关性分析 ABAI(r=-0.762,P<0.001)与年龄呈中度负相关,ACAI(r=-0.475,P<0.001)、PBAI(r=-0.368,P<0.001)与年龄呈低度负相关,PCAI(r=-0.190,P<0.005)与年龄无明显相关性。4岁前,ABAI随年龄增长而逐渐减小,4岁后逐步趋于平稳;ACAI及PBAI随年龄增长稍有降低;PCAI随年龄变化不明显。
3 讨论
DDH是指股骨头与髋臼失去正常的同心圆关系。髋臼指数越大,髋臼覆盖股骨头程度越小,发育越差[5]。研究[6]认为,正常髋臼失去股骨头的正常压力刺激及脱位股骨头对髋臼的异常应力导致髋臼形态改变,如髋臼外上缘(顶壁)骨性或软骨性缺损,可导致DDH。刘志新等[1]发现DDH患儿髋臼前壁和后壁存在程度不一的病理改变;卢明明等[7]也发现DDH患者骨性及软骨性缺损主要位于髋臼外上缘及前缘。因此,正确认识髋关节前后髋臼的正常发育规律对全面评价髋关节的稳定性至关重要。
Buckley等[8]提出在轴位髋关节CT上以两侧Y型软骨中点连线为基线测量前后髋臼指数(AAI、PAI),可评价髋臼前后壁的发育情况。此后,有学者[1,7,9]在轴位髋关节CT和MRI上沿用此法,测量前后髋臼指数评价髋关节前后髋臼发育情况。但是,由于此法要求双侧股骨头显示最大层面在同一层面,并以两侧Y型软骨中点连线为基线,当患者被动体位或骨盆倾斜时,无法保证基线的准确性。2013年,Harnroongroj等[4]提出在髋关节轴位图像上以股骨头中心点到同侧髋臼最薄弱点之间连线为基线,测量后侧髋臼股骨头覆盖角评价后侧髋臼的稳定性。本研究以股骨头中心点到同侧髋臼最薄弱点之间连线为基线(方法1),以骨性或软骨性髋臼前壁或后壁外缘至髋臼最薄弱点之间连线与基线的夹角为前后骨性或软骨性髋臼指数;结果表明,观察者内及观察者间的一致性好,方法1与传统方法测量前后髋臼指数(方法2)一致性好,且采用方法1可避免患儿体位及对侧髋关节影响测量结果的准确性。
本组ABAI、ACAI及PBAI随年龄增加而逐渐减小,PCAI随年龄增加变化不明显;提示随年龄增长,髋臼逐渐骨化,前后骨性髋臼对股骨头的覆盖程度逐渐增加;前软骨性髋臼对股骨头的覆盖程度随年龄增长而逐渐增加,而后软骨性髋臼基本保持稳定,提示在髋关节发育过程中,前髋臼对股骨头的覆盖不足和后髋臼的相对稳定使髋关节易向前脱位。本研究结果显示,4岁前ABAI及ACAI随年龄增长呈明显下降趋势,4岁后逐步接近成人水平,提示4岁是转折点:4岁前髋臼发育较快,4岁后前髋臼发育保持稳定,而后软骨性髋臼在髋关节正常发育过程中基本保持稳定,故DDH患儿应尽量在4岁前复位,疗效更佳。对须于4岁后接受复位的DDH患儿,应尽可能增加前髋臼对股骨头的覆盖,避免残留畸形或髋脱位复发。王立英等[10]认为DDH患儿应在2岁以内接受治疗,重塑髋关节形态,才能保护髋关节功能。本研究还发现,4岁前ABAI随年龄增长而下降的趋势较ACAI更为明显,提示软骨在髋臼正常发育中更趋稳定,在早期诊断髋脱位及疗效评估中的作用也更为准确和直接[5]。
综上所述,以股骨头中心点至髋臼最薄弱点连线为基线测量前后骨性或软骨性髋臼指数,可准确评价髋关节前后髋臼的正常发育情况。随年龄增长,儿童前骨性和软骨性髋臼及后骨性髋臼对股骨头的覆盖程度逐渐增加;后软骨性髋臼基本保持稳定。
[
]
[1] 刘志新,刘卫东,赵群,等.幼儿发育性髋脱位髋臼形态学的MRI研究.中华小儿外科杂志,2002,23(1):43-46.
[2] Huber H, Mainard-Simard L, Lascombes P, et al. Normal values of bony, cartilaginous, and labral coverage of the infant hip in MR imaging. J Pediatr Orthop, 2014,34(7):674-678.
[3] Li LY, Zhang LJ, Li QW, et al. Development of the osseous and cartilaginous acetabular index in normal children and those with developmental dysplasia of the hip: A cross-sectional study using MRI. J Bone Joint Surg Br, 2012,94(12):1625-1631.
[4] Harnroongroj T, Suangyanon P, Tharmviboonsri T, et al. Posterior acetabular arc angle of the femoral head assesses instability of posterior fracture-dislocation of the hip. Int Orthop, 2013,37(6):1141-1145.
[5] 曾斯慧,刘鸿圣,徐宏文,等.正常小儿髋关节发育的磁共振成像定量分析.中国医学影像技术,2011,27(7):1472-1476.
[6] Wakabayashi K, Wada I, Horiuchi O, et al. MRI findings in residual hip dysplasia. J Pediatr Orthop, 2011,31(4):381-387.
[7] 卢明明,彭鹏,赵军,等.发育性髋关节发育不良髋臼形态变化的MRI分析.中国骨与关节损伤杂志,2016,31(10):1012-1015.
[8] Buckley SL, Sponseller PD, Magid D. The acetabulum in congenital and neuromuscular hip instability. J Pediatr Orthop, 1991,11(4):498-501.
[9] 陈帅,王克来,庄岩,等.发育性髋关节脱位髋臼形态的MRI研究.山东大学学报(医学版),2011,49(8):144-147,152.
[10] 王立英,王春祥,闰喆,等.MRI定量测量不同年龄正常儿童髋关节.中国医学影像技术,2014,30(12):1909-1912.
