脉搏压变异度指导肺部分切除术液体管理的随机对照分析
2018-01-09罗南博赵昭项明方杨芳刘志恒
罗南博 赵昭 项明方 杨芳 刘志恒
脉搏压变异度指导肺部分切除术液体管理的随机对照分析
罗南博 赵昭 项明方 杨芳 刘志恒
目的探讨脉搏压变异度(pulse pressure variation,PPV)指导胸腔镜辅助下肺部分切除术病人术中液体管理对氧合指数及短期预后的影响。方法择期行胸腔镜辅助下肺部分切除术病人52例,随机分为2组:常规补液组(C组)26例,PPV管理补液组(P组)26例,3.0%≤PPV<7.0%。C组病人术中根据心率、平均动脉压、尿量指导输液。P组病人根据PPV(3.0%≤PPV<7.0%)指导补液。比较两组病人诱导前(T1)、结束单肺通气前5分钟(T2)、术后48小时(T3)时的氧合指数、手术时间、机械通气时间、晶胶体输入量、出血量、尿量、血管活性药物用量、术后不良事件、术后住院时间等。结果P组与C组术中晶体输入量分别为每小时(4.6±1.6)ml/kg和(6.6±1.6)ml/kg,胶体输入量分别为每小时(3.0±1.1)ml/kg和(4.5±1)ml/kg,术后氧合指数分别为(359.6±37.5)mmHg和(309.3±23.4)mmHg,两组比较差异均有统计学意义(P<0.05)。结论运用PPV指导胸腔镜下肺部分切除术术中液体管理能改善氧合指数,可减轻术后急性肺部损伤。
液体治疗; 胸外科; 电视辅助; 急性肺损伤
围术期液体管理是影响病人手术过程和结果的重要因素。肺部分切除术由于手术以及单肺通气(one-lung ventilation,OLV)等因素,使得液体管理变得特殊[1],液体不足或过量对肺部手术病人影响尤为突出。输液不足导致组织低灌注、器官功能障碍,预后不良[2]。液体过多可引起肺水肿、肺不张、肺炎等不良事件[3-4]。将目标导向液体治疗(goal-directed fluid therapy,GDFT)运用于肺部分切除术病人是否能带来明显益处仍有待探究。我们对胸腔镜下肺部分切除术病人进行随机对照研究,观察脉搏压变异度(PPV)指导术中液体管理对病人氧合指数及短期预后的影响。
对象与方法
一、对象
我院2016年3月~2017年3月收治的行肺部分切除术病人52例。纳入标准:(1)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级 Ⅰ~Ⅲ级;(2)年龄18~75岁;(3)身体质量指数(body mass index,BMI)18.5~28 kg/m2。排除标准:(1)拒绝参与本试验;(2) 肝、肾、心功能不全(术前丙氨酸氨基转移酶或天冬氨酸氨基转移酶>3倍正常值,血尿素氮>8.93 mmol/L,血肌酐>177 μmol/L,纽约心脏病协会分级≥Ⅲ级);(3)严重瓣膜病变;(4)频繁心律失常;(5)术前中度以上贫血及严重电解质紊乱的病人;(6)单肺通气时间少于1小时;(7)术中出血量>20%血容量而需快速补液,需输注异体血液制品;(8)发生过敏性休克等严重影响血流动力学稳定的事件;(9)术中需长时间持续给予血管活性药物;(10)气管或支气管痉挛等长时间影响PPV准确性的事件。将52例病人随机分为两组,常规补液组(C组)26例,PPV管理补液组(P组)26例,3%≤PPV<7%。两组病人性别构成比、年龄、身高、体重、BMI、ASA分级、手术时间、机械通气时间、单肺通气时间比较差异无统计学意义(P>0.05)。见表1。
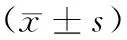
表1 两组病人术前一般情况及术中资料比较
二、方法
1.麻醉方法:病人术前禁食禁饮。入室后常规面罩吸氧,监测无创血压、心电图、血氧饱和度。开放外周静脉,局麻下行桡动脉穿刺,两组病人诱导方案相同,丙泊酚目标靶控输注血浆浓度 3.5~4.0 μg/ml泵入,舒芬太尼0.4~0.5 μg/kg,罗库溴铵0.6 mg/kg,3~5分钟后行气管插管,进行机械通气:潮气量6ml/kg,呼气末正压 5 cmH2O,呼吸频率 12~16次/分,呼气末二氧化碳分压35~45 mmHg,术中吸入氧浓度(FiO2)为70.0%。麻醉稳定后连接GE Carescape B650 监护仪,监测PPV。术中维持脑电双频指数40~60,体温36~37℃,定时追加罗库溴铵。
2.液体管理:C组:乳酸钠林格液:羟乙基淀粉(6% HES 130/0.4)= 1.5∶1,每小时维持量遵从 4-2-1 补液原则,术中输液量=生理需要量+累积缺失量+继续损失量。术中根据心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP)、尿量指导输液,设定目标范围尿量每小时≥0.5 ml/kg、MAP ≥ 65 mmHg 且HR≤90次/分。若达到目标范围,则仅以乳酸林格氏液缓慢维持。若不在目标范围,则在15分钟内输入150 ml乳酸林格氏液及 100 ml 羟乙基淀粉注射液。必要时重复输注直至达到目标范围。P组:根据PPV值(3.0%≤PPV<7.0%)指导输液,若病人PPV值高于目标范围,则在15分钟内予输入150 ml乳酸林格氏液及100 ml羟乙基淀粉注射液,并观察PPV变化,重复给予直至PPV恢复至目标范围。若病人PPV值低于其目标范围,则仅以乳酸林格氏液维持并适当减慢输液速度,使PPV逐渐升高至目标范围。以分组PPV水平为目标调整输液的速度及数量,使PPV稳定于分组范围内不小于75%手术时间,否则排除此受试者。所有受试者在整个手术期间,在排除液体不足或过量等因素的影响下,通过调整麻醉与镇痛的深度、应用小剂量血管活性药物等措施维持HR60~90次/分,MAP65~95 mmHg。
3.观察指标:主要观察指标:记录诱导前(T1)、结束单肺通气前5分钟(T2)、术后48小时(T3)时的血气分析,计算氧合指数(PaO2/FiO2);次要观察指标:(1)手术时间、机械通气时间、晶体输入量、胶体输入量、出血量、尿量、血管活性药物用量;(2)术前及术后2天记录血压、白细胞数量、红细胞比容、肌酐;(3)术后记录术后相关不良事件(伤口感染、出血、再次手术等)、术后住院时间。
三、统计学处理
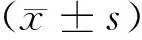
结 果
52例病人中,有1例出血量大,输注异体血而终止试验;1例病人术中频发心律失常影响PPV准确性而退出。最终对50例病人的数据进行统计分析。
1.两组病人术中与术后指标比较:与C组比较,P组术中晶体输入量、术中胶体输入量显著减少(P<0.05);两组病人术后48小时MAP、术后48小时白细胞计数、术后肌酐、术后恶心呕吐发生人数、术后不良事件发生人数、术后住院时间比较差异无统计学意义(P>0.05)。见表2。
2.两组病人血气分析结果:与C组比较,P组T2、T3 时PO2、氧合指数、T2时乳酸、T3时SpO2均升高(P<0.05);与T1比较,P组、C组T2、T3时氧合指数下降,C组T2、T3时乳酸下降(P<0.05)。见表3。
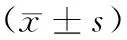
表2 两组病人术中、术后资料比较
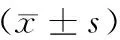
表3 两组病人血气分析结果
注:pH为酸碱度;PCO2为二氧化碳分压;PO2为氧分压;HCO3-为碳酸氢根离子;SpO2为氧饱和度;Na+为钠离子;K+为钾离子;Ca2+为钙离子;Hct为血红细胞压积;FiO2为吸入氧浓度。组间与C组比较,aP<0.05;组内与T1比较,bP<0.05
讨 论
GDFT策略指按照病人体重、疾病特征、全身状态、血循环容量状况等指标,选择个体化补液策略[5],旨在通过设定能够反映病人血管内容量的监测指标,并在围术期加以实时动态监测与处理。根据导向目标不同可将目标导向液体治疗分类,其中一类为以每搏输出量变异度(stroke volume variation,SVV)或PPV等功能血流动力学指标为导向目标的液体管理方案。不同于以往的指标,这类指标能反映心脏前负荷状况,更适合推测机体容量,从而指导液体治疗[6]。SVV 与PPV 均是由于机械通气造成胸内压周期性变化而产生,这种周期性的变化使每搏输出量和脉压差(pulse pressure,PP)产生变异。根据Starling 原理,当血容量不足时,机械通气导致的每搏量变化较为显著;反之血容量充足时反应较轻。由于SVV需要专门的仪器设备,临床使用存在局限性,而PPV测量仅需通过监护仪测定有创动脉压并分析即可。根据公式PPV=[(PPmax-PPmin)/PPmean],通过记录20秒内脉压值,计算出它们在该段时间内的变异程度,以此监测血容量的变化。
有研究显示,若PPV>13.0%,则高度提示病人需要补充血容量,并且动态地观察上述指标,可以在心率、血压变化之前较早地提示麻醉手术期间的低血容量[7]。Edmond Hung等[1]报道,胸科肺部手术因术中单肺通气时,术侧胸腔呼吸受限通气,非通气侧造成的分流可能将降低PPV反映容量的阈值。Lee等[8]研究发现,保护性单肺通气时,PPV最佳预测容量阈值为5.8%。因此,此研究单肺通气策略定为潮气量6 ml/kg,呼气末正压通气5 cmH2O,FiO270%,试验组PPV控制在3%~6%。
本研究结果显示,P组与C组比较,术中晶体及胶体输入量较少,T2、T3时PO2及氧合指数升高,考虑与术中输液量相关。高血容量容易破坏血管内皮多糖蛋白复合物层(endothelial glycocalyx layer,EGL)可能的机制:其一是导致心房钠尿肽的释放,直接引起EGL的脱落;其二是过多的晶体液稀释了血浆蛋白浓度,阻碍了蛋白与EGL的附着与交织成网状结构[1]。EGL是肺血管内皮细胞表面的重要保护性结构,EGL结构破坏很可能是导致急性呼吸窘迫综合症病人肺毛细血管通透性增加的重要原因[9]。而T2时P组乳酸升高,但仍在安全范围内(<2 mmol/L)。与T1比较,两组T2、T3时氧合指数均下降,这是由于肺部分切除后减少了气体交换必要的肺泡表面。
本研究两组晶体液与胶体液输注量有统计学差异,但术中尿量与术后肌酐(Cr)水平无明显差异,结果与Idit Matot等[10]研究结果相似,其研究发现,胸腔镜下肺部切除术中液体输注量范围在每小时2~8 ml/kg时,对尿量影响不明显,术中尿量每小时小于1 ml/kg时与术后Cr上升不相关。肺部手术应用胶体量仍无明确定论,用量少于每天20 ml/kg,是能接受的范围[11]。本研究并未观察到术后肾功能明显受损情况,仍需要进一步研究证实PPV指导液体管理时,液体种类对肾功能的影响。
Ripolles-Melchor等[12]Meta分析显示,围术期GDFT能减少病人死亡率,但并发症的发生率无明显差异。刘方等[13]研究结果显示,目标导向液体治疗可减轻体外循环下冠状动脉旁路移植术病人围术期的全身炎性反应,改善病人早期预后。本研究术后临床观察显示,与C组比较,P组术后恶心呕吐发生率无明显统计学差异,两组病人术后均未发生术后相关不良事件(伤口感染、出血、再次手术等),P组术后住院时间均值与C组比较小,但无统计学差异。说明PPV指导输液方案可能有利于胸腔镜肺部分切除术病人快速康复治疗,其原因与输液量减少、减轻肺氧合功能损伤、对肾功能影响小有关。
[1] Edmond Hung,Leong Chau,Slinger P.Perioperative fluid management for pulmonary resection surgery and esophagectomy[J].Semin Cardiothorac Vasc Anesth,2014,18(1):36-44.
[2] Doherty M,Buggy DJ.Intraoperative fluids:how much is too much[J].Br J Anaesth,2012,109(1):69-79.
[3] Grocott MP,Mythen MG,Gan TJ.Perioperative fluid management and clinical outcomes in adults[J].Anesth Analg,2005,100(4):1093-106.
[4] Conway DH,Mayall R,Abdul-Latif MS,et al.Randomised controlled trial investigating the influence of intravenous fluid titration using oesophageal Doppler monitoring during bowel surgery[J].Anaesthesia,2002,57(9):845-849.
[5] Giglio MT,Marucci M,Testini M,et al.Goal-directed haemodynamic therapy and gastrointestinal complications in major surgery:a meta-analysis of randomized controlled trials[J].Br J Anaesth,2009,103(5):637-646.
[6] 杨惠茹,解雅英.围术期目标导向液体疗法策略的研究新进展[J].世界最新医学信息文摘:连续型电子期刊,2016,16(39):34-36.
[7] Marik PE,Cavallazzi R,Vasu T,et al.Dynamic changes in arterial waveform derived variables and fluid responsiveness in mechanically ventilated patients:a systematic review of the literature[J].Crit Care Med,2009,37(9):2642-2647.
[8] Lee JH,Jeon Y,Bahk JH,et al.Pulse pressure variation as a predictor of fluid responsiveness during one-lung ventilation for lung surgery using thoracotomy:randomised controlled study[J].Eur J Anaesthesiol,2011,28(1):39-44.
[9] Collins SR,Blank RS,Deatherage LS,et al.Special article:the endothelial glycocalyx:emerging concepts in pulmonary edema and acute lung injury[J].Anesth Analg,2013,117(3):664-674.
[10] Matot I,Dery E,Bulgov Y,et al.Fluid management during video-assisted thoracoscopic surgery for lung resection:a randomized,controlled trial of effects on urinary output and postoperative renal function.[J].J Thorac Cardiovasc Surg,2013,146(2):461-466.
[11] Assaad S,Popescu W,Perrino A.Fluid management in thoracic surgery[J].Curr Opin Anaesthesiol,2013,26(1):31-39.
[12] Ripolles-Melchor J,Espinosa A,Martinez-Hurtado E,et al.Perioperative goal-directed hemodynamic therapy in noncardiac surgery:a systematic review and meta-analysis[J].J Clin Anesth,2016,28:105-115.
[13] 刘方,凌娜佳,黎笔熙,等.目标导向容量治疗对冠状动脉旁路移植术患者全身炎性反应和早期预后的影响[J].临床外科杂志,2016,24(4):305-308.
Pulsepressurevariationguided-fluidmanagementinthoracoscopicpneumectomy:arandomizedcontrolledtrial
LUONanbo,ZHAOZhao,XIANGMingfang,etal.
(DepartmentofAnesthesiology,theSecondPeople'sHospitalofShenzhenCity,Shenzhen518038,China)
ObjectiveTo evaluate the effect of pulse pressure variation(PPV)-guided fluid infusion on perioperative oxygenation index and short-term prognosis in patients undergoing video-assisted thoracoscopic pneumectomy.MethodsFifty-two patients undergoing video-assisted thoracoscopic pneumectomy were randomly divided into two groups:group C,conventional therapy group(n=26),in which patients
fluid therapy according to heart rate,mean arterial pressure,urine output; group P,PPV group(n=26),in which patients received fluid therapy to keep PPV between 3% and 7%.The two groups were compared in oxygenation index(PaO2/FiO2)at T1(before induction),T2(5 minutes before the end of one-lung ventilation),T3(48 h after the operation),respectively.The duration of surgery and mechanical ventilation,intraoperative volume of crystalloid and colloid administered,total blood loss as well as the length of postoperative hospital stay for each patient were recorded.The postoperative and intraoperative one-month morbidity of patients received vasopressor or diuresis were noted.ResultsThe volumes of crystalloid and colloid in the group P were significantly less than those in the group C [(4.6±1.6)ml/(kgh)vs.(6.6±1.6)ml/(kgh),(3.0±1.1)ml/(kgh)vs.(4.5±1)ml/(kgh),bothP<0.05].The postoperative oxygenation index in the group P was significantly higher than that in the group C [(359.6±37.5)mmHg vs.(309.3±23.4)mmHg,P<0.05].ConclusionThe patients received PPV-guided fluid therapy for peumectomy may have improved oxygenation index and decreased acute lung injury.
goal-directed fluid therapy; thoracic surgery; video-assisted; acute lung injury
10.3969/j.issn.1005-6483.2017.12.020
515041 汕头大学医学院,518035 深圳市第二人民医院麻醉科(罗南博);深圳市第二人民医院麻醉科(赵昭、项明方、杨芳、刘志恒)
刘志恒,Email:zhiheng_liu_tongji@163.com
2017-06-26)
杨泽平)
