尼莫地平联合依达拉奉对高血压脑出血病人脑血流动力学、氧化应激、VEGF、MAP水平的影响
2017-09-18
尼莫地平联合依达拉奉对高血压脑出血病人脑血流动力学、氧化应激、VEGF、MAP水平的影响
哈斯木江热合曼
目的观察尼莫地平联合依达拉奉治疗治疗高血压脑出血的疗效及对脑血流动力学、氧化应激、血管生长因子(VEGF)及平均动脉压(MAP)水平的影响。方法将140例高血压脑出血依据纳入顺序单双号随机分为观察组和对照组,各70例。对照组在常规治疗的基础上给予依达拉奉,观察组在对照组的基础上给予尼莫地平。治疗14 d,观察两组临床疗效及脑血流动力学参数[双侧大脑中动脉(MCA)、前动脉(ACA)的平均流速(Vm)、收缩期峰值血流速度(Vs)]、氧化应激指标[髓过氧化物酶(MPO)、脂质过氧化物(LPO)、丙二醛(MDA)、超氧化物歧化酶(SOD)]、VEGF及MAP水平变化。结果观察组总有效率为92.86%,对照组总有效率为80.00%,两组总有效率比较差异有统计学意义(χ2=4.933,P<0.05);治疗后,两组ACA、MCA的Vm、Vs水平均较治疗前明显上升(P<0.05),且观察组变化幅度均大于对照组,差异有统计学意义(P<0.05);治疗后,两组MPO、LPO、 MDA较治疗前明显下降,而SOD明显上升(P<0.05),观察组变化幅度大于对照组,差异有统计学意义(P<0.05);治疗后3 d、7 d、14 d,观察组VEGF水平均高于对照组,差异有统计学意义(P<0.05);治疗后3 d、7 d、14 d,各时间点观察组MAP水平均低于对照组,差异有统计学意义(P<0.05)。结论尼莫地平联合依达拉奉治疗高血压脑出血临床疗效确切,作用机制应与改善脑血流动力学、抑制氧化应激反应、调节VEGF表达及平稳降压有关。
高血压脑出血;尼莫地平;依达拉奉;脑血流动力学;氧化应激;血管生长因子;平均动脉压
研究显示,高血压性脑出血(ICH)已占脑卒中发病率的50%以上,而其致残率和致死率又显著高于其他类型的脑卒中,这也是临床重视该领域研究的主要原因[1]。影响高血压性脑出血预后的因素较多,一些会造成脑组织继发性损伤,如:氧化应激、脑血流异常等;另一些则属于机体自身产生的保护性措施,如血管生长因子(VEGF)、缺氧诱导因子(HIF-1)等,干预这些因素的表达是临床治疗ICH的重要途径[2]。此外,ICH治疗期间也应重视稳定降血压,力求减少再出血、脑缺血的发生。尼莫地平和依达拉奉均是临床治疗ICH的常用药物,二者联合应用的临床疗效确切,但联合应用的作用机制特点目前仍不大明了。本研究观察尼莫地平和依达拉奉联合治疗高血压脑出血的疗效及对脑血流动力学、氧化应激、VEGF及平均动脉压(MAP)水平的影响。
1 资料与方法
1.1 临床资料 选择2015年10月—2017年3月我院神经外科收治的高血压脑出血病人为研究对象,共140例。纳入标准:①符合《各类脑血管疾病诊断要点》中高血压脑出血的诊断标准[3];②有高血压病史,经颅脑CT或MR确诊脑出血;③发病至入院时间≤24 h;④签署知情同意书。排除及剔除标准:①合并心肝、肺肾及血液系统、自身免疫系统严重疾病者,罹患恶性肿瘤者;②存在脑疝、小脑出血者,既往有脑出血、脑梗死及颅脑外伤病史者;③发病前存在认知障碍、智力障碍、精神病以及本研究药物应用禁忌者;④临床资料不全,未按医嘱用药或中途退出者。将研究病例依据纳入顺序单双号随机分为观察组和对照组,各70例。观察组男43例,女27例;年龄45岁~78岁(65.41岁±5.98岁);发病至入院时间2 h~22 h(3.64 h±1.63 h);出血部位:脑叶33例,丘脑25例,基底节区12例;估计出血量(20.71±4.73)mL。对照组男41例,女29例;年龄46岁~79岁(66.36岁±5.74岁);发病至入院时间2 h~24 h(3.52 h±1.71 h);出血部位:脑叶32例,丘脑27例,基底节区11例;估计出血量(20.46±4.38)mL。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 所有病例均给予常规治疗,主要措施有吸氧、脱水、止血、控制血压、降颅内压、营养神经及维持水电解质、酸碱平衡等。对照组给予依达拉奉(南京先声东元制药有限公司生产,国药准字:H20050280),每次30 mg,溶于100 mL 0.9%生理盐水中静脉输注,每日2次。观察组在对照组的基础上给予尼莫地平(拜耳医药保荐有限公司生产,国药准字:H20003010),每次10 mg,溶于100 mL 5%葡萄糖静脉输注,每日1次。两组均连续治疗14 d。
1.3 观察指标 两组治疗前后各进行1次美国国立卫生研究院卒中量表(NIHSS)评分。脑血流动力学指标(CVHI)包括双侧大脑中动脉(MCA)、前动脉(ACA)的平均流速(Vm),收缩期峰值血流速度(Vs),采用彩色经颅多普勒(TC-2021)超声诊断仪测定;氧化应激指标包括髓过氧化物酶(MPO)、脂质过氧化物(LPO)、丙二醛(MDA)、超氧化物歧化酶(SOD)。MPO采用酶联免疫吸附法,LPO采用萤光比色法,MDA采用硫代巴比妥酸法,SOD采用化学比色法,试剂盒购自南京建成生物工程研究所。VEGF采用双抗体酶联免疫吸附法(ELSAI),试剂盒购自北京晶美生物技术有限公司;MAP计算公式为:MAP=(收缩压+舒张压×2)/3。病人取坐位,采用电子血压计测量静息状态下肱动脉血压值,连续进行两次,间隔2 min,结果取平均值。安全性观察:主要通过颅脑CT观察治疗后再出血、脑缺血的发生情况。
1.4 疗效评定标准 参考文献[3]标准拟定,治愈:治疗后NIHSS评分减低91%~100%;显效:治疗后NIHSS评分减低46%~90%;有效:治疗后NIHSS评分较治疗前减低18%~45%;无效:治疗后NIHSS评分降低不足18%或较治疗前增加。
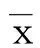
2 结 果
2.1 两组临床疗效比较 观察组总有效率为92.86%,对照组总有效率为80.00%,两组总有效率比较差异有统计学意义(χ2=4.933,P<0.05)。详见表1。
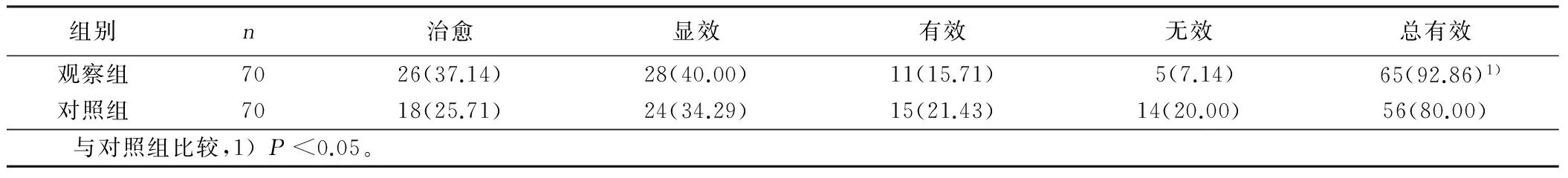
表1 两组临床疗效比较 例(%)
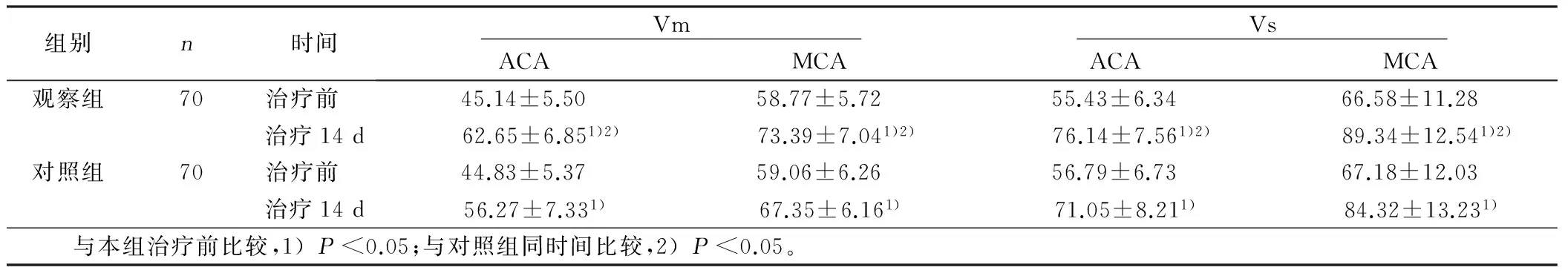
2.2 两组脑血流动力学参数水平比较 治疗前,两组ACA与MCA的Vm、Vs水平比较差异无统计学意义(P>0.05)。治疗后,两组ACA、MCA的Vm、Vs水平均较治疗前明显上升(P<0.05),且观察组变化幅度均大于对照组,差异有统计学意义(P<0.05)。详见表2。

2.3 两组氧化应激水平比较 治疗前,两组MPO、LPO、MDA及SOD水平比较差异无统计学意义(P>0.05)。治疗后,两组MPO、LPO 、MDA较治疗前明显下降,而SOD较治疗前明显上升,差异有统计学意义(P<0.05),观察组变化幅度大于对照组,差异有统计学意义(P<0.05)。详见表3。

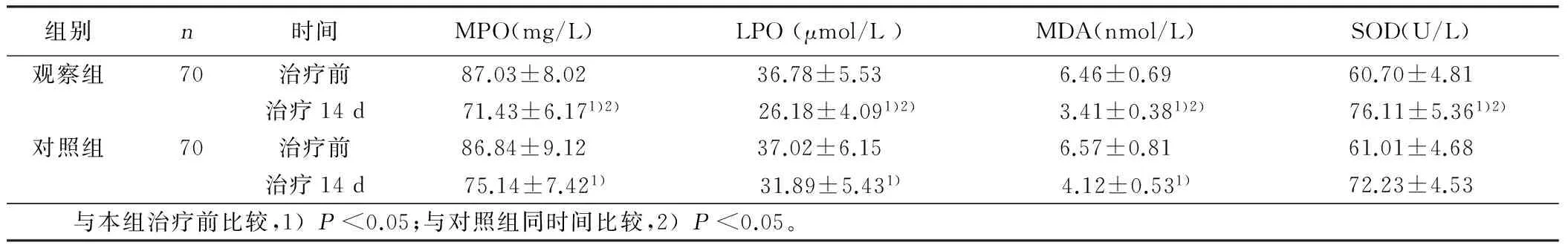
组别n时间MPO(mg/L)LPO(μmol/L)MDA(nmol/L)SOD(U/L)观察组70治疗前87.03±8.0236.78±5.536.46±0.6960.70±4.81治疗14d 71.43±6.171)2) 26.18±4.091)2) 3.41±0.381)2) 76.11±5.361)2)对照组70治疗前86.84±9.1237.02±6.156.57±0.8161.01±4.68治疗14d75.14±7.421)31.89±5.431)4.12±0.531)72.23±4.53 与本组治疗前比较,1)P<0.05;与对照组同时间比较,2)P<0.05。
2.4 两组VEGF水平比较 治疗前,两组VEGF水平比较差异无统计学意义(P>0.05)。治疗后3 d、7 d、14 d,观察组VEGF水平均高于对照组,差异有统计学意义(P<0.05)。详见表4。


2.5 两组MAP水平比较 治疗前,两组MAP水平比较差异无统计学意义(P>0.05);治疗后3 d、7 d、14 d,观察组MAP水平均低于对照组,差异有统计学意义(P<0.05)。详见表5。


2.6 安全性观察 观察组再出血发生3例,脑缺血发生4例;对照组再出血发生3例,脑缺血发生6例。两组再出血、脑缺血发生情况比较差异无统计学意义(P>0.05)。
3 讨 论
本研究观察的指标中脑血流动力学参数、血管内皮因子表达是需要改善的因素[4],而氧化应激指标、MAP是需要控制的因素[5]。ICH发生后脑血流动力学异常,与血肿、脑水肿及颅内压升高引起脑血管受到机械压迫有关[6];与脑血管痉挛有关,高血压本身存在脑血管痉挛,加之ICH发生后血管内皮损伤及氧自由基、炎症因子大量合成后刺激,导致进一步痉挛[6-7]。研究显示ICH发生后脑血流动力学参数较低低下,表明脑组织灌注不足,这并不利于挽救脑缺血半暗带、促进侧支循环建立以及血肿、脑水肿、各类型代谢废物的吸收[8]。VEGF在ICH发生后高水平表达是机体对脑缺血缺氧做出的防御性反应[9],其促进缺血区域血管再生加速了侧支循环的形成,同时VEGF还具有保护血管内皮功能及抑制脑水肿、炎症反应扩大的作用,多种途径起到抑制继发性脑损伤扩大的作用,研究显示提高其表达水平能显著改善缺血半暗带的损伤面积[10]。氧化应激与ICH的关系近年来备受重视,缺血缺氧、再灌注损伤等均是氧化应激扩大的因素,自由基、过氧化物被大量激活后直接损伤脑组织[11],并进一步引发炎症反应、血管内皮损伤、脑水肿等加重脑组织损伤[12]。MPO、LPO、MDA属于氧化物质及其代谢产物,而SOD属于抗氧化物质,MPO、LPO、MDA在ICH发生后剧烈表达而SOD被大量消耗,导致氧化/抗氧化机制平衡,而调节这一机制恢复的成效被认为关系ICH预后[13-14]。MAP可反映机体血压波动水平,ICH发生后调节血压平稳下降十分重要,如:扩张血管降压太快会引起在出血,或低血压导致脑灌注不足,而降压不足则会使脑血管持续痉挛得不到缓解而导致脑缺血[15],尼莫地平具有平稳降压的特点[16]。
本研究观察尼莫地平联合依达拉奉在ICH中的应用效果。尼莫地平属于钙离子拮抗剂,其对ICH的治疗作用可通过以下机制实现:①抑制钙离子内流,由此可减轻脑细胞内钙超载、减少脑细胞凋亡,并提高脑组织对缺血缺氧的耐受性[16];②扩张脑血管作用,该药主要扩张微小血管和痉挛血管,可恢复脑灌注而减轻缺血缺氧损伤[17]。其具有稳定降压的特点,有研究显示尼莫地平大剂量应用于ICH时仍保持较好的安全性,不增加低血压、再出血的风险[15];③抗炎作用,通过抑制钙离子内流,可阻滞细胞内钙离子信号传导通路,使炎性介质被激活及释放的途径受到一定程度的抑制[18];④通过改善红细胞变形能力,增加脑组织供血、供氧;⑤抗脑水肿,通过抑制脑细胞钙超载及改善微循环两个方面发挥抗脑水肿作用[19];⑥促进血肿吸收。依达拉奉是一种高效自由基清除剂及抗氧化剂,研究显示:其能有效降低MPO、LPO、MDA的表达而调高SOD水平,有力促进氧化/抗氧化机制恢复平衡[20];存在抗脑水肿、保护血管内皮损伤的作用[21];促进多巴胺合成的作用,由此发挥脑保护作用[22]。分析可见,尼莫地平、依达拉奉在ICH中的作用机制明显不同,联合应用有协同作用。目前已有研究表明尼莫地平联合依达拉奉治疗ICH的疗效优于单用依达拉奉,且认为与加速脑血肿、脑水肿的吸收有关[23-24],本研究观察尼莫地平、依达拉奉联合治疗对脑血流动力学、VEGF及氧化应激、MAP的影响。
本研究结果显示,观察组总有效率为92.86%,显著高于对照组的80.00%,与文献报道类似。治疗后,观察组ACA与MCA的Vm、Vs水平高于对照组,提示联合用药能更好地改善脑血流动力学;观察组MPO、LPO、MDA低于对照组,而SOD高于对照组,提示联合用药能更大程度调节氧化/抗氧化机制恢复平衡,抑制氧化应激;观察组VEGF水平在治疗3 d、7 d、14 d时均高于对照组,提示联合用药可促进VEGF的表达;而观察组MAP在各时间段均低于对照组,且治疗后脑缺血、再出血并无明显上升,提示联合用药可发挥平稳降压的作用,也有较好的安全性。
综上所述,尼莫地平联合依达拉奉治疗高血压脑出血临床疗效确切,作用机制应与改善脑血流动力学、抑制氧化应激反应、调节VEGF表达及平稳降压有关。
[1] Steiner T,Al-Shahi Salman R,Beer R,et al.European Stroke Organisation (ESO) guidelines for the management of spontaneous intracerebral hemorrhage[J].International Journal of Stroke,2014,9(7):840-855.
[2] Qureshi AI,Palesch YY,Barsan WG,et al.Intensive blood-pressure lowering in patients with acute cerebral hemorrhage[J].New England Journal of Medicine,2016,375(11):1033-1043.
[3] 中华医学会神经科学会.各类脑血管疾病的诊断要点[J].中华神经科杂志,1996,29(6):379.
[4] McCourt R,Gould B,Gioia L,et al.Cerebral perfusion and blood pressure do not affect perihematoma edema growth in acute intracerebral hemorrhage[J].Stroke,2014,45(5):1292-1298.
[5] Charidimou A,Shoamanesh A,Wilson D,et al.Cerebral microbleeds and postthrombolysis intracerebral hemorrhage risk updated meta-analysis[J].Neurology,2015,85(11):927-934.
[6] Radmanesh F,Falcone GJ,Anderson CD,et al.Risk factors for computed tomography angiography spot sign in deep and lobar intracerebral hemorrhage are shared[J].Stroke,2014,45(6):1833-1835.
[7] Biffi A,Anderson CD,Battey TWK,et al.Association between blood pressure control and risk of recurrent intracerebral hemorrhage[J].JAMA,2015,314(9):904-912.
[8] LoPresti MA,Bruce SS,Camacho E,et al.Hematoma volume as the major determinant of outcomes after intracerebral hemorrhage[J].Journal of the Neurological Sciences,2014,345(1):3-7.
[9] Chan KH,Leung GKK,Lau KK,et al.Predictive value of the HAS-BLED score for the risk of recurrent intracranial hemorrhage after first spontaneous intracranial hemorrhage[J].World Neurosurgery,2014,82(1):e219-e223.
[10] Rincon F,Friedman DP,Bell R,et al.Targeted temperature management after intracerebral hemorrhage (TTM-ICH):methodology of a prospective randomized clinical trial[J].International Journal of Stroke,2014,9(5):646-651.
[11] Falcone GJ,Radmanesh F,Brouwers HB,et al.APOE ε variants increase risk of warfarin-related intracerebral hemorrhage[J].Neurology,2014,83(13):1139-1146.
[12] Varelas PN,Abdelhak T,Corry JJ,et al.Clevidipine for acute hypertension in patients with subarachnoid hemorrhage:a pilot study[J].International Journal of Neuroscience,2014,124(3):192-198.
[13] Rao NM,Levine SR,Gornbein JA,et al.Defining clinically relevant cerebral hemorrhage after thrombolytic therapy for stroke[J].Stroke,2014,45(9):2728-2733.
[14] Li F,Chen QX.Risk factors for mental disorders in patients with hypertensive intracerebral hemorrhage following neurosurgical treatment[J].Journal of the Neurological Sciences,2014,341(1):128-132.
[15] Al-Khaled M,Eggers J,Study QSS.Prognosis of intracerebral hemorrhage after conservative treatment[J].Journal of Stroke and Cerebrovascular Diseases,2014,23(2):230-234.
[16] Naidech AM,Maas MB,Levasseur-Franklin KE,et al.Desmopressin improves platelet activity in acute intracerebral hemorrhage[J].Stroke,2014,45(8):2451-2453.
[17] Hänggi D,Etminan N,Macdonald RL,et al.NEWTON:nimodipine microparticles to enhance recovery while reducing toxicity after subarachnoid hemorrhage[J].Neurocritical Care,2015,23(2):274-284.
[18] Macdonald RL,Diringer MN,Citerio G.Understanding the disease:aneurysmal subarachnoid hemorrhage[J].Intensive Care Medicine,2014,40(12):1940.
[19] 郭富强,杨友松,余能伟,等.尼莫地平对脑出血患者局部脑血流、脑水肿及不同时间用药临床变化的影响[J].临床神经病学杂志,2001,14(1):6-9.
[20] Yu M,Zhang DP,Ren YF,et al.Clinical efficacy and safety of edaravone therapy in acute cerebral haemorrhage[J].Tropical Journal of Pharmaceutical Research,2016,15(9):2029-2033.
[21] Song L,Zhang X,Zhao Y,et al.Effect of edaravone on postoperative cognitive function and cerebral oxygen metabolism in elderly patients with spinal surgery[J].International Journal of Gerontology,2016,10(3):142-145.
[22] Wu S,Sena E,Egan K,et al.Edaravone improves functional and structural outcomes in animal models of focal cerebral ischemia:a systematic review[J].International Journal of Stroke,2014,9(1):101-106.
[23] 昂朝新.依达拉奉联合尼莫地平治疗高血压性脑出血42例疗效评价[J].中国医药指南,2014,9(1):97-97;98.
[24] Yu M,Zhang DP,Ren YF,et al.Clinical efficacy and safety of edaravone therapy in acute cerebral haemorrhage[J].Tropical Journal of Pharmaceutical Research,2016,15(9):2029-2033.
(本文编辑郭怀印)
新疆维吾尔自治区阿克苏地区第一人民医院(新疆阿克苏 843000),E-mail:zhouting2378@163.com
信息:哈斯木江热合曼.尼莫地平联合依达拉奉对高血压脑出血病人脑血流动力学、氧化应激、VEGF、MAP水平的影响[J].中西医结合心脑血管病杂志,2017,15(16):2062-2065.
R743 R255.2
:Bdoi:10.3969/j.issn.1672-1349.2017.16.037
:1672-1349(2017)16-2062-04
2017-01-18)
