有创颅内压监测与脑室外引流技术结合对重症颅脑损伤血肿清除术后患者的临床应用*
2017-09-11于媛媛
赵 欣, 于媛媛, 白 岗, 张 炜, 刘 昊
(西安交通大学第一附属医院, 陕西 西安 710061)
有创颅内压监测与脑室外引流技术结合对重症颅脑损伤血肿清除术后患者的临床应用*
赵 欣, 于媛媛, 白 岗, 张 炜, 刘 昊*
(西安交通大学第一附属医院, 陕西 西安 710061)
目的:探究有创颅内压监测与脑室外引流技术结合对重症颅脑损伤血肿清除术后患者的临床应用。方法:选取85例重症颅脑损伤患者,平均分为两组,即研究组和对照组。以脑室外引流技术治疗对照组患者,研究组采用有创颅内压监测技术联合有创颅内压监测治疗。分别对比:①比较两组患者术后12周的颅内压水平变化;②比较两组患者术后格拉斯哥预后评分(GOS);③分析比较两组患者感染、呼吸异常、头痛呕吐、意识障碍、心电图异常并发症情况。结果:两组患者术后8周颅内压水平均较术前有所下降,且对照组颅内压水平明显高于研究组,研究组基本恢复正常值,差异有统计学意义(P<0.05)。术后研究组患者预后良好率65.11%高于对照组,差异有统计学意义(P<0.05);研究组出现重度残疾率约2.32%、病死率6.97%、轻度残疾率4.65%、植物生存率4.65%低于对照组,差异有统计学意义(P>0.05);研究组患者出现头痛及呕吐现象约为6.97%、呼吸异常11.62%、意识障碍25.58%、心电图异常11.62%、感染13.95%等并发症发生例数均低于对照组,差异均有统计学意义(P<0.05)。结论:有创颅内压监测与脑室外引流技术相结合应用针对血肿清除术的方法,即明显降低了颅内压又减少了并发症,使脑髓液血流畅通,减少病死率,提高了患者的清醒时间。
血 肿; 脑室外引流; 颅内压; 颅脑损伤
颅脑损伤一般是由外部重创引起的头颅及脑部损伤[1],一般交通事故为主要因素。颅脑损伤分为脑损伤与颅骨骨折及软组织损伤三方面[2],其中最为严重的是脑损伤,容易引发脑出血、脑水肿、肿胀及颅内压升高等病症[3]。重症颅脑损伤的损伤程度根据机械力度大小及发生形变部位情况。颅脑损伤严重程度可根据症状分为特重型、重型、中型及轻型四种症状[4,5]。轻型是指受伤后昏迷在30min之内、伴随轻微头痛、头晕等症状且有轻微脑震荡;中型是指受伤后昏迷0.5~12h之内[6,7]、伴有轻度的软组织损伤及脑挫裂伤;重型症状是指神经系统出现损伤阳性体征较为明显且受伤后昏迷12h以上,出现大面积颅骨骨折或大面积脑挫裂伤及脑血肿;特重型是指受伤后持续昏迷、出现晚期脑疝,甚至呼吸停止,无生命体征等。重症颅脑损伤在临床治疗中,并发症较多,发病快,难以及时控制及消除血肿,容易导致患者致残,病死率较高[8~10],且由于昏迷时间过长,血肿积累面积不断增大,导致颅内压持续增高。
1 材料与方法
1.1 一般资料:按照就医顺序随机选取本市人民医院2016年1月至2017年3月收治的重症颅脑损伤且伴有血肿患者,共计86例,男50例,女36例,住院时间(3~14)月,平均住院时间(6.28±1.32)月。其中交通事故原因损伤52例,机械致伤20例,其他14例。盲选法分为研究组和对照组各43例。其中研究组:男25例,女18例,年龄25~50岁,平均年龄(32.45±1.80)岁,住院时间(3~14)月,平均住院时间(5.82±1.37)月;对照组43例:男25例,女28例,年龄25~49岁,平均年龄(32.18±2.03)岁,住院时间(4~13)月,平均住院时间(5.75±1.73)月。两组间患者的性别、年龄、住院时间等无统计学差异(P>0.05),并具有可比性。
1.2 纳入标准及排除标准:①患者经CT扫描伴有血肿;②所选患者病症为重度颅脑损伤;③患者受伤后昏迷12h以上且脑部有血肿;④排除生命体征不明显患者;⑤排除受伤后昏迷12h以下患者;⑥排除孕妇、妊娠期患者;⑦排除年龄<25岁,>55岁患者;⑧排除严重肾脏疾病患者并排除患有糖尿病疾病的患者。
1.3 方法:实验前分别对两组患通过CT扫描观察患者颅内损伤部位的严重程度。对照组患者应采用颅脑室外引流技术进行治疗,具体方法为:首先对患者进行麻醉处理,以患者眉间后侧12cm、右侧2.5cm作为穿刺点穿刺,手术用颅锥消毒后钻孔进入硬脑膜,引出脊髓液,同时拔出针芯、固定引流管并注意固定引流袋,根据情况随时改变引流高度。手术中注意及时监测患者的血氧饱和度及平均脉动压。研究组应在对照组采用的治疗基础上,联合应用有创颅内压监测,通过置入颅内压探头和侧脑室额脚穿刺管及脑实质内置管,随时监测颅内压水平状况,根据监测颅内压指标的具体状况及结果随时调整治疗方案,当颅内压>20mmHg、<40mmHg时,对患者进行常规降压或手术降压,当颅内压>40mmHg时,立即进行CT扫描,实施紧急手术。研究组与对照组患者在术后应进行为期12周的随访工作。
1.4 观察指标:①比较两组患者术后12周内颅内压水平;②比较两组患者预后效果;③分析比较两组患者术后出现头晕、头痛、呼吸异常、呕吐、感染、意识障碍及心电图异常等并发症的具体情况。
1.5 评判标准:①正常人卧位是脑脊液压力为0.78~1.76kPa(80~180mm水柱)或40~50滴/min,随呼吸波动在10mm水柱之内,正常颅内压成年人中一般是取80~180mmHg;②呼吸正常值:平静呼吸时,成人16~20次/min,脉搏,正常成人60~100次/min,老年人可慢至55~75次/min;③成人心率在正常范围时,P-R间期为0.12~0.2s;P波的时间≤0.11s;P波电压在肢导联<0.25mV,胸导联<0.2mV;④意识障碍:意识完全丧失、大小便失禁、呼吸不规则等。⑤轻度残疾:指预后患者伴随肢体轻度偏瘫或行动障碍;重度残疾:指预后患者伴随肢体重度偏瘫或行动障碍;植物生存:指预后患者大脑完全或基本丧失功能,失去意识;病死:指预后患者直接死亡。预后良好:指患者预后完全或基本具备自理、行动能力。
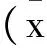
2 结 果
2.1 比较两组患者术后的颅内压水平:由表1可见,两组患者术后8周颅内压水平均较术前有所下降,且对照组颅内压水平明显高于研究组,研究组基本恢复正常值,差异有统计学意义(P<0.05)。
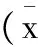
表1 两组患者术后的颅内压水平比较±s),mmHg
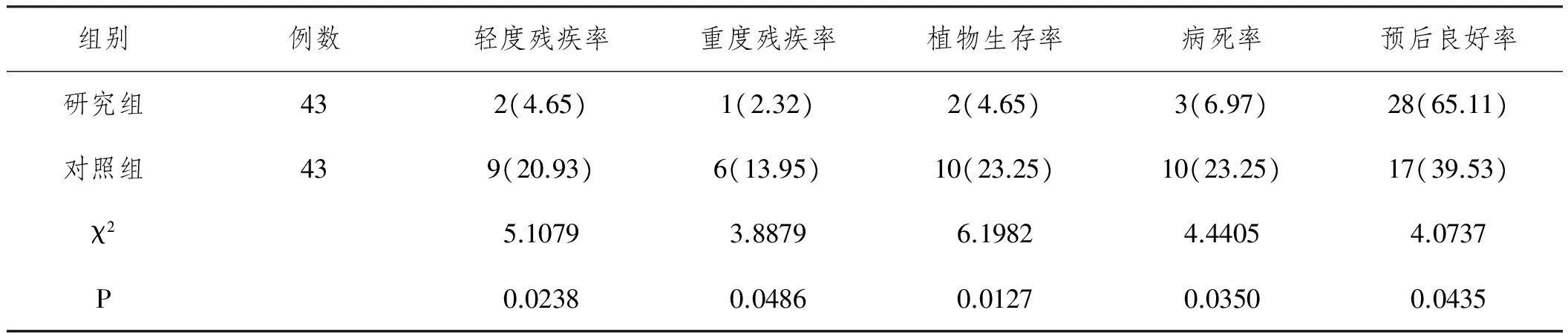
表2 两组患者术后预后n(%)
2.2 分析比较两组患者术后预后:表2表明,术后研究组患者预后良好率65.11%高于对照组(39.53%),差异有统计学意义(P<0.05);研究组出现重度残疾率约为2.32%、病死率6.97%、轻度残疾率4.65%、植物生存率4.65%,差异有统计学意义(P>0.05)。
2.3 分析比较两组患者呼吸异常、头痛呕吐、感染、心电图异常、意识障碍并发症情况:表3表明,研究组患者呼吸异常11.62%、头痛呕吐6.97%、感染13.95%、心电图异常11.62%、意识障碍25.58%等并发症发生率均低于对照组,差异均有统计学意义(P<0.05)。
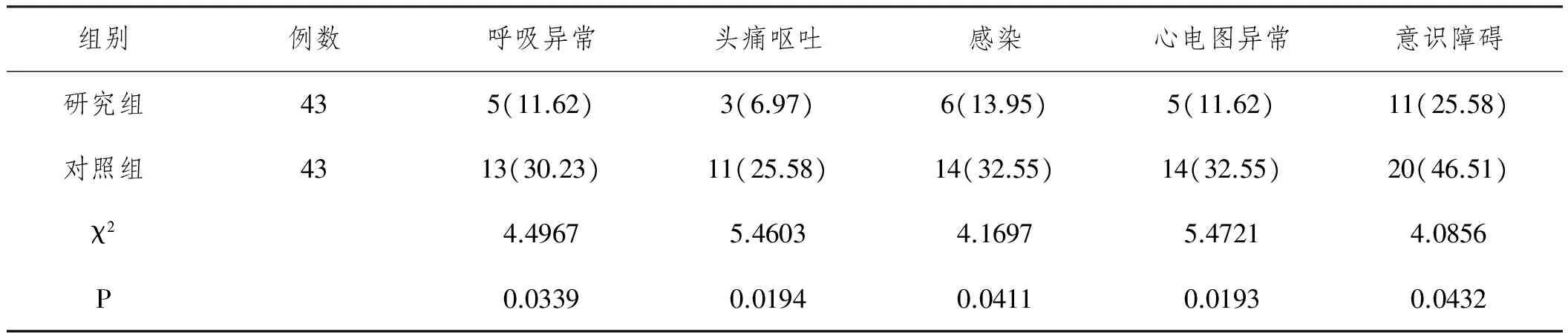
表3 两组患者呼吸异常头痛呕吐感染心电图异常意识障碍并发症情况n(%)
3 讨 论
重型颅脑损伤是一种极为难治疗及治愈的神经外科疾病[11],内容物脑组织、脑脊液或脑血流,其中任何一种组织的体积增加都会使另外一种内容物的体积减少,使脑腔压力处于平衡状态[12,13]。由于外部机械等压力过大,使颅脑损伤,脑脊液不通,使颅内压升高,当颅内容积减少时,可以起到降压的作用[14],若颅内压持续增高,严重威胁生命,所以保持颅内脑脊液的畅通极为重要。脑室外引流可以通过调节脑脊液容量,以达到缓解颅内压的作用[15]。脑部发生血肿时,内容物相互压力增大,而非血肿区压力较低,通过脑室外引流可将血肿区脑脊液引流到非血肿区,减少两区域压力差[16],保持脑室压水平,清除血肿,减少血肿块对大脑的伤害,防止中枢性高热发生,并且在一定程度上预防了高压性脑积水,加快了患者清醒时间。通过有创颅内压监测技术,对患者颅内压进行实时监测,可准确了解颅内压水平[17],及时对患者的病情进行用药调整,降低术后患者用药不良反应。有创颅内压监测与脑室外引流结合针对脑损伤血肿手术,通过降低颅内压水平,并实时监测颅内压变化情况,及时对患者出现的突发性情况进行调整或者手术,提高患者的预后率。
本研究表明,研究组与对照组患者在术后1周后颅内压水平均有较为明显的下降,且联合组基本恢复正常值,说明有创颅内压监测联合脑室外引流及单独使用脑室外引流均可降低颅内压;两组患者在术后4~12周,联合组颅内压水平低于对照组接近正常值,单独采用室外引流可降低颅内压但起作用时间较长;术后联合组患者预后良好率65.11%高于单一治疗组;且联合组重度残疾率2.32%、病死率6.97%、轻度残疾率4.65%、植物生存率4.65%低于单一治疗组,说明联合手术治疗可降低残疾率、病死率,提高预后良好率;联合组患者呼吸异常、头痛呕吐、感染、心电图异常、意识障碍等并发症发生例数均低于单独,说明联合治疗组较单一治疗组使用脑室外引流并发症发生率低。
综上所述,有创颅内压监测联合脑室外引流技术治疗重型颅脑损伤,不仅可以迅速清除,保持血流畅通,实时监测颅内压变化,给治疗带来极大方便,还可以降低颅内压,减少病死率,应在临床上广泛应用。
[1] 范仕兵,李骥,刘明东,等.有创颅内压监测在重型颅脑外伤中的应用[J].中国实用神经疾病杂志,2014,17(1):52~53.
[2] 史忠岚,卢培刚,袁绍纪,等.持续有创颅内压监测对重型颅脑损伤病人救治的临床意义[J].中国微侵袭神经外科杂志,2015,20(4):161~163.
[3] 方黎晓,胡少玄,徐洪飞,等.有创颅内压监测在重型颅脑损伤患者术后治疗中的价值[J].检验医学与临床,2016,13(12):1631~1632,1635.
[4] 钱晓波,刘惠祥,蒋锋,等.有创颅内压监测在颅脑外伤术后的临床意义[J].中国实用神经疾病杂志,2016,19(4):106~108.
[5] 肖化选,陈伟平,戴兵,等.有创颅内压监测在创伤性颅内多发血肿术后的应用研究[J].内蒙古医学杂志,2016,48(10):1216~1217.
[6] 陈萍,梁琬屏,杨柳枝,等.重型颅脑损伤患者行持续有创颅内压监测的意义及护理[J].齐齐哈尔医学院学报,2016,37(4):546~547.
[7] 遇旭东,丁建军,李磊,等.有创颅内压监测仪在临床对重度脑损伤患者实施减压治疗中的应用价值[J].中国医疗器械信息,2016,22(14):99~101.
[8] 杨开华,冉启山,文远超,等.持续有创颅内压监测对重型颅脑损伤病人救治的临床价值分析[J].现代诊断与治疗,2016,27(18):3344~3345.
[9] 杜波,彭玉平,钟贤良,等.神经内镜通道内技术治疗重度脑室内出血的研究[J].中国急救医学,2016,36(9):799~803.
[10] 周海航,褚闻来,沈健,等.脑室外引流导管相关性感染危险因素分析[J].中华急诊医学杂志,2016,25(11):1451~1454.
[11] 吴剑.重症颅脑损伤病人对不同蛋白质含量肠内营养支持反应的研究[J].肠外与肠内营养,2014,21(6):377~378.
[12] 何丽群.重症颅脑损伤患者发生感染性肺炎危险因素及护理[J].实用预防医学,2014,21(5):595~597.
[13] 翟红燕,张启田,梁青,等.重症颅脑损伤患者发生肺部感染的危险因素及防治[J].中国感染控制杂志,2017,16(2):182~185.
[14] 刘风玲,杨波,陈丽,等.急性重症颅脑损伤患者血清MMP-9和S100B的水平变化及临床意义[J].中国现代医学杂志,2014,24(23):75~78.
[15] Shafi S,Diaz-Arrastia R,Madden C et al.Intracranial pressure monitoring in brain-injured patients is associated with worsening of survival[J].The Journal of trauma,2008,64(2):335~340.
[16] Lew HL,Gray M,Poole JH et al.Simultaneous measurement of perceptual and motor cortical potentials:implications for assessing information processing in traumatic brain injury[J].American Journal of Physical Medicine and Rehabilitation,2009,88(1):1~6.
[17] Lew HL,Gray M,Poole JH et al.Simultaneous measurement of perceptual and motor cortical potentials:implications for assessing information processing in traumatic brain injury[J].American Journal of Physical Medicine and Rehabilitation,2009,88(10):1~6.
陕西省科技厅科技支撑计划,(编号:2012SZ01542)
1006-6233(2017)08-1340-03
A
10.3969/j.issn.1006-6233.2017.08.030
*【通讯作者】刘 昊
