局部晚期宫颈癌自适应放疗剂量学及生存分析与毒性反应评价*
2017-09-04阴骏李鹏程范子煊冯梅吴凡秦远王培郎锦义
阴骏, 李鹏程, 范子煊, 冯梅, 吴凡, 秦远, 王培, 郎锦义
610041 成都,四川省肿瘤医院·研究所,四川省癌症防治中心,电子科技大学医学院 放疗科(阴骏,范子煊,冯梅,吴凡,秦远,王培,郎锦义);610400成都,成都市金堂县第一人民医院 肿瘤科(李鹏程)
•临床研究•
局部晚期宫颈癌自适应放疗剂量学及生存分析与毒性反应评价*
阴骏, 李鹏程, 范子煊, 冯梅, 吴凡, 秦远, 王培, 郎锦义△
610041 成都,四川省肿瘤医院·研究所,四川省癌症防治中心,电子科技大学医学院 放疗科(阴骏,范子煊,冯梅,吴凡,秦远,王培,郎锦义);610400成都,成都市金堂县第一人民医院 肿瘤科(李鹏程)
目的: 对比研究自适应调强放疗(adaptive radiation therapy,ART)或单程调强放疗两种不同体外放疗模式治疗局部晚期宫颈癌的剂量学改变及初步临床疗效与毒性反应,探索局部晚期宫颈癌外照射合理模式。方法:收集我院2010年5月至2015年5月间112例行根治性放化疗的局部晚期宫颈癌(FIGO:IIB~IVA期)病例,根据患者外照射模式不同分为两组。A组:单程放疗组,共62例患者,外照射全程未更改放疗计划;B组:自适应放疗组,共50例患者,按首程放疗计划(plan1)照射完成15次(27~30Gy)后重新制定放疗计划(plan2)并且按新计划完成后续治疗。两组患者外照射结束后均接受高剂量率腔内近距离后装治疗。放疗期间两组患者均行顺铂单药同步化疗。比较B组两程计划肿瘤体积和危及器官剂量学改变,并对两组患者进行随访,评价比较患者急慢性毒性反应发生情况及进行生存分析。结果:B组中plan2与plan1相比,肿瘤平均体积从(107.67±32.02)cm3,退缩到(63.21±25.78)cm3,平均缩小(41.12±13.02)cm3,平均退缩率为(35.48±5.16)%,P<0.05。直肠平均剂量[Dmean (34.18±0.99)Gy vs.( 37.09±0.74 )Gy,P=0.011]、最大剂量[Dmax (50.15±0.69) Gy vs (52.05±0.77) Gy,P=0.003]、1cm3体积受照剂量[(D1cc 48.21±2.02 )Gy vs (49.90±4.19 )Gy,P=0.045];膀胱平均剂量[Dmean(34.46±0.50)Gy vs (35.36±0.54) Gy,P=0.023]、最大剂量[Dmax(52.53±1.19) Gy vs (54.88±0.89) Gy,P=0.028]、1cm3体积受照剂量[D 1cc(50.60±3.28) Gy vs (52.61±4.64) Gy,P=0.021],以上剂量指标差异均有统计学意义。A组和B组急性腹泻发生率差异有统计学意义(48.39% vs. 30%,P=0.046),其它急性及慢性毒性反应发生率差异均无统计学意义。A组和B组患者中位随访时间分别为25个月和27个月,3年总生存率分别为 90.9%和95.2%(P>0.05),3年无进展生存率分别为80.4%和93.3%(P>0.05)。结论:局部晚期宫颈癌外照射过程中肿瘤体积可显著性缩小,采用 ART技术与单程放疗相比3年OS和PFS无明显差异,但ART技术可以降低直肠、膀胱的受照剂量,降低患者治疗期间急性腹泻的发生率。
局部晚期宫颈癌; 体外放疗; 自适应放疗; 剂量学; 毒性反应; 预后
宫颈癌发病率在全世界女性恶性肿瘤中居于第4位,严重影响发展中国家女性健康[1]。放疗是局部晚期宫颈癌的主要治疗方式之一。放疗模式为体外放疗(external beam radiotherapy,EBRT)联合近距离放射治疗[2]。由于外照射时照射野较大,与宫颈毗邻的小肠、膀胱、直肠等正常器官将受到不同程度的照射。又由于子宫、宫颈和盆腔器官在放疗过程中随着肿瘤消退及充盈程度不同,存在着不同程度的位移,可能导致靶区漏照或者正常器官的过量照射,影响疗效及患者生活质量。1997 年由Yan[3]等首次提出了自适应调强放疗(adaptive radiation therapy,ART)。在放疗过程中利用实时影像对患者进行监控,综合其靶区累积剂量、器官结构变化等信息,适时离线或者在线重新勾画靶区。目前ART在局部晚期宫颈癌中的报道集中在剂量学研究中,结果表明其在直肠、膀胱等危及器官中的剂量学优势[4-6]。但这些研究尚属于探索阶段并没有统一的观点。同时,也缺乏较大样本针对采用自适应放疗宫颈癌患者的疗效评价;其与单程调强放射治疗(intensity modulated radiation therapy,IMRT)的急慢性毒性反应及预后的对比研究缺乏相关报道。本研究拟通过剂量学对比研究同时观察患者毒性反应和预后,以了解ART在局部晚期宫颈癌治疗中的价值。
1 材料与方法
1.1 一般资料
收集2010年5月到2015年5月四川省肿瘤医院放疗科收治初诊宫颈癌患者(FIGO 2009分期IIB-IVA)112例,入院前均未接受任何抗肿瘤治疗,入院后接受根治性放化疗。根据外照射是否行ART将患者分为两组:A组:单程放疗组共62例,外照射全程未更改放疗计划;平均年龄(55.35±9.57)岁;IIB期36例(58.06%),III期25例(40.32%),IVA期1例(1.61%);鳞癌58例(93.55%),腺癌3例(4.84%),腺鳞癌1例(1.61%);合并其他疾病共9例(14.52%);入院时血红蛋白(Hb)<110g/L共8例(12.90%),Hb≥110g/L共54例(87.10%)。B组:ART组共50例患者,15次外照射后再次行定位扫描,重新制定放疗计划。该组平均年龄(54.58±8.93)岁;IIB期26例(52.00%),III期22例(44.00%),IVA期2例(4.00%);鳞癌49例(98.00%),腺癌1例(2.00%),腺鳞癌0例(0%);合并其他疾病8例(16.00%);入院时Hb<110g/L共11例(22.00%),Hb≥110g/L共39例(78.00%),两组资料具有可比性(表1)。
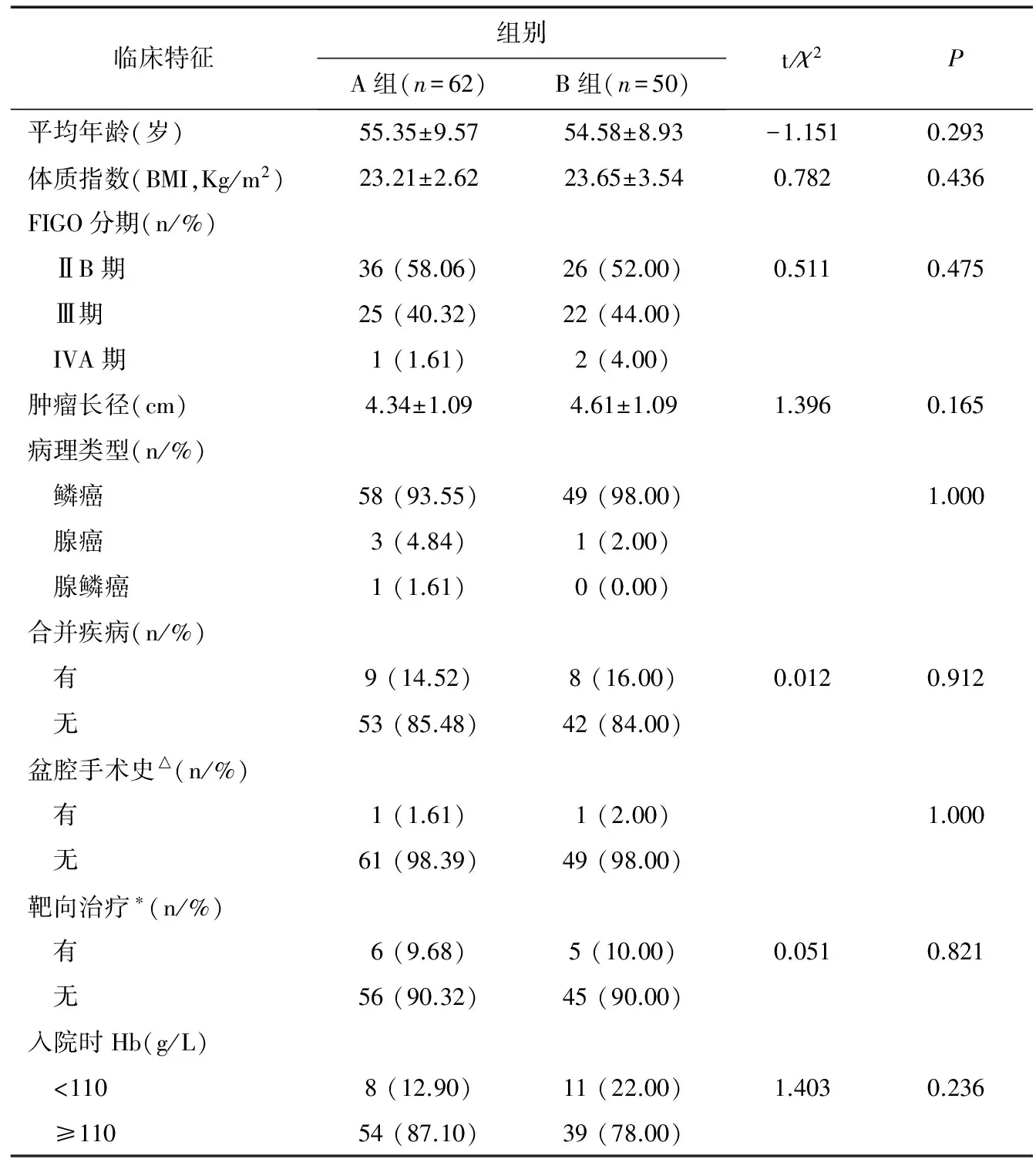
表1 两组患者一般临床资料比较
注:△ A组1例患者行人流术,B组1例患者行双侧卵巢移位术。
*A组4例采用西妥昔单抗,2例采用贝伐单抗;B组4例采用西妥昔单抗,1例采用贝伐单抗。
1.2 治疗方法
1.2.1 放疗 两组患者定位CT和MR扫描前半小时排空大便并饮水500mL充盈膀胱,仰卧位,扫描范围从胸10椎体上缘-阴道外口下10cm。CT/MR图像融合后由一位放疗科住院或主治医师遵循指南规定勾画靶区。并由副主任级别以上医师审核靶区及计划。计划靶区(planning target volume,PTV)处方剂量为:45Gy(1.8Gy/f),可疑阳性淋巴结剂量57.5~62.5Gy(2.3~2.5Gy/f),每周5次照射。根据剂量-体积直方图(dose-volume histogram,DVH)评价计划:95%PTV体积接受处方剂量,大于110%处方剂量的PTV体积不超过10%。OARs受照剂量限制:小肠V40<50%,直肠V30<50%,V40<45%,膀胱V40<50%、V50<10%。B组患者首程计划(plan1)照射15次后,按首程计划流程及相同处方剂量制定二程计划(plan2),并按plan2完成后续EBRT治疗。所有患者每天照射时间固定,治疗前半小时排空直肠,并饮水500ml后憋尿。两组患者外照射结束后采用体外IMRT同步补偿腔内后装技术(3D-intracavitary brachytherapy,3D-ICBT)行后装治疗[7]。
1.2.2 化疗 所有患者均以顺铂为单药行同步化疗,具体化疗方案为:顺铂30~40mg/m2/放疗第1、8、15、22、29、36天。
1.3 观察指标及随访
收集plan1、plan2中大体肿瘤体积(gross tumor volume,GTV)参数;根据DVH收集OARs剂量体积参数:包括膀胱、直肠Dmean、Dmax、D1cc。收集两组患者治疗中及治疗后急慢性毒性反应、生存情况。A组患者中位随访时间25个月(7~68个月),B组患者中位随访时间为27个月(8~63个月)。随访主要终点为总生存(overall survival,OS),次要终点为无进展生存(progress free survival,PFS)。毒性反应评价标准参考CTCAE V4.0。
1.4 统计学数据分析

2 结 果
两组患者均完成全部放疗及同步化疗计划。
2.1 B组患者肿瘤体积变化分析
通过比较B组两程计划体积参数,GTV平均体积从(107.67±32.02)cm3退缩到(63.21±25.78)cm3,平均缩小(41.12±13.02)cm3,平均退缩率为(35.48±5.16)%,P<0.01。
不得不说,黄梁是一个好男孩。他的父亲在官场叱咤风云,但他却简单纯真。当然,我们的交往是地下式的,这一点是我提出来的。黄梁不解地问,林林,为什么要偷偷摸摸的,年轻人谈恋爱,你未嫁我未娶,有什么见不得人的?
2.2 B组两程计划OARs剂量学变化
plan2与plan1相比较,直肠、膀胱Dmean、Dmax、D1cc均有降低,差异有统计学意义(表2)。
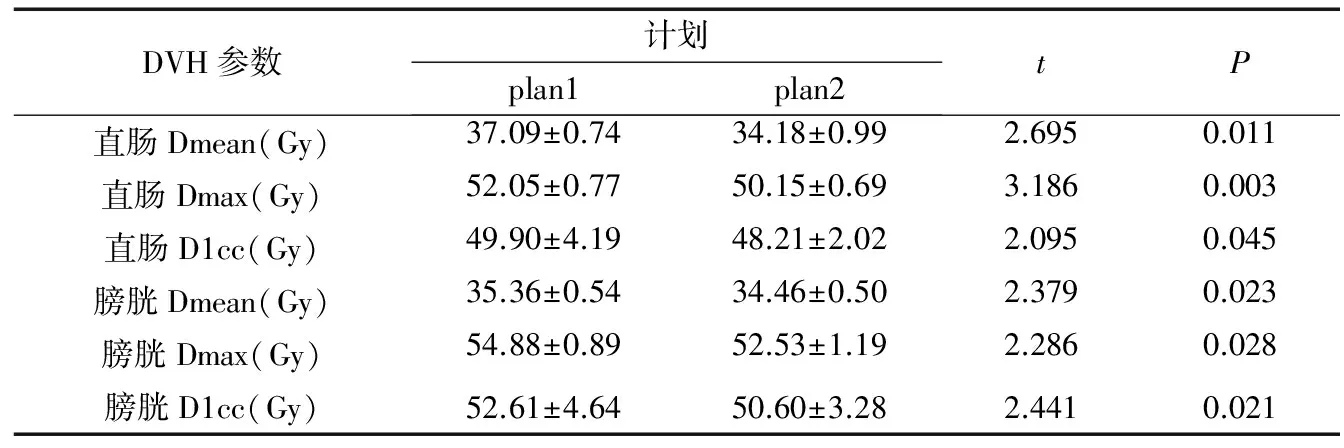
表2 B组plan1与plan2 DVH参数对比
2.3 急性毒性反应对比
两组患者出现的急性消化道毒性反应包括腹痛、腹泻、结直肠炎。A组腹泻严重程度高于B组(P<0.05),差异有统计学意义。其余急性消化道毒性反应两组间差异无统计学意义。
两组患者出现的急性泌尿系统毒性反应包括尿频、尿痛、尿急和膀胱炎。两组间严重程度差异无统计学意义(P>0.05),且两组患者在治疗过程中均未观察到≥3级的毒性反应(表3)。

表3 A组与B组急性毒性反应对比(n, %)
2.4 慢性毒性反应对比
两组患者消化及泌尿系统慢性毒性反应多在放疗结束后半年至两年开始出现。消化道慢性毒性反应主要表现为腹泻、结直肠出血、大便失禁、放射性结直肠炎等,两组均未出现直肠狭窄,肠梗阻等严重并发症。泌尿系统慢性毒性反应主要表现为血尿、尿频、尿失禁、放射性膀胱炎、肾盂积水等。A组患者中3级放射性结直肠炎、膀胱炎、尿失禁各出现1例,无4级毒性反应出现。B组患者中未观察到3级或3级以上的慢性毒性反应。两组间消化及泌尿系统慢性毒性反应严重程度的差异无统计学意义(P>0.05)(表4)。
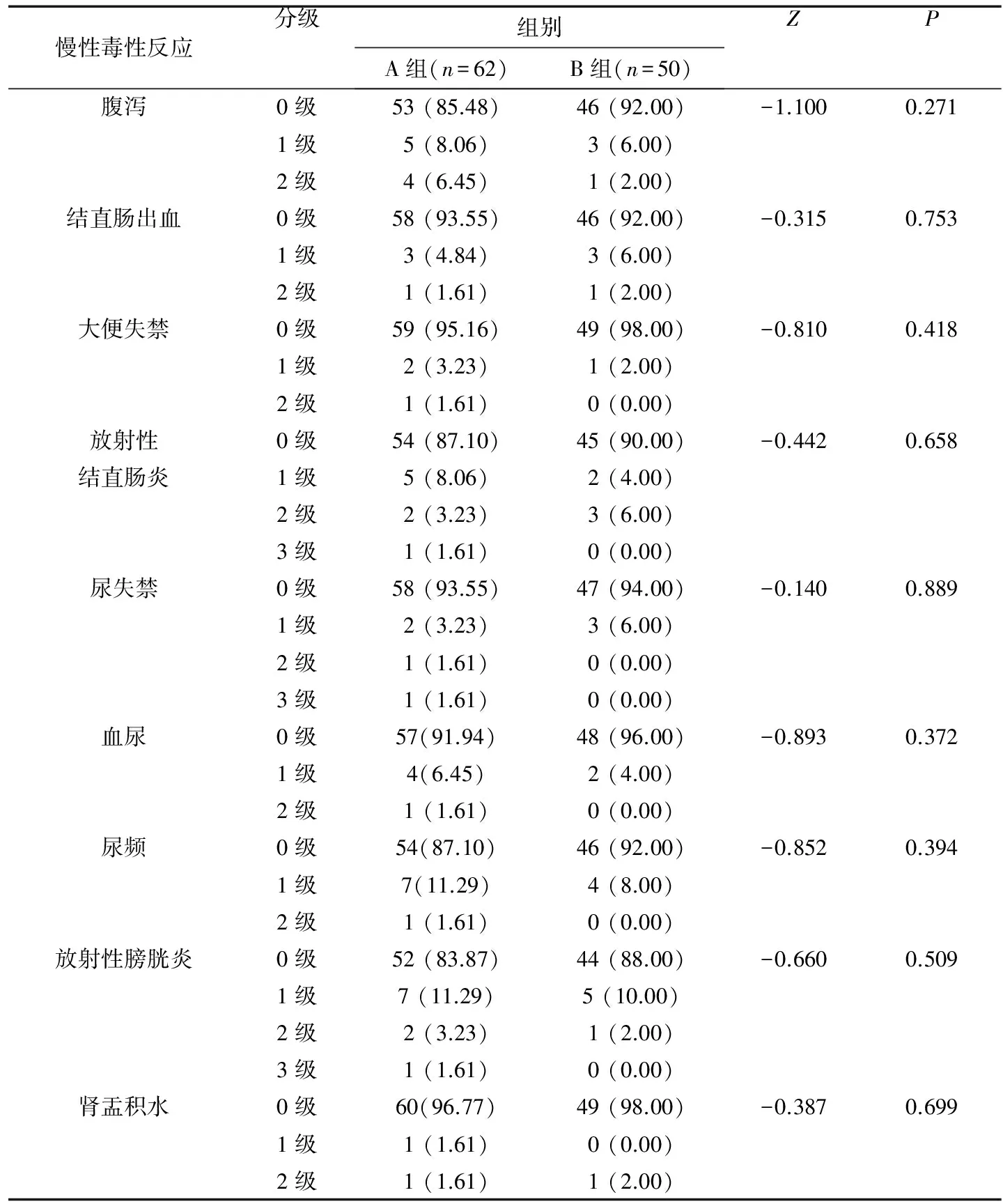
表4 A组与B组慢性毒性反应对比(n, %)
2.5 生存分析
两组患者均无失访,随访期间A组出现6例盆腔复发(宫颈5例,阴道1例),4例远处转移(肺转移2例,骨转移、颈淋巴结转移各1例),其中5例死亡;B组1例盆腔复发(宫颈),3例远处转移(腹膜后淋巴结、肝、腰椎转移各1例),其中3例死亡。

图1 单程放疗组与ART组OS,P>0.05 图2 单程放疗组与ART组PFS,P>0.05
AB两组3年OS分别为90.9%和95.2%(χ2=0.320,P=0.571);3年PFS分别为80.4%和93.3%(χ2=1.868,P=0.172)(图1、2)。
3 讨 论
IMRT技术保证靶区处方剂量充分均匀,并可以有效降低邻近正常组织受量。但是,在日常治疗过程中,常常会出现器官和靶区变形和运动,导致OARs受到过量照射或者靶区剂量不足。宫颈结构易受到周围器官如膀胱、肠道等运动及充盈程度的影响,Langerak等[8]通过每日治疗的锥形束CT图像观察患者宫颈在整个治疗过程中的运动情况,发现宫颈移动度在前后、左右、头脚方向的系统误差达到了5.5mm、 3.4mm、5.1mm。宫颈癌病理类型主要为鳞状细胞癌,对放射治疗敏感,放疗过程中肿瘤体积的消退变形也会造成靶区及周围器官位移变化[9]。Stewart等[10]发现,33例IB~IVA期宫颈癌患者外照射完成时GTV体积退缩53%~96%。另一项临床研究对81例接受同步放化疗的宫颈癌患者进行观察,放疗第4周肿瘤退缩率高达79%[11]。Wang等[12]发现宫颈癌外照射剂量达20~25Gy时,原发灶退缩率可高达35%,我们的研究结果与该研究相似,B组患者照射15次(27Gy)时,原发灶体积平均退缩率达(35.48±5.16)%。以上研究结果均表明盆腔正常器官的移动以及原发灶的退缩均可造成明显的靶区和危及器官空间位置变化,如果不及时更改计划,可能导致靶区漏照或者正常器官过量照射,增加急慢性毒性反应的发生率,严重的可导致放疗中断,影响患者预后和生存质量。这已成为IMRT单程外照射计划治疗局部晚期宫颈癌的主要劣势之一。
ART在头颈部肿瘤、肺癌、前列腺癌等治疗中已开展了临床研究和运用[13-16]。通过在放疗过程中适时地更新修改计划,及时纠正由肿瘤退缩,器官变形等带来的误差。ART在宫颈癌的运用属于探索阶段,Lim 等[17]对宫颈癌不同的外照射策略进行研究,研究纳入30例患者,如果设定外扩3mm作为PTV,共有8例患者在行单程放疗时出现GTV或CTV剂量不足;如果在疗程中点行ART,可减少到3例;如果实时监测,可能出现靶区剂量不足时就行ART则可完全避免靶区剂量不足问题,且可降低直肠、膀胱等盆腔器官45Gy受照体积。Kerkhof等[5]每周均进行ART,并将新计划与首次计划进行对比,新计划中小肠、直肠、膀胱的10~45Gy受照体积和直肠Dmean均有不同程度降低,差异有统计学意义。国内学者的临床研究同样表明在外照射15次后更新计划,直肠、膀胱等盆腔危及器官的受照剂量及体积均有不同程度降低[4, 6]。本文研究发现,plan2中直肠、膀胱Dmean、Dmax、D1cc相比plan1均有显著降低,与其他文献报道有相似之处,证实外照射中行ART可达到保证靶区剂量并降低OARs受照剂量和体积的目的。外照射时点剂量的减低,将有可能减少联合后装治疗后膀胱及直肠穿孔这类严重不良反应的发生率[18-19]。本研究证实ART能减低直肠、膀胱Dmax和D1cc,为后期IMRT同步补偿3D-ICBT的OARs剂量统计及分析提供前期基础和剂量空间。 下一步我们拟扩大样本量并利用计划叠加软件将B组两程计划叠加后与A组计划进行剂量学对比研究,进一步了解ART在剂量体积中的变化规律。
盆腔正常器官的受照剂量和体积与其急慢性毒性反应发生率相关,有研究表明Dmax及D1cc、D2cc等参数与晚期毒性反应的发生具有显著相关性[19]。本研究中B组患者急性腹泻严重程度显著降低,并且未观察到3级或3级以上的慢性消化或泌尿系统毒性反应;而A组则观察到3级直肠炎、膀胱炎和尿失禁各1例。本研究中慢性毒性反应严重程度的差异在两组间差异无统计学意义,可能是由于IMRT的应用,正常器官的照射剂量已远低于限制剂量,且肠道膀胱的运动可能导致每次受照位置不同,仅通过一次ART带来的剂量体积获益还不足以带来某些毒性反应发生率的显著降低减少。此外,两组患者的随访时间均有限,对于晚期毒性反应的发生还需继续延长随访时间,做进一步的观察与分析。
本研究两组患者3年OS和PFS与大多数文献报道的数据接近[20- 21],虽然两组间差异无统计学意义,但B组有生存获益的趋势。目前尚无局部晚期宫颈癌ART治疗的大样本前瞻性临床研究报道。因此,还需进一步扩大样本量并开展多中心前瞻性研究,通过更长时间的随访来获得ART在局部晚期宫颈癌治疗中的生存获益证据。
4 结 论
ART适用于局部晚期宫颈癌外照射,具有令人满意的临床预后和短期生存,并可以降低直肠、膀胱的受照剂量和体积,减少了患者治疗期间急性腹泻严重程度,增加患者治疗耐受性,改善患者生活质量。
作者声明:本文第一作者对于研究和撰写的论文出现的不端行为承担相应责任;
利益冲突:本文全部作者均认同文章无相关利益冲突;
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统学术不端检测;
同行评议:经同行专家双盲外审,达到刊发要求。
[1] Torre LA, Bray F, Siegel RL, et al. Global cancer statistics, 2012[J]. CA Cancer J Clin, 2015, 65 (2):87-108.
[2] Andersen ES, Noe KO, Sorensen TS, et al. Simple DVH parameter addition as compared to deformable registration for bladder dose accumulation in cervix cancer brachytherapy[J]. Radiother Oncol, 2013, 107 (1):52-57.
[3] Yan D, Vicini F, Wong J, et al. Adaptive radiation therapy[J]. Phys Med Biol, 1997, 42 (1):123-132.
[4] 陈文娟, 潘建基, 柏朋刚, 等. 宫颈癌分段调强放射治疗计划的应用研究[J]. 实用癌症杂志, 2014, 29 (10):1253-1256.
[5] Kerkhof EM, Raaymakers BW, van der Heide UA, et al. Online MRI guidance for healthy tissue sparing in patients with cervical cancer: an IMRT planning study[J]. Radiother Oncol, 2008, 88 (2):241-249.
[6] 张国前, 张书旭, 王锐濠, 等. 宫颈癌单程与分段合成VMAT计划的剂量学比较[J]. 广东医学, 2015, 36 (18):2838-2841.
[7] Yin G, Wang P, Lang J, et al. Dosimetric study for cervix carcinoma treatment using intensity modulated radiation therapy (IMRT) compensation based on 3D intracavitary brachytherapy technique[J]. J Contemp Brachytherapy, 2016, 8 (3):221-232.
[8] Langerak T, Mens JW, Quint S, et al. Cervix motion in 50 cervical cancer patients assessed by daily cone beam computed tomographic imaging of a new type of marker[J]. Int J Radiat Oncol Biol Phys, 2015, 93 (3):532-539.
[9] 李鹏程, 冯艺兰, 范子煊, 等. 宫颈癌体外放射治疗技术进展[J]. 肿瘤预防与治疗, 2016, 29 (1):53-58.
[10]Stewart J, Lim K, Kelly V, et al. Automated weekly replanning for intensity-modulated radiotherapy of cervix cancer[J]. Int J Radiat Oncol Biol Phys, 2010, 78 (2):350-358.
[11]Nam H, Park W, Huh SJ, et al. The prognostic significance of tumor volume regression during radiotherapy and concurrent chemoradiotherapy for cervical cancer using MRI[J]. Gynecol Oncol, 2007, 107 (2):320-325.
[12]Wang JZ, Mayr NA, Zhang D, et al. Sequential magnetic resonance imaging of cervical cancer: the predictive value of absolute tumor volume and regression ratio measured before, during, and after radiation therapy[J]. Cancer, 2010, 116 (21):5093-5101.
[13]Wu Q, Chi Y, Chen PY, et al. Adaptive replanning strategies accounting for shrinkage in head and neck IMRT[J]. Int J Radiat Oncol Biol Phys, 2009, 75 (3):924-932.
[14]Menten MJ, Fast MF, Nill S, et al. Using dual-energy x-ray imaging to enhance automated lung tumor tracking during real-time adaptive radiotherapy[J]. Med Phys, 2015, 42 (12):6987-6998.
[15]Tuomikoski L, Valli A, Tenhunen M, et al. A comparison between two clinically applied plan library strategies in adaptive radiotherapy of bladder cancer[J]. Radiother Oncol, 2015, 117 (3):448-452.
[16]Heikkila VP. PEG spacer gel and adaptive planning vs single plan in external prostate radiotherapy--clinical dosimetry evaluation[J]. Br J Radiol, 2015, 88 (1055):20150421.
[17]Lim K, Stewart J, Kelly V, et al. Dosimetrically triggered adaptive intensity modulated radiation therapy for cervical cancer[J]. Int J Radiat Oncol Biol Phys, 2014, 90 (1):147-154.
[18]Assenholt MS, Vestergaard A, Kallehauge JF, et al. Proof of principle: Applicator-guided stereotactic IMRT boost in combination with 3D MRI-based brachytherapy in locally advanced cervical cancer[J]. Brachytherapy, 2014, 13 (4):361-368.
[19]Georg P, Lang S, Dimopoulos JC, et al. Dose-volume histogram parameters and late side effects in magnetic resonance image-guided adaptive cervical cancer brachytherapy[J]. Int J Radiat Oncol Biol Phys, 2011, 79 (2):356-362.
[20]叶玲. 中晚期宫颈癌调强放疗联合同步化疗临床疗效及不良反应对比观察[J]. 临床和实验医学杂志, 2016, 15 (1):51-54.
[21]Hasselle MD, Rose BS, Kochanski JD, et al. Clinical outcomes of intensity-modulated pelvic radiation therapy for carcinoma of the cervix[J]. Int J Radiat Oncol Biol Phys, 2011, 80 (5):1436-1445.
DosimetricChange,SurvivalandToxicitiesStudyforLocallyAdvancedCervixCarcinomaTreatedwithAdaptiveRadiotherapy(ART)duringExternalBeamRadiotherapy(EBRT)*
Yin Jun1, Li Pengcheng2, Fan Zixuan1, Feng Mei1, Wu Fan1, Qin Yuan1, Wang Pei1, Lang Jinyi1△
(1.DepartmentofRadiationOncology,SichuanCancerHospital&Institute,SichuanCancerCenter,SchoolofMedicine,UniversityofElectronicScienceandTechnologyofChina,Chengdu610041,Sichuan,China;2.DepartmentofOncology,FirstPeople’sHospitalofJintangCounty,Chengdu610400,Sichuan,China)
Objective: To evaluate dosimetric change in organs at risk ( OARs),clinical effect and toxicities of ART for locally advanced cervical carcinoma by comparing single-course intensity modulated radiotherapy during EBRT.Methods:A total of 112 locally advanced (FIGO Stage IIB-IVA) cervical cancer cases receiving concurrent radiochemotherapy in our hospital from May 2010 to May 2015 were enrolled in this study. Patients were divided into two groups according to their EBRT mode, including group A accepted single-course radiotherapy (n=62) and group B accepted adaptive radiotherapy(ART)(n=50).Patients in Group B
15 fractions EBRT using the first course plan(plan1),then received 10 subsequent fractions radiation using redesigned adaptive plan(Plan2).Intensity modulated radiation therapy(IMRT) was adopted for external radiation in both groups. IMRT synchronized dosage compensation 3D-intracvitary brachytherapy(3D-ICBT) with high dosage rate was adopted after EBRT in both groups. In addition, concurrent chemotherapy with weekly cisplatin was administered to patients in both groups. For the first stage, radiotherapy regimens of two plans in Group B were compared to determine volume change of tumor and dosimetric change of OARs. For the second stage, patients were followed up to compare survival conditions and occurrences of toxicity between the two groups.Results: Average tumor volume was decreased from (107.67±32.02)cm3to (63.21±25.78)cm3after 15 fractions of EBRT with an average reduction rate of (35.48±5.16) % (P<0.05)in Group B. Dose-volume histogram(DVH) showed that the values of Dmax,Dmean,D1cc of rectum and bladder in plan 2 were significantly decreased(P<0.05) in comparison to those in plan1. The incidence of acute diarrhea in group A was significantly higher than that in Group B (48.39% vs. 30%,P=0.046), while no significant differences was found of the incidence of other acute and chronic toxicities between these two groups.The 3-year overall survival(OS) was 90.9% and 95.2% in group A and B, respectively (P>0.05).The 3-year progress free survival(PFS) was 80.4% and 93.2% in group A and v group B, respectively (P>0.05).Conclusion: The tumor volume decreases obviously during EBRT process for the locally advanced cervical carcinoma. Both therapy modes of EBRT can bring favorable therapeutic effects. Implementation of ART during EBRT might reduce irradiated dosages in rectum and bladder as well as reduce the occurrence of acute diarrhea of patients.
Locally advanced cervical cancer; External beam radiotherapy(EBRT);Adaptive radiotherapy (ART);Dosimetry; Toxicity;Prognosis
2017- 04- 05 [
] 2017- 06- 28
*四川省科技厅科技支撑计划(编号:2014SZ 0001);四川省科技厅应用基础项目(编号:2016JY0135)
△郎锦义,langjy610@163.com
R737.33;R730.55
A
10.3969/j.issn.1674- 0904.2017.04.002
Yin J, Li PC, Fan ZX, et al. Dosimetric change,survival and toxicities study for locally advanced cervix carcinoma treated with adaptive radiotherapy (ART) during external beam radiotherapy(EBRT) [J]. J Cancer Control Treat, 2017,30(4):247-253.[阴骏,李鹏程,范子煊,等.局部晚期宫颈癌自适应放疗剂量学及生存分析与毒性反应评价[J].肿瘤预防与治疗,2017,30(4):247-253.]
