39例原发性输卵管癌临床病理分析
2017-09-03倪成香初幸之翟建军
倪成香 闻 静 初幸之 许 禅 翟建军
39例原发性输卵管癌临床病理分析
倪成香 闻 静 初幸之 许 禅 翟建军
目的 探讨原发性输卵管癌(PFTC)的临床病理特点及合理的治疗方法。方法 回顾性研究2006年1月—2016年7月首都医科大学附属北京同仁医院收治的39例原发性输卵管癌患者的临床病理资料并进行分析。结果 手术病理结果39例,其中未分化癌1例、未分化及移行细胞癌1例、腺癌37例;单纯型腺癌29例、混合型10例,其中合并透明细胞癌7例,合并子宫内膜样癌2例,合并移行细胞癌1例。盆腔外转移最常见的部位是大网膜,为17例,术前化验CA125升高13例,38例患者接受术后化疗,39例患者5年总存活率为51.3%。单因素分析显示:术后病理分期(Ⅰ~Ⅱvs.Ⅲ,P<0.001)、术中残存灶大小(P<0.001)、大网膜转移(P<0.001)、卵巢转移(P=0.034)、腹膜后淋巴结转移(P=0.018)及术前CA125升高(P=0.002)与预后相关,而年龄(P=0.310)及病理分级(P=0.663)与预后不相关,多因素分析显示大网膜转移(HR=12.205,95%CI:2.354~63.290,P=0.003)及病理分期(HR=3.810,95%CI:1.202~12.079,P=0.023)与预后有关,为独立预后因素。结论 肿瘤病理分期和大网膜转移是影响原发性输卵管癌患者预后的重要因素,早期诊断彻底手术可改善患者预后。
原发性输卵管癌;大网膜转移;CA125抗原;危险因素
输卵管癌是罕见的妇科恶性肿瘤,占女性生殖道恶性肿瘤的0.14%~1.8%,分为原发性和继发性。继发性输卵管恶性肿瘤多由于卵巢癌,子宫内膜癌肿瘤转移。原发性输卵管癌(Primary fallopian tube carcinoma,PFTC)临床少见,其部位隐匿,没有可推荐的筛查方法,临床上经验也较为有限,一些病例是在做其他妇科手术时偶然发现[1-2]。输卵管管壁的弹性颇大,即使积水或充满肿瘤,管壁可依然较完整,伞端闭锁时输卵管管腔内的积液可通过子宫出现阴道排液,发现时多为早期病例,如果伞端开放,则肿瘤细胞容易进入腹腔发生种植,发现时多为晚期病例,预后较差[3]。
既往文章由于PFTC发病率很低,也缺乏统一的诊断及分期标准,不易进行回顾性分析,常做为个案报道发表。近年来由于广泛采用2014年FIGO分期,诊断准确率提高,首都医科大学附属北京同仁医院10余年来采用FIGO(2014年)制定的标准进行分期及诊断,可进行较为完整的病例分析,本文对这些资料进行分析,拟加深对PFTC的临床病理特征的认识。
1 资料与方法
1.1 入组条件
收集自2006年1月—2016年7月首都医科大学附属北京同仁医院收治的5 735名妇科恶性肿瘤患者,依照FIGO的病理学标准排除输卵管转移癌,诊断原发性输卵管癌39例。本研究经过了首都医科大学附属北京同仁医院伦理委员会的审核,入组患者均签署了知情同意书。
1.2 一般资料
发病中位年龄51岁(41~75岁),绝经后28例(71.8%)。绝经后阴道出血或阴道不规则出血10例(25.6%)、阴道排液12例(30.8%)、腹胀、腹痛15例(38.5%)、腰酸痛2例(5.1%),17例(43.6%)体检发现盆腔包块,1例3年前行腹腔镜下子宫直肠窝肿物切除,病理低分化癌,行顺铂腹腔化疗1次,全身检查未找到原发灶,术后1年余B超提示右附件肿物直径2 cm,再次手术时发现右输卵管癌。28例患者术前行宫颈TCT检查,11例患者行诊刮术(表1)。
1.3 手术方法
1例因盆腔癌块粘连行左附件及部分大网膜切除术,化疗3程后行补充手术及肿瘤减灭术,38例患者行子宫双附件切除,同时清扫盆腔和/或腹主动脉旁淋巴结,其中34例行大网膜或部分大网膜切除术,采用2014年FIGO制定的输卵管癌分期标准手术病理分期。
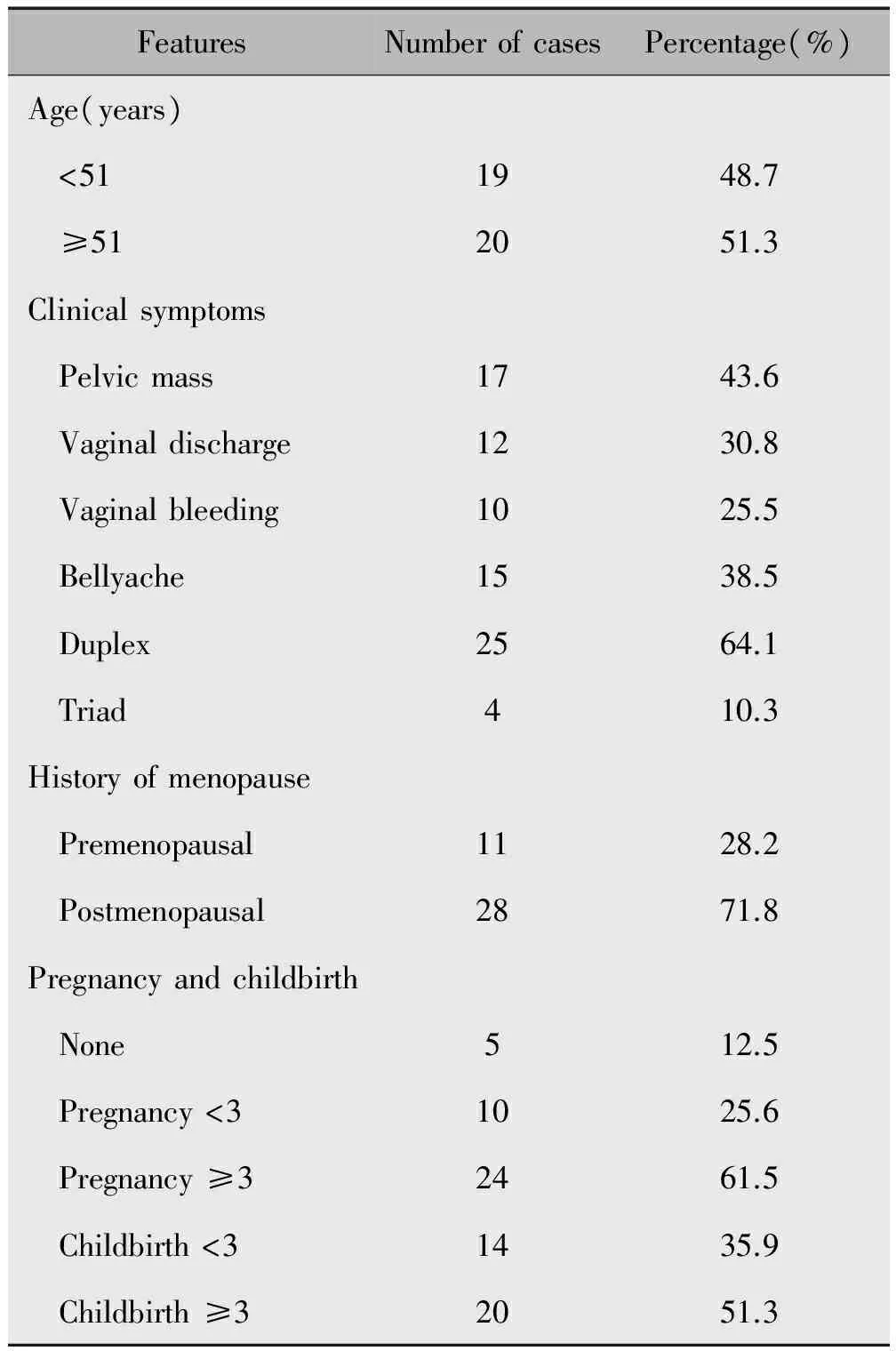
表1 39例原发性输卵管癌患者的临床资料
Note:Fallopian tube cancer triad:vaginal discharge,lower abdominal pain,vaginal bleeding or pelvic mass;Duplex:vaginal discharge,pelvic mass.
1.4 辅助治疗
1.4.1 化疗 新辅助化疗1疗程后手术1例,除1例Ⅰa期未化疗外,38例患者术后化疗4至8个疗程,30例患者采用化疗方案为紫杉醇联合顺铂(TP),5例患者采用顺铂联合环磷酰胺(PC)的方案,3例患者采用顺铂、环磷酰胺及表阿霉素(PAC)的方案。
1.4.2 放疗 1例患者因术后残留腹主动脉大块淋巴结化疗6程后再放疗,体外盆腔野联合延伸野肿瘤吸收剂量(DT)=40 Gy,其他患者未放疗。
1.5 统计学方法
采用SPSS 20.0软件,单因素生存分析采用Kaplan-Meier法,Log-rank检验分析年龄、手术病理分期、病理分级、术中残存肿瘤大小、腹膜后淋巴结转移、卵巢转移、大网膜转移及术前CA125升高水平与预后的关系,多因素分析采用Cox比例风险回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 术前检查
39例患者均行术前双合诊检查,并采取B超、CT或磁共振协助术前诊断及分期,28例患者宫颈TCT结果中,1例提示CIN Ⅲ级,阴道镜病理证实,3例发现不典型鳞状细胞,1例阴道镜检查证实炎症,2例未做阴道镜,术后病理均提示子宫颈炎。6例患者因阴道出血行诊刮术,1例因绝经后阴道出血诊刮2次均提示坏死组织,第2次诊刮术后10个月后发现盆腔包块,进行开腹探查术证实,1例诊刮提示宫腔透明细胞癌,1例提示子宫内膜腺癌,2例诊刮未见异常组织,1例未刮出内膜。
2.2 病理
手术病理结果39例,其中未分化癌1例、未分化及移行细胞癌1例、腺癌37例;单纯型腺癌29例、混合型10例,其中合并透明细胞癌7例,合并子宫内膜样癌2例,合并移行细胞癌1例。肿瘤细胞中分化26例,低分化11例,未分化2例,无高分化。单侧输卵癌33例,双侧输卵癌6例,卵巢受累15例,子宫转移4例,包括子宫肌层浸润3例、子宫内膜受累1例,盆腔外转移最常见的部位大网膜,为17例,其中腹膜后淋巴结转移9例,无单纯性腹膜后淋巴结转移。
2.3 手术分期与残存肿瘤
采用2014年FIGO制定的手术病理分期39例,Ⅰa期1例、Ⅰc期11例、Ⅱa期2例、Ⅱb期2例、Ⅱc期7例、Ⅲb期3例、Ⅲc期14例,早期患者占66.7%,术中残存肿瘤:18例患者有肉眼残存肿瘤,其中10例患者残存肿瘤直径>1 cm,8例患者残存肿瘤直径1 cm,21例患者无肉眼残存肿瘤。
2.4 肿瘤标志物CA125
以CA125>35 kU/L为正常参考值。术前化验39例,CA125范围为11.7~7 600.0 kU/L,术前升高13例,其中为Ⅰc期2例、Ⅱc期3例、Ⅲb期1例、Ⅲc期7例。
2.5 辅助治疗
术前新辅助化疗1例,手术时残存肿瘤<2 cm,除1例Ⅰa期未化疗外,38例患者术后化疗4至8个疗程,30例患者采用化疗方案为紫杉醇联合顺铂(TP),5例患者采用顺铂联合环磷酰胺(PC)的方案,3例患者采用顺铂、环磷酰胺及表阿霉素(PAC)的方案。1例患者因术后残留腹主动脉大块淋巴结化疗6程后后再放疗,体外盆腔野联合延伸野肿瘤吸收剂量(DT)=40 Gy,其他患者未放疗。
2.6 随访与复发
自诊断当月为随访开始时间,随访截止时间为2016年10月,随访时间13~124个月,中位随访时间57个月,失访例数为3例,占7.7%,随访期内,9例(23.1%)患者出现复发或转移,11例(28.2%)因肿瘤原因导致死亡,3例患者仍带瘤生存。复发或转移的时间及部位为:化疗后2~38个月出现复发或转移;1例患者阴道残端复发、盆腔复发3例、腹腔复发5例、CA125明显升高未找到具体病灶5例。
2.7 资料分析
本组随访期内死亡患者19例,分别为Ⅰc期1例、Ⅱc期4例、Ⅲb期2例、Ⅲc期12例。早期(Ⅰ期及Ⅱ期)病死率26.3%,晚期(Ⅲ期)患者病死率73.7%。患者5年总存活率为51.3%。单因素分析显示(图1,表2):术后病理分期(Ⅰ~Ⅱvs.Ⅲ,P<0.001)、术中残存灶大小(P<0.001)、大网膜转移(P<0.001)、卵巢转移(P=0.034)、腹膜后淋巴结转移(P=0.018)及术前CA125升高(P=0.002)与预后相关,而年龄(P=0.310)及病理分级(P=0.663)与预后不相关,多因素分析显示(表3):大网膜转移(OR=12.205,95%CI:2.354~63.290,P=0.003)及病理分期(OR=3.810,95%CI:1.202~12.079,P=0.023)与预后有关,为独立预后因素。
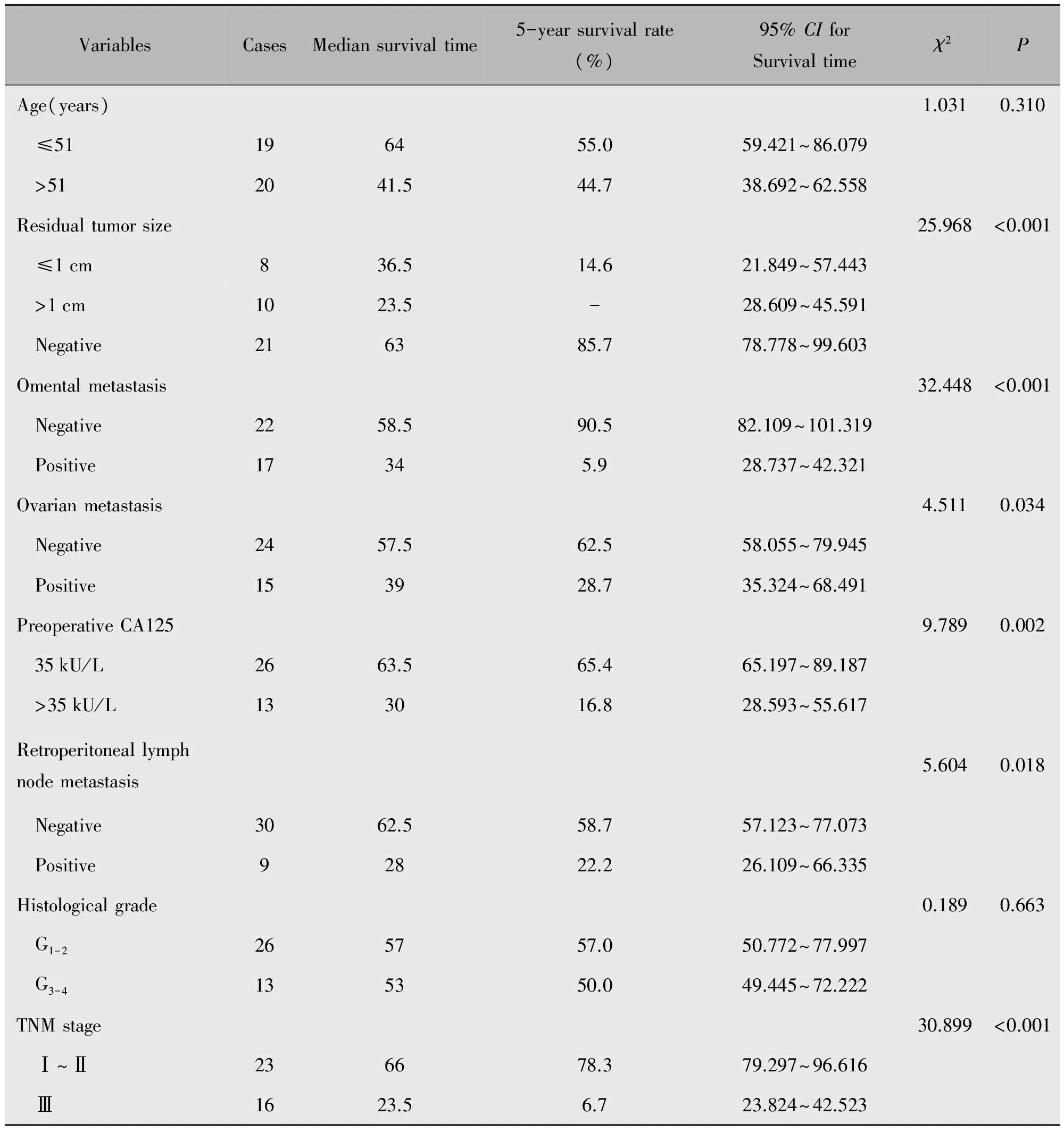
表2 39例原发性输卵管癌5年总生存期单因素分析
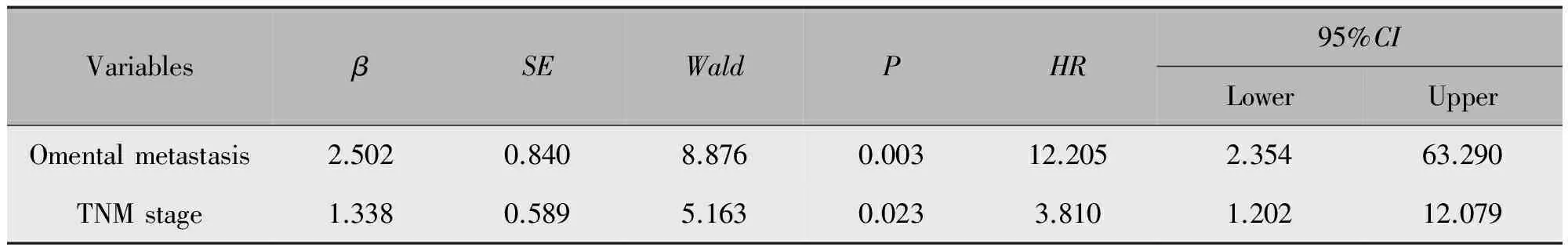
表3 39例原发性输卵管癌5年总生存期多因素Cox回归分析
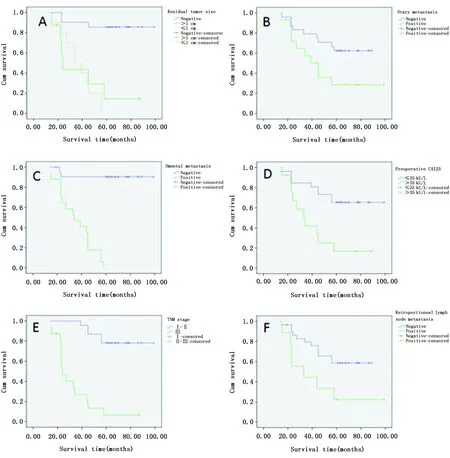
图1 原发性输卵管癌患者生存曲线Figure 1 Survival curve of primary fallopian tube carcinoma patientsNote:Residual tumor size(A);Ovary metastasis(B);Omental metastasis(C);Preoperative CA125(D);TNM stage(E)and retroperitoneal lymph node metastasis(F)(all P<0.05).
3 讨论
PFTC作为一种发病率相对较低的妇科恶性肿瘤,在妇科恶性肿瘤中约占0.14%~1.8%,而本研究结果为0.68%,与既往文献资料相符[2,4]。对于PFTC的病因目前尚不明确,目前认为激素水平、产次、遗传因素可能是其高危因素[5-6]。已有报道证实,绝经后激素水平的下降能增加本病的发生风险,本组39例患者中位年龄51岁,年龄分布在41~75岁,其中绝经前后28例(71.8%)[7]。高产次对于本病具有保护作用[8]。另外还有文献报道在某些BRCA-1/2突变的遗传性乳腺癌-卵巢癌综合征的家系中发现PFTC的病例,并且证明PFTC与浆液性卵巢癌以及乳腺癌具有相似的染色体类型和频率的改变,但是本研究未行基因检测且病例数有限,因此仍有待于进一步的组织学的证实和大样本的研究[9]。
PFTC常见的临床表现包括阴道排液、腹痛和盆腔肿块,又被成为Latzko′s三联征,但临床中典型的三联征不足15%,临床中一般以“二联征”更为常见,即阴道排液或流血[10-11]。本研究中三联征患者4例(10.3%),二联征患者25例(64.1%)。此外还有一部分患者没有典型的临床症状,因此该疾病在临床上很容易造成误诊。所以目前临床上对于绝经后的女性一旦出现反复的阴道流血、排液,在排除其他妇科疾病的同时,如果伴有盆腔的肿物或者下腹痛,应当考虑PFTC的可能[12]。
在术前诊断方面中,双合诊是重要的检查项目,来了解盆腔的情况和癌肿浸润范围[11]。对于可疑的恶性肿瘤,采用B超、CT和MRI协助术前诊断和分期,并确定肿块的部位、大小、性质等[13]。另外CA125通常在PFTC中表达,虽然CA125不能作为PFTC的诊断标准,但是Hefler等[14]认为CA125作为输卵管癌的检测指标具有与上皮性卵巢癌相同价值,并进一步证实了术前CA125水平是PFTC总生存期的独立预后因素。本研究中CA125升高组患者的生存率为16.8%,正常组生存率为65.4%,差异存在统计学意义,但不是独立预后因素,这可能与本研究样本量小有关。在既往的研究中证实CA125半衰期对患者预后也有一定的意义,但由于各方因素本研究中对此没有涉及,有待于之后对此项目的补充和进一步验证[15]。
在病理结果方面,已有研究证实病理分期是本病重要的预后因素,其中FIGO分期Ⅰ~Ⅱ期5年总生存率约为55%~80%,而Ⅲ期5年生存率为0~20%[13,16]。本研究中Ⅰ~Ⅱ期5年总生存率为78.3%,明显高于Ⅲ期的生存率6.7%,并且通过Cox回归分析证实病理分期是PFTC的独立预后因素。而目前病理分级对于预后的影响仍然存在一定争议[1]。本研究发现G1~G2五年生存率为57.0%,而G3~G4五年生存率为50.0%,差异不存在统计学意义。此外术后残留肿瘤大小也是本疾病预后的重要指标,本组研究单因素分析结果证实残存肿瘤大小大于1 cm是影响该疾病生存的预后因素,也侧面体现出手术的根治性对本病的影响。除了上面提及的指标,网膜转移、卵巢转移以及腹膜后淋巴结转移虽然不是本病的独立预后因素,但是在生存率上都存在统计学意义。有研究证实,Ⅰ/Ⅱ期PFTC患者手术探查发现33%伴有腹主动脉旁或盆腔淋巴结转移,在早期PFTC手术中建议考虑系统盆腔及腹主动脉旁淋巴结及大网膜切除,本研究发现大网膜转移是PFTC患者独立不良预后因素,本研究结果也一定程度支持该观点。
本研究的39例患者中,38例接受了术后化疗,主要采取PAC或PC方案。除了常规的药物化疗,肿瘤细胞减灭术联合腹腔热灌注化疗对PFTC的作用及效果,也在相关文章中报道,本研究中虽未涉及,但随着近年来腹腔热灌注化疗的作用逐渐被认可,该技术也可以作为一种治疗手段在科研型医院进行开展,最大程度上给患者带来获益[17]。而放疗对本疾病的影响仍有待于进一步研究证实[17-18]。
综上所述,PFTC发病率低,临床表现多样化,术前不易确诊,以往人们认识较少,随着2014年FIGO分期广泛被采用,对PFTC的认识越来越丰富,治疗也逐渐规范。是否进行理想的减瘤术至关重要,手术治疗包括切除所有的原发灶及转移灶,术后化疗为重要的辅助治疗手段,规范的治疗可改善PFTC患者的生存。
1 Liu L,Xu X,Jia L,et al.Primary fallopian tube carcinoma-a retrospective analysis of 66 cases[J].Eur J Gynaecol Oncol,2015,36(2):161-167.
2 Nanaiah SP,Rathod PS,Rajkumar NN,et al.Primary carcinoma of the fallopian tube:a review of a single institution experience of 8 cases[J].Scientific World Journal,2014,2014:630731.
3 Oliveira C,Duarte H,Bartosch C,et al.Small fallopian tube carcinoma with extensive upper abdominal dissemination:a case report[J].J Med Case Rep,2013,7:252.
4 Ou YC,Huang HY,Huang CC,et al.Primary fallopian tube carcinoma:clinicopathological analysis of 12 cases[J].Taiwan J Obstet Gynecol,2011,50(2):141-144.
5 Pectasides D,Pectasides E,Papaxoinis G,et al.Primary fallopian tube carcinoma:results of a retrospective analysis of 64 patients[J].Gynecol Oncol,2009,115(1):97-101.
6 Polcher M,Zivanovic O,Chi DS.Cytoreductive surgery for advanced ovarian cancer[J].Womens Health(Lond),2014,10(2):179-190.
7 Coleman RL,Duska LR,Ramirez PT,et al.Phase 1-2 study of docetaxel plus aflibercept in patients with recurrent ovarian,primary peritoneal,or fallopian tube cancer[J].Lancet Oncol,2011,12(12):1109-1117.
8 Rabban JT,Barnes M,Chen LM,et al.Ovarian pathology in risk-reducing salpingo-oophorectomies from women with BRCA mutations,emphasizing the differential diagnosis of occult primary and metastatic carcinoma[J].Am J Surg Pathol,2009,33(8):1125-1136.
9 Riska A,Leminen A.Updating on primary fallopian tube carcinoma[J].Acta Obstet Gynecol Scand,2007,86(12):1419-1426.
10 Salvador S,Gilks B,Kobel M,et al.The fallopian tube:primary site of most pelvic high-grade serous carcinomas[J].Int J Gynecol Cancer,2009,19(1):58-64.
11 Horng HC,Teng SW,Huang BS,et al.Primary fallopian tube cancer:domestic data and up-to-date review[J].Taiwan J Obstet Gynecol,2014,53(3):287-292.
12 Monge AH,Pineda RP,del Rocio Estrada Hernandez M,et al.Fallopian tube primary invasive adenocarcinoma associated with acute inflammatory pelvic disease.Case report and literature review[J].Ginecol Obstet Mex,2008,76(2):118-124.
13 Litta P,Codroma A,Borghero A,et al.Primary tubal carcinoma[J].J Minim Invasive Gynecol,2013,20(6):739-740.
14 Hefler LA,Rosen AC,Graf AH,et al.The clinical value of serum concentrations of cancer antigen 125 in patients with primary fallopian tube carcinoma:a multicenter study[J].Cancer,2000,89(7):1555-1560.
15 Colakovic S,Lukic V,Mitrovic L,et al.Prognostic value of CA125 kinetics and half-life in advanced ovarian cancer[J].Int J Biol Markers,2000,15(2):147-152.
16 Ma FH,Cai SQ,Qiang JW,et al.MRI for differentiating primary fallopian tube carcinoma from epithelial ovarian cancer[J].J Magn Reson Imaging,2015,42(1):42-47.
17 Ma Y,Duan W.Clinical and survival analysis of 36 cases of primary fallopian tube carcinoma[J].World J Surg Oncol,2014,12:311.
18 Malmberg K,Klynning C,Floter-Radestad A,et al.Serous tubal intraepithelial carcinoma,chronic fallopian tube injury,and serous carcinoma development[J].Virchows Arch,2016,468(6):707-713.
(收稿:2017-01-20)
Clinicopathological analysis of 39 cases with primary fallopian tube cancer
NIChengxiang,WENJing,CHUXingzhi,XUChan,ZHAIJianjun
Department of Gynaecology and Obstetrics,Beijing Tongren Hospital,Capital Medical University,Beijing 100041,China
Objective The objective of this study was to investigate the clinicopathological features and rational treatment of primary fallopian tube cancer(PFTC).Methods The clinical and pathological data of 39 patients with primary fallopian tube cancer from January 2006 to July 2016 in Beijing Tongren Hospital of Capital University were retrospectively analyzed.Results There were 39 cases of undifferentiated carcinoma,including 1 case of undifferentiated and transitional cell carcinoma,37 cases of undifferentiated adenocarcinoma,or 29 cases of simple adenocarcinoma and 10 cases of mixed type.Among them,7 cases were treated with clear cell carcinoma,endometriosis in 2 cases,combined with transitional cell carcinoma in 1 case.Extra-pelvic metastases were the most common site of the omentum with 17 cases.The preoperative test CA125 was increased in 13 cases and 38 patients
postoperative chemotherapy.The 5-year overall survival rate of 39 patients was 51.3%.Univariate analysis showed that postoperative pathologic stage(Ⅰ~Ⅱvs.Ⅲ,P<0.001),intraoperative residual lesion size(P<0.001),omentum metastasis(P<0.001),ovarian metastasis(P=0.034),retroperitoneal lymph node metastasis(P=0.018)and preoperative CA125 elevation(P=0.002)were associated with prognosis,while age(P=0.310)and pathological grade(P=0.663)were not associated with prognosis.Multivariate analysis showed that the number of patients with postoperative lymph node metastasis(P=0.018)and preoperative CA125 elevation(P=0.002)were correlated with prognosis(HR=1.202,95%CI:2.354~63.290,P=0.003) and pathological stage(HR=3.810,95%CI:1.202~12.079,P=0.023).They were associated with prognosis as independent prognostic factors.Conclusion Tumor pathologic staging and omentum metastasis are important prognostic factors influencing the prognosis of patients with primary fallopian tube cancer.Early diagnosis and complete operation can improve the prognosis of patients.
Primary fallopian tube carcinoma;Greater omentum metastasis;CA125 antigen;Risk factors
首都医科大学附属北京同仁医院妇产科(北京 100041)
倪成香,女,(1982-),硕士,主治医师,从事妇产科基础与临床的研究。
翟建军,E-mail:zjjzjj20022002@163.com
R737.3
A
10.11904/j.issn.1002-3070.2017.04.009
