妊娠期血脂代谢异常与妊娠期糖尿病孕周的关系研究
2017-06-30任艳勾玲会
任艳+勾玲会


【摘要】 目的:比较正常妊娠与妊娠期糖尿病(GDM)孕妇在不同孕周的血脂水平,探讨孕期血脂水平变化与妊娠期糖尿病孕周的关系。方法:选择2013年12月-2016年6月在重庆市沙坪坝区妇幼保健院门诊就诊的常规产检的孕妇1124例,其中正常健康孕妇532例,GDM孕妇206例,分别于11~13+6周、24~27+6周、36~38周抽取空腹静脉血,并测定血清甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)水平。结果:正常健康孕妇与GDM孕妇TG水平随着孕周的增加而增加,差异有统计学意义(P<0.05),GDM孕妇在孕11~13+6周的TG、TC水平高于正常健康孕妇,不同孕周GDM组HDL-C水平均高于正常健康孕妇,LDL-C均低于正常健康孕妇,差异均有统计学意义(P<0.05)。结论:GDM孕妇在孕早期较正常健康孕妇存在更明显的TG、TC升高,孕早期TG、TC的异常升高可能与GDM的发生相关。
【关键词】 孕妇; 血脂; 妊娠期糖尿病
doi:10.14033/j.cnki.cfmr.2017.16.012 文献标识码 B 文章编号 1674-6805(2017)16-0022-02
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠后首次发现的糖尿病,以血糖升高为特征,近年来随着人们生活水平的提高,其发病率明显上升,达15%以上。其具体机制可能与妊娠期母体对葡萄糖需要量增加、胰岛素抵抗增加及胰岛素分泌相对不足有关。大多数GDM患者产后糖代谢异常能恢复正常,但仍有20%~50%将来发展成糖尿病,妊娠期糖尿病对母儿均有较大的危害,应引起重视。近年来,有较多关于孕期血脂变化特点的研究,但血脂各指标的变化趋势并不一致。本文采用回顾性病例对照研究,观察正常健康孕妇和GDM孕妇在不同孕周的血脂变化水平,探讨孕期血脂水平变化是否与GDM的发生具有相关性。
1 资料与方法
1.1 一般资料
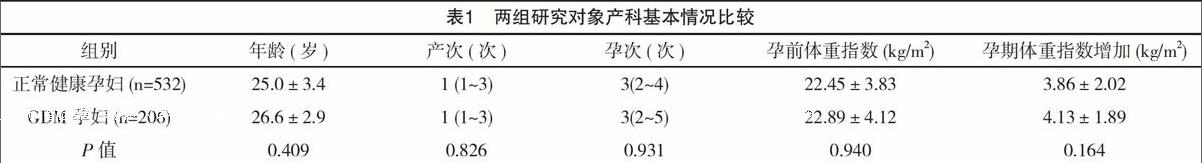
选择2013年12月-2016年6月年在在重庆市沙坪坝区妇幼保健院门诊就诊的常规产检的孕妇1124例,其中正常健康孕妇532例,孕期无任何并发症发生,及妊娠24~27+6周行75 g葡萄糖耐量试验(OGTT)诊断为GDM的患者206例,纳入标准:妊娠年龄18~35岁,单胎,孕前BMI指数正常;排除标准:年龄≤18岁或妊娠年龄≥35岁,首次产检孕周>11周,首次产检糖耐量异常者,早产、双胎及多胎及孕前即患有高血压疾病、糖尿病、肥胖病、肝肾脏疾病、甲状腺疾病及多囊卵巢综合征等妊娠合并症及并发症患者;妊娠期糖尿病诊断标准:依据2010年国际妊娠合并糖尿病研究组织(IADPSG) 推荐的GDM诊断标准,对妊娠期24~27+6周孕妇进行OGTT试验,其诊断界值如下:空腹血糖、1 h后血糖、2 h后血糖值分别为5.1、10.0、8.5 mmol/L,任何一项血糖值达到或超过上述界值,即可诊断为GDM,两组间年龄、孕产次、孕前体重指数、孕期增长体重指数比较差异均无统计学意义 (P>0.05),见表1。
1.2 方法
该研究分为两组:正常健康组、GDM组,两组分别于孕11~13+6周、24~27+6周、36~38周时,在空腹8~12 h后,次日早晨抽取抽取空腹外周静脉血2 ml测定血浆总胆固醇(TC)、甘油三脂( TG)、高密度脂蛋白( HDL)、低密度脂蛋白( LDL),观察两组孕妇各血脂水平在不同孕周时的变化趋势及不同孕周时两组孕妇各血脂水平的大小。
1.3 统计学处理
采用SPSS 17.0软件对所得数据进行统计分析,计量资料以(x±s)表示,采用t检验;计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同孕周两组孕妇血脂水平比较
在妊娠早期,GDM组TG、TC、HDL-C值均高于正常妊娠组,差異均有统计学意义(P<0.05),两组LDL-C值比较差异无统计学意义(P>0.05);在妊娠中期,GDM组TG值略高于正常妊娠组,但差异无统计学意义(P>0.05),TC、LDL-C值低于正常妊娠组,HDL-C高于正常妊娠组,差异均有统计学意义(P<0.05);在妊娠晚期,GDM组与正常妊娠组TC、LDL-C值低于正常妊娠组,HDL-C高于正常妊娠组,差异均有统计学意义(P<0.05),两组TG值比较差异无统计学意义(P>0.05),见表2、表3、表4。
3 讨论
妊娠期体内血脂代谢较活跃,为了适应胎儿在母亲体内的生长发育需要,妊娠期血脂水平在升高,有利于胎儿从母体血液中获得足够脂类物质,属于正常生理反应[1]。本研究结果也显示对照组孕妇TG水平自孕早期开始发生变化,逐渐升高。但是若血脂水平超过一定限度,则为病理变化,过高的血脂水平可增加血液的黏稠度,使血脂沉积于胎盘的血管壁,尤其伴有过氧化产物的增高,可造成血管内皮细胞的受损,进而导致胎盘功能不良、胎盘血流循环障碍、胎儿窘迫等不良妊娠结局的发生[2]。
甘油三酯是人体内含量最多的脂类物质,大部分组织可以利用甘油三酯分解产物来供给能量,同时,肝脏、脂肪组织还可以合成甘油三酯。妊娠状态下胎盘合成的胎盘生乳素、雌激素、孕激素、瘦素等具有拮抗胰岛素的功能,使脂蛋白脂肪酶活性下降,不能充分水解极低密度脂蛋白中的TG,TG降解障碍,致使TG水平增高;同时由于胰岛素抵抗作用,孕妇体内胰岛素分泌相对不足,胰高血糖素增加,脂肪动员加强,血液脂肪酸水平升高,肝脏合成极低密度脂蛋白增多,进一步使孕妇血中TG水平明显增高[3]。
妊娠期糖尿病是妊娠后首次发现的糖尿病。妊娠期间母体本身对葡萄糖的利用增加,还要转运一部分到胎儿体内可使孕妇血糖降低,又存在抗胰岛素作用的激素增多等使血糖升高的因素,当体内胰岛素-胰岛素抵抗平衡失调时,糖代谢紊乱,可能导致GDM的发生。此外,孕妇出生体重≥4000 kg、孕前体重≥90 kg、孕前糖耐量异常者、曾有多囊卵巢综合征、一级亲属糖尿病家族史、孕早中期体重增长过重等均应警惕GDM的发生。为了排除混杂因素的影响,故在本研究中,已排除有上述情况的孕妇。
研究证实GDM 对孕妇和胎儿均会造成不同程度的影响,GDM孕妇孕早期自然流产发生率增加,易发生妊娠期高血压疾病,羊水过多,巨大胎儿发生率明显增高,产后患2型糖尿病的风险显著高于健康孕妇;对胎儿的影响包括巨大儿,胎儿生长受限,胎儿畸形等;GDM孕妇的新生儿出生后易发生低血糖,新生儿红细胞增多症,新生儿高胆红素血症,新生儿呼吸窘迫综合征等异常情况;此外,其子代发生糖耐量受损、肥胖症、2型糖尿病风险增高[4]。有研究指出,从妊娠早期开始,孕妇体内血脂水平就开始高于正常值,这种现象在GDM孕妇中更为明显[4],提示孕期血脂水平的异常升高可能与妊娠期糖尿病发生有关。本研究结果显示,GDM组孕妇在孕11~13+6周( GDM诊断之前)血脂已较正常妊娠组明显增高,以甘油三酯增高更为显著,LDL-C水平低于正常妊娠组,差异有统计学意义(P<0.05),这与Sanchez-Vera等[5]报道一致。有研究报道妊娠期糖耐量异常者也存在严重的胰岛素抵抗和一些代谢综合征,其血脂水平明显高于正常健康孕妇,且增加孕妇及围产儿的患病率[6]。
国内外已有研究探讨孕早期血脂对GDM发生的影响,均提示孕早期高水平TG是GDM发生的危险因素[7-9]。本研究结果显示,GDM组孕妇孕早期TG、TC、HDL-C值均高于正常妊娠组,差异有统计学意义(P<0.05),两组LDL-C值比较差异无统计学意义(P>0.05),刘丹等[10]研究发现GDM组孕妇孕早期TG水平高于正常健康孕妇,以上研究均提示孕早期TG的升高与GDM的发生有较强的相关性,提示孕早期高水平TG可能是GDM发生的危险因素,表明GDM孕妇较正常妊娠孕妇存在更早期、更严重的血脂增高。但目前关于孕早期T G影 响GDM发生的机制尚未阐明,有学者认为可能机制包括:(1)TG水平与低密度脂蛋白粒子大小呈负相,较小的低密度脂蛋白粒子更易发生氧化,继而导致胰腺8细胞功能紊乱和抑制 胰岛素基因表达;(2)体内尤其是骨骼肌过高的TG储存会增加胰岛素抵抗。这尚需更多基础性研究证实。本研究探讨孕早期不同血脂水平与GDM发生的相关性,但是研究还没有对孕早期血脂水平异常升高的孕妇进行特殊管理和预防,控制孕早期血脂水平是否能减少GDM的发生还需要进一步研究。
综上所述,本研究发现正常健康孕妇与GDM孕妇的TG水平随着孕周的增加而增加,差异有统计学意义(P<0.05),GDM孕妇在孕11~13+6周的TG、TC水平高于正常健康孕妇。研究证实GDM 对孕妇和胎儿均会造成不同程度的影响。因此有必要对孕早中期的孕妇进行饮食指导及常规血脂监测,在孕早期发现血脂水平异常者,及时对其进行重点管理,做到早预防早治疗,可能会减少GDM的发病,进而减少母婴的不良妊娠结局。此外,对于已经确诊的妊娠期糖尿病患者,应该加强对GDM孕妇进行产后常规随访血糖、血脂情况,以期减少或延缓产后2型糖尿病及代谢综合征的发生。
参考文献
[1]黄旭珊,匡芳梅.正常妊娠妇女血脂水平分析和临床意义[J].社区医学杂志,2009,7(17):31-32.
[2]蒋红清,陈寒,杨静.妊娠期血脂水平的特点及其影响因素[J].中华医学杂志,2016,96(9):724-726.
[3]孔令英,杨慧霞.妊娠期糖尿病孕妇血脂变化与胎盘脂质转运[J].中华妇幼临床医学杂志,2013,9(1):5-8.
[4]王敏,吴晓华,辛静,等.正常妊娠及妊娠期糖尿病患者血脂代谢特点[J].中国优生及遗传杂志,2012,20(9):66-68.
[5] Sanchez-Vera I,Bonet B,Viana M,et al.Changes in plasma lipids and increased low-density lipoprotein susceptibility to oxidation in pregnancies complicated by gestational diabetes:consequences of obesity[J].Metabolism,2007,56(11):1527-1533.
[6]梁福初.妊娠糖耐量異常患者血脂监测及围生期结局观察[J].临床和实验医学杂志,2012,11(23):1876-1877.
[7]王爽,杨慧霞.妊娠期糖尿病发病的危险因素分析[J].中华妇产科杂志,2014,49(5):321-324.
[8] Li G,Kong L,Zhang I,et al.Early pregnancy maternal lipid profiles and the risk of gestational diabetes mellitus stratified for body mass index[J].Reproduct Sci,2015,22(6): 712-717.
[9] Emet T,Ustuner I,Guven S G,et al.Plasma lipids and lipoproteins during pregnancy and related pregnancy outcomes[J].Arch Gynecol Obstet,2013,288(1):49-55.
[10]刘丹,王玥.孕早期血脂对妊娠期糖尿病影响的前瞻性研究[J].四川大学学报,2016,47(1):64-67.
