原发性中枢神经系统淋巴瘤的1H-MRS表现特点
2017-05-16赵俊锋肖宜昌曾宪旭张小安
赵 鑫, 赵俊锋, 肖宜昌, 曾宪旭, 张小安△
郑州大学第三附属医院 1放射科 2病理科,郑州 450052
原发性中枢神经系统淋巴瘤的1H-MRS表现特点
赵 鑫1, 赵俊锋1, 肖宜昌1, 曾宪旭2, 张小安1△
郑州大学第三附属医院1放射科2病理科,郑州 450052
目的 探讨免疫功能正常人原发性中枢神经系统淋巴瘤(primary central nervous system lymphomas,PCNSL)单体素氢质子磁共振波谱(1H-MRS)的表现特点。方法 收集经手术病理和活检证实的PCNSL和胶质瘤(Glioma,GM)的1H-MRS各15例,对其MRS表现进行回顾性分析,并将两组Cho/NAA、Cho/Cre、NAA/Cre的比值进行对比。结果 PCNSL及GB的强化区域1H-MRS均出现NAA峰值下降,Cho峰升高,15例PCNSL均出现高耸的脂质(Lip)峰和(或)Lip、乳酸(Lac)双峰,15例GM中5例出现Lip峰,两组间NAA/Cre、Cho/Cre存在显著性差异,Cho/NAA无显著性差异。结论 PCNSL的MRS表现具有一定特点,尤其是强化区域出现明显升高的Lip峰或Lip、Lac双峰对诊断PCNSL具有特异性,传统MRI结合1H-MRS表现可以提高对PCNSL的诊断准确率。
原发性中枢神经系统淋巴瘤; 磁共振成像; 磁共振波谱
原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma,PCNSL)起源于脑内、软脑膜和脊髓,局限于中枢神经系统,极少蔓延至神经系统外,最初被描述为血管周围肉瘤[1],约占所有脑内原发肿瘤的2%~6%,非霍奇金淋巴瘤的1%~2%[2]。PCNSL无特征性的影像学表现,需与颅内其他实质性肿瘤相鉴别。早期诊断对PCNSL患者选择合适的治疗方式至关重要,本文回顾性分析15例经手术病理证实的PCNSL的单体素质子磁共振波谱(1H-MRS)表现,以期对其影像学诊断提供参考。
1 资料与方法
1.1 临床资料
收集经手术病理和活检证实的PCNSL和胶质瘤(Glioma,GM)的病例各15例。PCNSL组15例,其中男6例,女9例,年龄19~56岁,平均(41.2±2.4)岁,病程20 d~3个月,平均45 d。临床表现为头痛、恶心、呕吐、肢体乏力,行走不稳,语言障碍等,既往均无免疫性疾病病史,均未接受过免疫抑制药物及放射治疗,均无AIDS的临床表现。GM组15例,其中男7例,女8例,年龄23~58岁,平均(39.2±3.8)岁,病程1~3个月,平均43 d。
1.2 扫描及数据处理
采用GEsigna 1.5T MR扫描仪,头颅正交线圈,选取常规扫描,横断面FRFSET2WI(TR:4 500 ms,TE:108.3 ms)横断面T1Flair(TR:1 999 ms,TE:24.8 ms),矢状面T1WI(TR:1 931 ms,TE:25.9 ms),并根据需要适当增加冠状面扫描,常规增强扫描采用常规横断面和矢状面,对比剂采用Gd-DTPA,剂量0.15 mmol/kg体重,在1.5T MR扫描仪上行单体素波谱分析,采用点分辨率波谱,TR:1 500 ms,TE:35 ms,TE:144 ms,定位时根据需要在感兴趣区周围加饱和带。匀场、发射/接受增益调节,水抑制扫描均由自动预扫描程序完成。使得线宽(FWHN)和水抑制均达到规定要求:FWHN控制在6 Hz以内,水抑制效果>96%。若线宽达不到要求,可调整兴趣区大小及位置、饱和带位置,使线宽达到要求。利用FuncTool重建出代谢谱线,软件自动完成基线校正,信号平均、代谢物识别,代谢物半定量分析结果。
1.3 统计学方法
采用统计学软件SPSS 21.0进行统计分析,以独立样本t检验分析组间均数的统计学差异,检验水准α=0.05。
2 结果
2.1 PCNSL及GM的肿瘤分布特征及MRI表现
15例PCNSL患者中,单发病变12例(80%),多发3例(20%)。共20个病灶,累及部位:单发病变12例中单脑叶2例,侧脑室旁4例,胼胝体合并基底节或脑叶6例,病变呈团块和结节状(图1A);3例多发病变中1例位于侧脑室旁及左侧额叶,1例位于右颞叶、中脑、基底节及丘脑,1例位于胼胝体压部并右额叶、双侧基底节,病变呈片状,肿瘤主要沿胼胝体及侧脑室旁分布(图2A)。
15例GM患者中,2例累及额顶叶,呈片状分布,局部累及胼胝体膝部及体部(图3A):13例累及单个脑叶,额叶6例,顶叶5例,枕叶2例(图4A),病变位于皮层下及白质内,呈团块状,侧脑室及胼胝体未受累及。
2.2 PCNSL及GM的病理及临床特征
PCNSL是指仅限于发生在脑、脊髓或脑脊膜等处的非霍奇金恶性淋巴组织肿瘤。镜下组织学特点为肿瘤细胞密集,常呈弥漫浸润性生长,在血管壁周围间隙聚集,形成袖套状结构,并浸润大脑的血管壁(图1C、2C),这与网状蛋白在血管间隙呈同心圆及环状沉着有关,患者常出现神经系统的功能障碍——进行性脑病、痴呆或卒中,反映由于恶性淋巴细胞堵塞血管腔所导致的多灶性大脑梗死。少部分肿瘤组织内有一定量的出血坏死,周围伴有小淋巴细胞浸润及炎症反应。根据2008年WHO关于淋巴造血系统肿瘤分类诊断标准,本组15例全部为原发中枢神经系统弥漫大B细胞淋巴瘤。
据2014版WHO分类,GM包括星形细胞肿瘤、少突胶质细胞肿瘤、室管膜肿瘤等10种类型。其中以星形细胞肿瘤中的弥漫浸润型最为常见,本组15例均为星形细胞肿瘤。镜下表现为细胞胞质突起呈扭曲状,细胞间缺乏粘连,卵圆形胞核,无核仁,依据核的多形性及核分裂象进行高级别、低级别的区分(图3C、4C)。部分肿瘤细胞以无定形排列方式富集并浸润于可识别的神经毡内,出现“卫星现象”。依据肿瘤发生的部位及大小等因素,患者往往有较长的与局灶神经缺陷无关的阵发性癫痫或头痛。
2.3 MRI波谱表现
15例PCNSL中1例中心坏死,体素包括部分坏死区,其余波谱体素均置于实性部分,波谱曲线表现为胆碱(Cho)明显升高,肌酸(Cre)降低,N-乙酰天门冬氨酸(NAA)明显降低,并出现高大的自由脂(Lip)和(或)乳酸(Lac)峰(图1B、2B)。15例胶质瘤中13例出现不同程度坏死,体素或多或少包含部分坏死区,波谱曲线表现为Cho峰升高,Cre降低,NAA峰降低,其中13例出现小的Lip峰(图3B);2例中未出现小的Lip峰(图4B)。
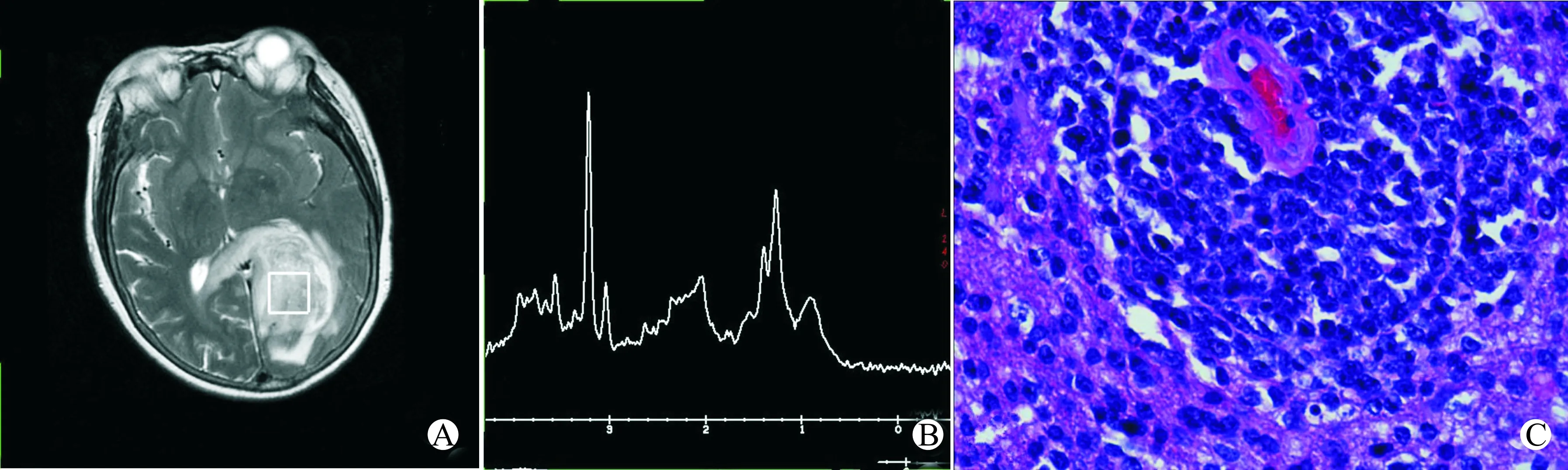
A:MRI表现;B:MRI波谱表现;C:病变组织的病理变化(苏木精-伊红染色,×400)图1 25岁男性PCNSL单发病例MRI波谱与病理表现Fig.1 MRI spectrum and pathological changes of a 25-year-old male PCNSL patient with a signal lesion
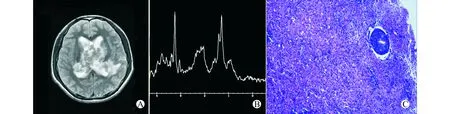
A:MRI表现;B:MRI波谱表现;C:病变组织的病理变化(苏木精-伊红染色,×100)图2 35岁女性PCNSL多发病例MRI波谱与病理表现Fig.2 MRI spectrum and pathological changes of a 35-year-old female PCNSL patient with multiple lesion
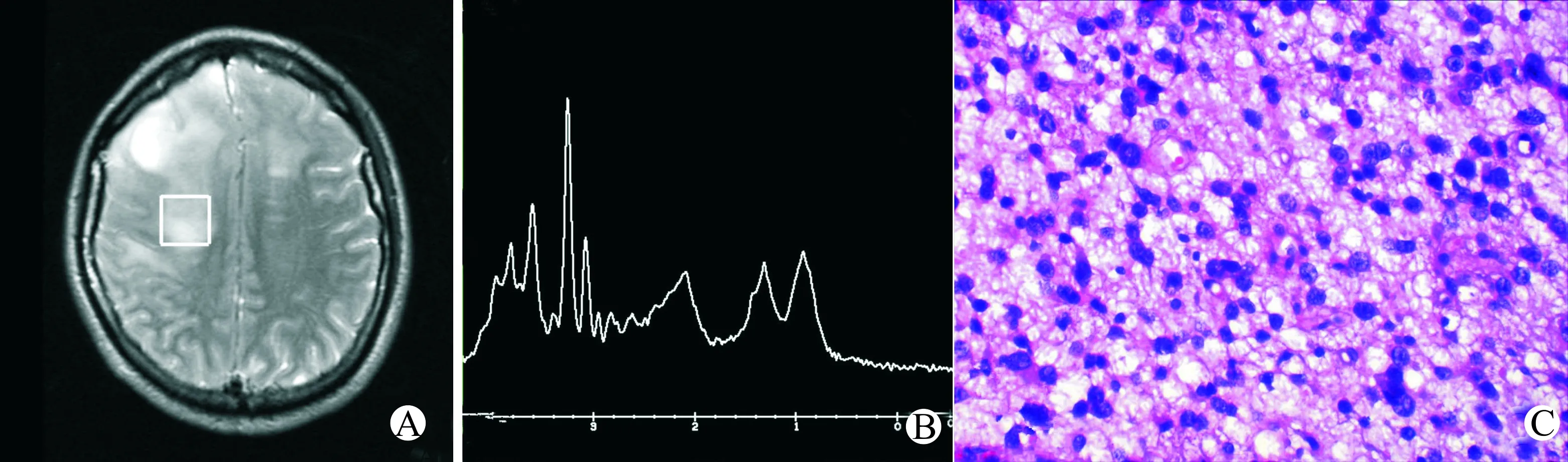
A:MRI表现;B:MRI波谱表现;C:病变组织的病理变化(苏木精-伊红染色,×400)图3 45岁男性中级别胶质瘤患者MRI波谱与病理表现Fig.3 MRI spectrum and pathological changes of a 45-year-old male patient with medium-grade GM
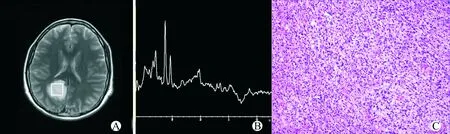
A:MRI表现;B:MRI波谱表现;C:病变组织的病理变化(苏木精-伊红染色,×100)图4 41岁女性低级别胶质瘤患者MRI波谱与病理变化Fig.4 MRI spectrum and pathological changes of a 41-year-old female with low-grade GM
2.4 PCNSL组与GM组Cho/NAA、Cho/Cre、NAA/Cre比值的对比
采用独立样本t检验分析PCNSL组与GM组在Cho/NAA、Cho/Cre、NAA/Cre比值的差异,结果见表1,两组间Cho/NAA比值无显著性差异(P>0.05),Cho/Cre及NAA/Cre均存在显著性差异(均P<0.05),PCNSL组Cho/Cre、NAA/Cre明显高于GM组。
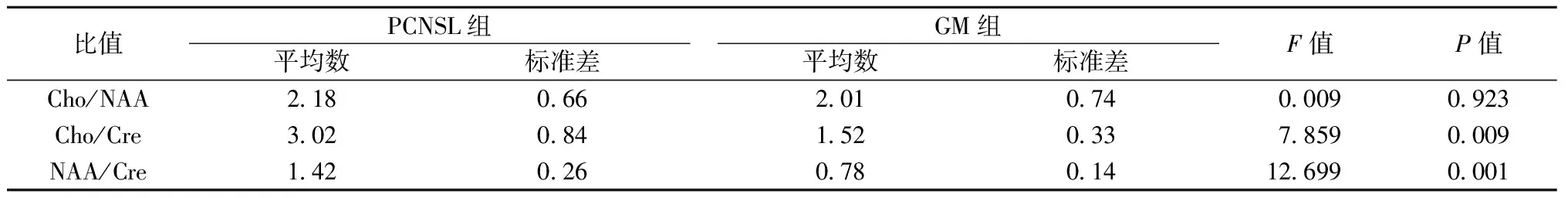
表1 PCNSL组与GM组各代谢物浓度的比较(n=15)
3 讨论
绝大多数PCNSL属非霍奇金淋巴瘤(NHL)的一个亚型,免疫功能正常人群的PCNSL发病原因尚不确定,与EB或疱疹病毒感染无关,由于B淋巴细胞在正常脑组织内未有已知的作用,对于这类肿瘤在中枢神经系统如何生长和进展尚属未知[3]。不管有没有做过脑部放疗,PCNSL对化疗高度敏感[4-5],且化疗仍是主要的治疗手段,而激素治疗可以改变其组织学类型,诊断和治疗的延误对其结果和预后有着负面影响[6],因此PCNSL的早期诊断对于临床治疗和预后有着重要意义。
典型PCNSL主要位于幕上脑实质,累及脑室壁或脑膜,常见的位置包括侧脑室周围白质、深部灰质核团、胼胝体体部,本组病例约占80%(12/15)位于侧脑室旁、胼胝体及基底节,未累及脑膜。单发或多发,以单发病变多见,本组80%单发,均为非霍奇金淋巴瘤,且为B细胞型。肿瘤边界相对清楚,内出血和钙化少见,因此在MRI上信号相对均质;PCNSL属富细胞肿瘤,核浆比高,平扫大部分病灶呈T1W稍低信号,T2W稍高信号,DWI呈高信号。由于病变破坏血脑屏障、增强后均匀、明显强化,本组病例12例行增强扫描,10例均匀、明显强化;肿瘤内坏死少见,本组1例出现中心坏死。瘤周水肿常见,范围大于增强区域[7];特征性的“脐凹征”和“尖角征”对PCNSL的诊断具有一定的帮助。尽管其具有上述影像特点,但不足以与其他脑肿瘤明确区分,伴囊变、坏死的不典型PCNSL的影像诊断尤其困难。个别PCNSL广泛累及脑实质,称脑淋巴瘤病,与弥漫性脑白质病表现类似,诊断困难[8]。
扩散加权成像(DWI)是目前唯一能够反映活体组织内水分子扩散运动的磁共振成像技术;PCNSL肿瘤细胞排列密实、瘤细胞核浆比高,在DWI上扩散受限,呈高信号。Mansour等[7]观察21例36个PCNSL病灶的ADC值,标准化的平均ADC值为1.4,ADC比率范围0.91~3.00,可作为与高级别星形细胞瘤鉴别的重要指征。孟云等[9]研究发现高b值(b=3 000)DWI成像可提高PCNSL病灶与正常脑组织间的对比度,使病灶显示更为清晰,还能显示出标准b值DWI无法显示的PCNSL病灶。
不同于组织坏死如辐射、急性脱髓鞘病变时髓鞘被破坏、肿瘤坏死等导致的Lip峰(本组15例GM中13例肿瘤因不同程度坏死而出现Lip峰),PCNSL的Lip峰出现在肿瘤的实质部分,且比GM出现的Lip峰高大,Mora等[10]研究认为短TE(30 ms)MRS Lip峰有助于鉴别PCNSL和胶质母细胞瘤(GBM)。国外研究发现Lip峰与淋巴瘤细胞凋亡密切,淋巴瘤细胞凋亡越多Lip峰越明显[11]。NAA峰降低,提示神经元数目减少、受损或功能障碍。Aburano等[12]研究发现Glu/Cr、Glu/Glu+Gln、Cho/Cr有助于鉴别PCNSL与GBM。本组15例PCNSL病例均表现为Cho峰明显升高,NAA峰降低,Cre峰轻度降低,出现Lip峰或Lip与Lac双峰,单依靠Cho峰明显升高、NAA峰降低来判断肿瘤的性质,很难鉴别PCNSL与GM,本组PCNSL的Cho/Cre、NAA/Cre比值明显高于GM组,将有助于PCNSL的诊断。本研究不足之处在于样本量偏小,无法将GM按照WHO肿瘤分级来详细分类和比较,但为诊断PCNSL提供了参考。
总之,当发现肿块位于幕上、侧脑室旁或累及胼胝体、深部灰质核团而又境界清楚,占位效应、瘤周水肿较轻,增强后肿块均匀、明显强化,DWI呈高信号,结合MRS肿瘤实质部分出现高耸的Lip峰或Lip、Lac双峰,高度提示PCNSL的诊断,其常规MRI征象结合MRS有助于提高诊断准确率和早期诊断。
[1] Küker W,Nägele1 T,Korfe A,et al.Primary central nervous system lymphomas(PCNSL):MRI features at presentation in 100 patients[J].J Neurooncol 2005,72(2):169-177.
[2] Haldorsen I S,Krakenes J,Krossnes B K,et al.CT and MR imaging features of primary central nervous system iymphoma in Norway,1989-2003[J].Am J Neuroradiol,2009,30(4):744-751.
[3] Mohile N A,Abrey L E.Primary central nervous system lymphoma[J].Neurol Clin,2007,25(4):1193-1207.
[4] Hashemi-Sadraei N,Peereboom D M.Chemotherapy in newly diagnosed primary central nervous system lymphoma[J].Ther Adv Med Oncol,2010,2(4):273-292.
[5] Graber J J,Omuro A.Primary central nervous system lymphoma:is there still a role for radiotherapy?[J].Curr Opin Neurol,2011,24(6):633-640.
[6] Hunt M A,Jahnke K,Murillo T P,et al.Distinguishing primary central nervous system lymphoma from other central nervous system diseases:a neurosurgical perspective on diagnostic dilemmas and approaches[J].Neurosurg Focus,2006,21(5):E3.
[7] Mansour A,Qandeel M,Abdel-Razeq H,et al.MR imaging features of intracranial primary CNS lymphoma in immune competent patients[J].Cancer Imaging,2014,14(1):14-22.
[8] Raz E,Tinelli E,Antonelli M,et al.MRI findings in lymphomatosis cerebri:description of a case and revision of the literature[J].J Neuroimaging,2011,21(2):e183-e186.
[9] 孟云,程敬亮,张勇,等.3.0T高比值DWI在中枢神经系统淋巴瘤中的应用研究[J].临床放射学杂志,2016,5(35):660-663.
[10] Mora P,Majos C,Castaner S,et al.1H-MRS is useful to reinforce the suspicion of primary central nervous system lymphoma prior to surgery[J].Eur Radiology,2014,24(11):2895-2905.
[11] Chmitz J E,Kettunen M I,Hu D E,et al.1H MRS-visible lipids accumulate during apoptosis of lymphoma cellsinvitroandinvivo[J].Magn Reson Med,2005,54(1):43-50.
[12] Aburano H,Ueda F,Yoshie Y,et al.Differences between gli-oblastomas and primary central nervous system lymphomas in1H-magnetic resonance spectroscopy[J].Jpn J Radiol,2015,33(7):392-403.
(2016-09-26 收稿)
1H-MRS Characteristics of Primary Central Nervous System Lymphomas
Zhao Xin,Zhao Junfeng,XiaoYichangetal
DepartmentofRadiology,theThirdAffiliatedHospitalofZhengzhouUniversity,Zhengzhou450052,China
Objective To discuss the features of1H-MRS of primary central nervous system lymphomas(PCNSL)in immunocompetent patients.Methods1H-MRS was obtained from patients with PCNSL or glioma(GM)(n=15 each)confirmed by surgical pathology or biopsy.The presentations of1H-MRS were analyzed retrospectively.The ratios of Cho/NAA,Cho/Cre,and NAA/Cre were compared between the two groups.Results The enhanced regions in1H-MRS showed a decrease in the peak of nitrogen acetyl aspartate(NAA)and an increase in choline(Cho)peak in both PCNSL and GM group.All 15 cases of PCNSL showed a massively elevated lipid(Lip)and(or)lactate(Lac)peak,and 5 cases of GM were found to have the Lip peak.There were significant differences in NAA/Cre and Cho/Cre between the two groups,but no difference in Cho/NAA was noted.Conclusion The MRS of PCNSL has some characteristics.Increased Lip peak or double peaks of Lip and Lac in the enhanced region has specificity in the diagnosis of PCNSL.Conventional MRI combined with1H-MRS can improve the diagnostic accuracy of PCNSL.
primary central nervous system lymphomas; magnetic resonance imaging; magnetic resonance spectroscopy
R445.2
10.3870/j.issn.1672-0741.2017.02.019
赵 鑫,女,1975年生,医学硕士,E-mail:zhaoxinxct@vip.163.com
△通讯作者,Corresponding author,E-mail:zxa@vip.163.com
