15例异位脾脏的诊断和外科治疗
2016-12-12王春喜李忠明夏绍友陈婧如宋清斌
王春喜,李忠明,夏绍友,陈婧如,宋清斌,牛 磊
15例异位脾脏的诊断和外科治疗
王春喜1,3,李忠明2,夏绍友3,陈婧如3,宋清斌4,牛磊5
目的:探讨异位脾脏的诊断和治疗方法,总结异位脾脏切除的经验。方法:回顾性总结15例异位脾脏患者的临床资料,综合其临床表现、诊断和治疗措施,对比影像学资料和术中所见,分析术中处理方法。结果:15例异位脾脏位于腹腔8例,盆腔5例,腹膜后2例。超声和CT提示腹腔和盆腔异位脾脏主要血管异常拉长,而腹膜后者相对正常。均在全身麻醉下行异位脾脏切除,其中13例开腹手术,2例腹腔镜手术。术后恢复顺利,均治愈。术后随访1~19年,14例存活,1例术后2年死于肺栓塞。结论:影像学检查可提供异位脾脏的结构特点以及供应血管的特征,手术切除是治疗本病的主要方法和可靠措施。
异位脾脏;诊断;脾切除术
异位脾脏发生率很低[1-2],临床上少见,多为个案报道或零星报道,目前尚缺乏大组病例报道和系统总结。我们自1995年1月—2014年12月作者收治15例,结合文献报道如下。
1 资料与方法
1.1临床资料本组15例,男5例,女10例;年龄17~35岁,平均29岁。自觉下腹部不规则隐痛11例,下腹部肿物10例。1例4年前有胰体尾部腹膜后肿瘤手术切除史,余无特殊病史。查体中下腹部肿物8例,其中6例可推动,质地韧,无明显压痛,表面光滑,边界较清楚;2例肿物位置深在,边界欠清,活动度差。中下腹部近盆腔触及肿物5例,下极不清,活动度差。实验室检查外周血WBC 3.10~4.81(4.10±0.71)×109/L,其中2例低于3.5×109/L;外周血血小板50~210(118.12±49.01)×109/L,肝脏肾脏功能正常,肿瘤标记物均在正常范围内。
腹部超声检查,下腹部肿物8例,盆腔肿物5例,腹膜后肿物实性肿物2例,实性结构。肿物长径9.11~21.67(13.54±4.47)cm,宽度5.9~8.44(7.79± 0.91)cm,厚度3.29~4.90(4.35±0.57)cm。左上腹部超声均未探及正常脾脏。腹膜后肿物穿刺活检病理为脾脏组织,腹腔和盆腔未行穿刺病理检查。增强CT检查和CT血管三维重建,清晰显示异位脾脏结构(见图1)。异位脾脏血液供应13例来自腹腔干动脉,1例来自腹主动脉,1例来自肝动脉;位于腹腔和盆腔内者可见异常增粗、拉长的脾蒂血管,其中1例盆腔异位脾脏者同时合并脾动脉瘤;2例位于腹膜后者脾蒂无明显增粗。15例同时行上消化道造影,3例提示胃底食管静脉曲张,12例均未见明显异常。
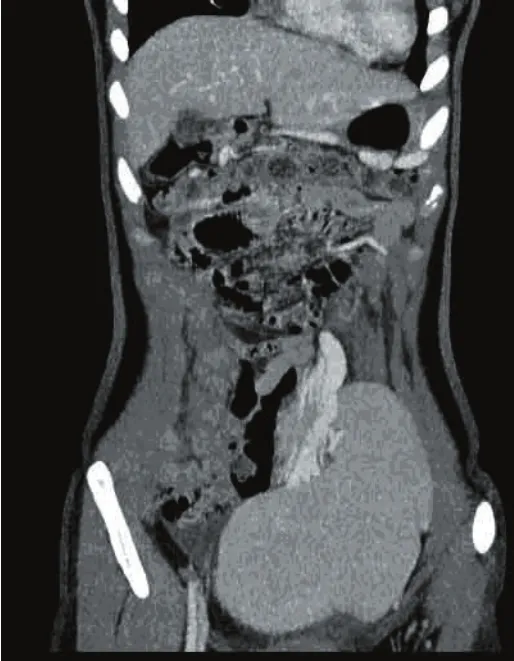
图1 下腹部异位脾脏CT检查
1.2治疗方法15例均在全身麻醉下行异位脾脏切除,其中开腹手术13例(腹腔内6例,盆腔内5例,腹膜后2例),腹腔镜下切除2例(均为腹腔内)。8例腹腔和5例盆腔异位者活动度较大,边界清楚,无粘连,脾裂明显,脾蒂宽大长,其中7例脾蒂可见部分扭转,1例脾蒂血管见动脉瘤,余无脾蒂血管异常。13例腹腔、盆腔异位脾脏者,11例开腹手术,2例腹腔镜手术。11例开腹者首先游离脾脏周围组织,仔细分离脾蒂血管,远离脾门处结扎脾动脉,血管闭合器离断脾蒂血管,完整切除脾脏;2例腔镜下切除者,首先镜下游离脾蒂,腔镜下直线切割闭合器离断,小切口破碎脾脏后取出。2例腹膜后异位脾脏,均采用开腹手术,首先切开后腹膜组织,控制供应血管,证实脾蒂血管后离断,脾蒂动脉血管近端双重结扎,完整切除。手术时间80~160(119.65± 29.78)min,出血量80~200(136.00±43.72)mL。术后病理:大体表标本均为暗褐色,表面光滑,具有完整被摸,可见脾裂,脾脏大体结构相对完整;镜下可见正常脾脏组织及少量淋巴细胞浸润。
2 结果
本组术后恢复顺利,无发热,无腹腔积液,无呼吸道和腹腔感染。切口愈合良好,术后7~9 d拆线,手术后10~14 d出院。2例术前血小板减少者,术后2 d即恢复正常水平;13例术前正常者,术后3 d出现不同程度的升高,12例于术后2周恢复正常,1例仍明显高出正常。
术后随访1~19年,12例存活,1例死亡。死亡病例为腹膜后肿瘤术后继发的异位脾脏,术后2年死于肺动脉栓塞。术后3年内每年复查腹部超声和CT,于术后3、5、8、10年复查腹部超声和CT,同时复查血常规和肝肾功能,对3例合并胃底静脉曲张者复查消化道造影。3例中2例手术后血小板逐渐回升,2周恢复正常;1例术后血小板显著增多,术后3周达到最高峰,术后6月稳定在400×109/L,一直观察未服用抗血小板药物,超声和CT检查均未发现门静脉血栓形成,未见复发。3例合并胃底静脉曲张者,术后2年曲张静脉明显减轻,术后5年曲张不明显。
3 讨论
脾脏绝大多数位于左上腹,少数位于其他部位[3]。临床上将非正常位置、具备完整脾脏结构者称之为异位脾脏,将不具有脾脏大体结构者统称为脾组织异位[4-5]。后者是由脾脏破裂或涉及脾脏局部种植形成,故又称之为脾组织自体移植。本资料即仅包括15例具备完整脾脏大体结构者,不包括脾组织自体移植或脾脏组织异位种植者。
3.1病因异位脾脏或游走脾脏的确切原因不清,多数认为先天性因素,脾脏周围韧带发育异常,薄弱无力,脾脏逐渐腹坠入下腹或盆腔,脾蒂逐渐拉长形成异位脾脏[1,6];另外胚胎发育的异常也可直接发生在腹膜后,形成腹膜后异位脾脏[7-8]。后天性或获得性异位脾脏常因脾脏手术或外伤引起,术中脾脏周围韧带的损伤或离断,脾脏固定不全或无法固定,受重力的影响,下坠移位。本组即有1例胰腺后方肿瘤切除术后发生的异位脾脏,术中将脾脏连同胰腺完全游离并翻起,术后无法良好缝合固定,脾脏旋转、异位,并出现上腹部不适等症状。事实上,资料中并不缺乏脾脏广泛游离后扭转的病例[1,9]。另外,脾脏后方或上方肿瘤逐渐生长也可将脾脏推挤移位,也可形成异位脾脏,也是腹部外科医生有时碰到的难题。
3.2临床表现异位脾脏常常无明显的自觉症状,仅少数病人出现腹部不适、隐痛、腹部包块或盆腔肿物等。受重力作用可发生扭转,受外力冲击可出现破裂。脾扭转时可出现血运障碍,出现剧烈腹痛,反射性恶心呕吐[4,9];脾脏破裂时可出现明显腹痛,面色苍白、心率加快、血压下降甚至休克的现象[1]。另外发热也是异位脾脏的临床表现之一,异位脾脏合并淋巴瘤可出现低热、乏力等相应症状;各种原因引起的异位脾脏梗塞,除腹痛外常常伴有发热现象。临床查体可在相应部位触及肿物,尤其是下腹部或盆腔游走性脾脏,常常比较游离,可触及活动度性植物,腹部触及不规则肿物,表面光滑,质地韧,边界常常比较清楚,容易推动[1,4]。位于腹膜后者则比较固定,明显增大时也可触及相应部位的肿物。而位大网膜、胸腔者则出现相应部位的压迫症状。另外在腹股沟会阴部也有资料报道[10-11],阴囊内异位脾脏则出现一侧阴囊增大,表现为一侧阴囊内实性肿物,通过局部穿刺活检可明确诊断。本组下腹部8例,盆腔5例,腹膜后2例。本类患者血生化和血常规多无明显改变,少数患者可合并脾脏功能亢进者,可出现外周循环血白细胞和血小板的减少[6]。
3.3异位脾脏诊断早期诊断有一定难度,常常借助影像学检查才能确定[7,12]。因此多数脾脏移位病人是在临床查体或复查时发现。超声检查简单、快捷,可为临床提供基本信息,包括异位脾脏大小、形态,脾脏大体轮廓,长度、宽度和厚度,脾脏内有无占位,脾蒂血管的血流信号等。CT和核磁共振能够提供更详尽的信息,包括大小形态、内部结构以及脾蒂血管有无变异、有无扭转等。DSA检查可直接提供异位脾脏血液的供应来源,进一步证实有无血管扩张或狭窄。异位脾脏一般具有独立的血液供应,血管造影或三维血管重建对异位脾脏诊断帮助最大,可清晰显示来自腹腔干或腹主动脉的主干血管,也是区分异位脾脏和异位的自体种植脾脏组织的有效方法。对腹部和盆腔的异位脾脏,通过腹腔镜探查,也可在术中可证实并明确诊断。对腹膜后、腹股沟或阴囊内的异位脾脏,一般通过局部穿刺活检才能得到明确的诊断,尽管资料中有报道,但本组缺乏类似病例。
3.4异位脾脏的治疗一般认为,单纯异位而无其他风险或合并症者,可暂时不用处理,尤其是腹膜后或盆腔对周围组织无明显压迫者。腹腔内和盆腔内异位者,常常合并较长的脾蒂,活动大,可试行体外复位,但由于疗效不可靠,极易复发,且后期合并症发生率高(40%~65%),因此许多学者推崇手术治疗为宜[6,9]:对反复复位无效,脾蒂细长、活动度大,极易发生扭转者;对异位脾脏怀疑恶病者;对异位脾脏合并巨大囊肿、巨大血管瘤、具明显破裂倾向者;对反复腹痛、怀疑存在脾脏扭转者,可考虑手术治疗;同时认为对异位脾脏合并急性梗死或急性血运障碍、异位脾脏破裂出血者,应急诊手术。随着微创技术的发展,针对腹腔内或盆腔内异位脾,可在腹腔镜下微创环境下切除,作者成功切除2例。
事实上异位脾脏切除存在许多风险,主要原因是解剖变异,尤其是腹膜后异位脾脏,形态结构均出现异常,脾门血管结构也会出现异常,包括血管走行异常和交通支异常以及脾动脉起始部异常,也是导致手术大出血的危险因素之一。术中结合影像学检查尽量明确肿物的供应血管,尽量在少血管区游离并分出动脉和静脉血管,分别离断结扎。腹膜后异位脾脏与腹膜后器官关系密切,手术中应注意相应脏器的保护,尤其是十二指肠、下腔静脉、输尿管以及肠系膜血管的保护。为减少出血和减少手术时间,降低手术创伤,一次性切割缝合器在腹部外科得到广泛应用,血管切割闭合器也在脾脏外科中得到应用,可早极少出血的情况下一次性离断脾蒂血管及其系膜,完成手术操作。本组即有8例采用这种方法。
[1]Blouhos K,Boulas KA,Salpigktidis I,et al.Ectopic spleen:An easily identifiable but commonly undiagnosed entity until manifes⁃tation of complications[J].Int J Surg Case Rep,2014,5(8): 451-454.
[2]Salem JF1,Tannouri F,Salem F.A case of wandering spleen:a rare cause of acute abdomen[J].J Med Liban,2011,59(3):170-172.
[3]牛振英,刘志娟,吕琪,等.彩超诊断异位脾1例并文献复习[J].解放军医药杂志,2012,24(8):76-77.
[4]Bhanumathi V,Balkishan B,Masood SV.Torsion of wandering spleen in a woman presenting as emergency[J].Indian J Surg, 2013,75(1):59-61.
[5]Krishnan B,Lakshminarayanan P,Sudhakar MK,et al.A rare case of ectopic thoracic kidney and spleen[J].J Indian Med Assoc, 2011,109(7):497-499.
[6]Menéndez P,Gambí D,Villarejo P,et al.Ectopic or wandering spleen associated with leukopenia and thrombocytopenia[J].Gas⁃troenterol Hepatol,2008,31(10):711.
[7]Ben Ely A1,Zissin R,Copel L,et al.The wandering spleen:CT findings and possible pitfalls in diagnosis a[J].Clin Radiol,2006, 61(11):954-958.
[8]Satpathi T,Mukhopadhyay S.Ectopic spleen with cirrhosis of liver [J].J Assoc Physicians India,2008,56(5):819-520.
[9]Nyundo M,Ntirenganya F,Byiringiro JC,et al.Torsion of an ecto⁃pic spleen presented as an acute abdomen[J].Rev Med Brux,2011, 32(5):477-479.
[10]张风莉,石淑英,龚真禄,等.阴囊内副脾异位1例[J].人民军医, 2006,49(2):118.
[11]Floyd MS Jr,Dowling CM,Power RE,et al.Ectopic splenic tissue presenting as a scrotal mass[J].Ir J Med Sci,2007,176(2): 141-142.
[12]Ben Ely A1,Zissin R,Copel L,et al.The wandering spleen:CT findings and possible pitfalls in diagnosis[J].Clin Radiol,2006,61 (11):954-958.
(收稿:2015-12-06修回:2016-03-16)
(责任编辑瞿 全)
R657.6
A
1007-6948(2016)02-0168-04
10.3969/j.issn.1007-6948.2016.02.017
1.中国人民解放军总医院海南分院普通外科(三亚572000)
2.山西省阳泉市第三人民医院外科(阳泉 045000)
3.中国人民解放军总医院普通外科(北京 100853)
4.中国医科大学第一医院普外三科(沈阳 110001)
5.首都医科大学友谊医院普通外科(北京 100050)
王春喜,E-mail:wangchunxi301pw@sina.com.
