以脐结节为唯一症状的结肠癌1例报告并文献解析
2016-12-12刘占兵
陈 浩,刘占兵
病例报告
以脐结节为唯一症状的结肠癌1例报告并文献解析
陈浩1,2,刘占兵1
玛丽约瑟夫结节;脐转移癌;结肠癌
1 临床资料
患者,女性,76岁,主因“发现脐周肿物半年”就诊。偶伴腹胀,无其他不适。查体发现脐部不规则肿物,表面无溃疡和渗出,大小约2.0 cm×2.0 cm,边界清楚,质硬,活动性差,轻压痛(图1)。超声引导下行脐旁肿物穿刺活检术,细胞学结果(图2)显示纤维结缔组织中及汗腺管组织旁可见小灶异型细胞,似有腺样排列及瘤巨细胞,细胞不典型增生较显著,不除外癌性浸润。之后行腹部增强CT(图3),示结肠肝区占位,考虑结肠癌可能性大,病变侵犯肝脏下缘;结肠周、肠系膜多发肿大淋巴结,转移可能性大;脐部病变,考虑腹壁转移。肠镜检查见结肠多处隆起,考虑腹腔、盆腔内结节压迫浸润(图4)。施行脐部肿物切除+全结肠切除+小肠部分切除吻合术;术中切除脐部肿物送冰冻病理为转移癌,进腹探查见腹腔、盆腔、大网膜、壁层腹膜广泛种植结节,小肠多处结节。结肠肝区可及直径大小约3 cm肿物(图5),术后病理及免疫组化(图6、图7):脐部中分化腺癌,右半结肠高中分化腺癌及小肠大网膜浸润,直乙结肠黏膜癌浸润。免疫组化:Mammaglobin-,CA125++,CK7+++,P53少数细胞+,CEA++,ER-,PR少数细胞局部阳性,CK20-。考虑肿瘤为转移性,高度怀疑乳腺、肺、女性生殖系统原发,进一步检查此患者妇科原发灶隐匿未察。该患者手术后3月内病情稳定,之后出现呕吐,进食少,术后6月死亡。
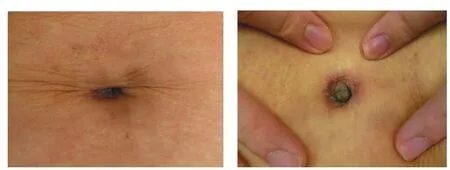
图1 脐部病损位于脐皱褶内不明显(左);展开皱褶呈现典型脐结节(右)
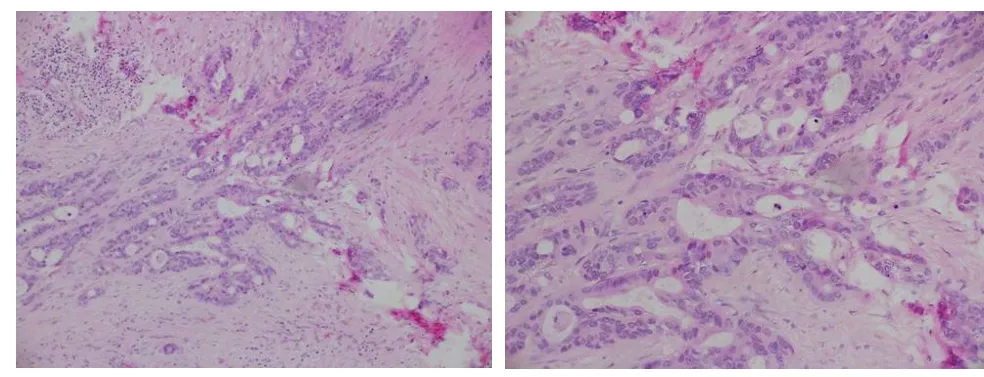
图2 穿刺活检:于纤维结缔组织中及汗腺管组织旁可见小灶异型细胞,似有腺样排列及瘤巨细胞,细胞异型较显著,不除外癌性浸润(HE染色,左10X,右20X)
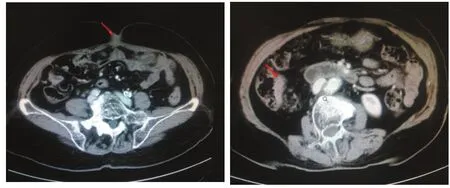
图3 脐部异常软组织密度(左),结肠肝区软组织密度影(右)

图4 肠镜见结肠多处受压
2 讨论
肿瘤的皮肤转移尤其局限于脐部者极为罕见,内脏器官恶性肿瘤的脐部转移结节称为玛丽·约瑟夫结节(Sister Mary Joseph’s nodule,SMJN)。1949年由英国医生汉密尔顿命名,以纪念曾任美国梅奥诊所护士长和外科助理的玛丽·约瑟夫修女,她首先观察到这一现象,SMJN常提示极差的预后。据报道,因缺乏相应的认识,从发现皮损到做出诊断平均3月,而生存期平均为10~11月[1],重视SMJN对某些恶性肿瘤的早期诊断治疗具有重要意义。本例患者为北京大学第一医院于2010年8月收治,以SMJN为首发且是唯一表现的女性结肠癌病例。
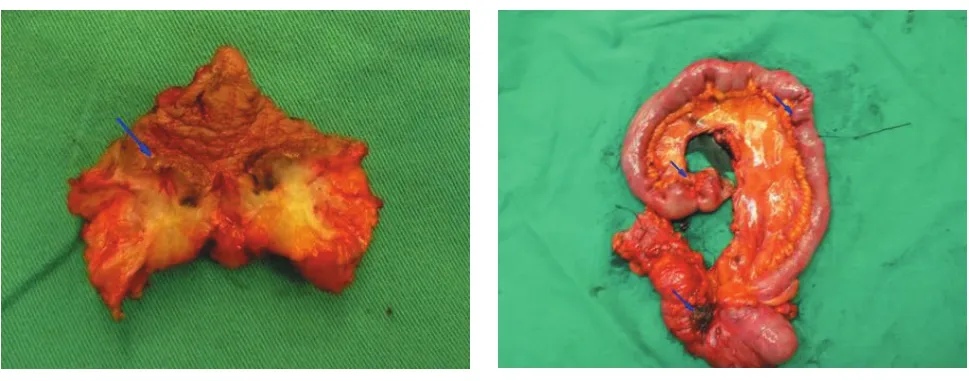
图5 手术切除之脐结节及回结肠标本显示多处癌侵润
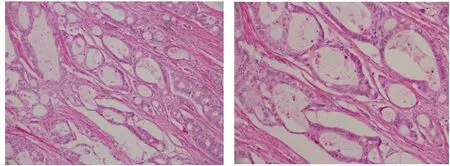
图6 (右半结肠标本)回盲部溃疡型高中分化腺癌,伴产黏液,肿瘤周边及内部淋巴细胞反应明显(HE染色,左10X,右20X)
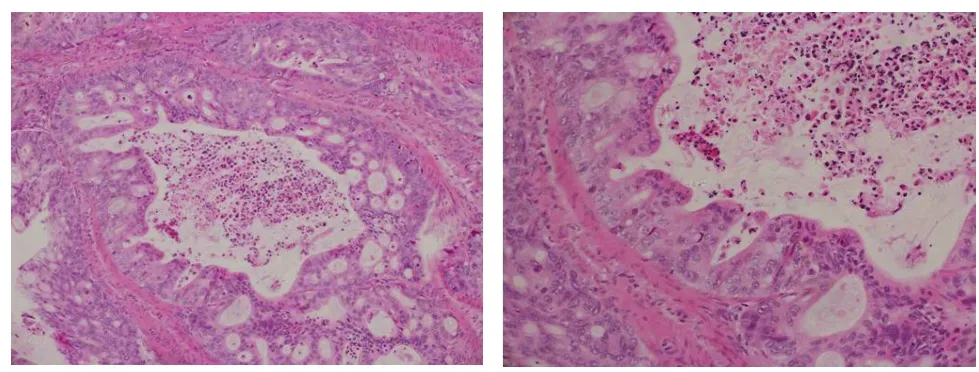
图7 (乙状结肠和直肠)肠黏膜癌浸润为中分化腺癌(HE染色,左10X,右20X)
2.1临床特点脐部结节可以作为一些疾病状态的唯一体征,包括脐疝、脐肉芽肿、脐尿管未闭、潜毛窦、脐部肠系膜导管异常、子宫内膜异位症等,其中大多数是良性的,而与恶性肿瘤转移相关的脐结节称为SMJN。SMJN以固定质硬的脐部结节形式存在,常为白色、蓝紫色或是红色,表面可有裂隙、溃疡或坏死,可能有血性、黏液性、浆液性或脓性分泌物;其形状通常是不规则的,直径小于5 cm,少数结节可达10 cm大小[2];除非被覆皮肤溃烂、感染引起炎症反应,通常为无痛;有时会被误诊为蜂窝组织炎或是脐疝。有SMJN征的病例常具有能暗示腹盆腔内恶性肿瘤的临床症状,如恶心、呕吐、消化不良、易饱、腹痛或腹胀、厌食、腹泻、黑便及体重下降或腹水。值得注意的是,有高达30%的病人SMJN是恶性肿瘤的首发并且唯一征象[3]。进一步的诊断有赖于超声、CT以及针吸组织活检而得出。本例病人无痛性脐结节以及极轻微的胃肠道不适,几乎没有腹盆腔恶性肿瘤的其他相关特征,因此体重减轻亦不明显,而手术及术后病理结论为伴广泛腹腔转移的中晚期恶性肿瘤,体现了症状与病情的不一致性。
2.2组织学特性及来源对于SMJN的外科手术标本或针吸组织病理学评价发现,大多数脐部转移癌是腺癌,其次是鳞状细胞癌和未分化恶性肿瘤,也有一些来源于肉瘤、间质瘤、淋巴瘤或骨髓瘤的脐部转移癌。在男性,胃肠道尤其是胃(20%)是最常见的原发恶性肿瘤,而在女性,除胃肠道恶性肿瘤外,妇科恶性肿瘤特别是卵巢癌和子宫内膜癌也很常见[4]。其他可能的原发部位还包括肝脏和胆囊[5-6],胰腺、输卵管、肾脏、乳房、前列腺和膀胱[7-8],仅有1例报道脐原发[9],而Davar等[10]报道1例组织活检病理认为是脐原发的鳞癌,免疫组化结论是来自膀胱癌的脐转移癌。有约15%~30%病例原发肿瘤仍隐匿[11]。
2.3转移扩散途径确切的扩散方式仍未可知,肿瘤扩散至脐部的机理尚不清楚。转移癌向脐区扩散被假定有几种途径:直接扩散、血行转移、淋巴转移以及胚胎相关管道和韧带转移。一般认为前腹膜表面的直接蔓延扩散似乎更符合局部转移灶的特点,是最重要方式[2]。腹壁血液回流特殊性使得通过腹壁的动静脉血管网的血行转移被认为是另一重要假定途径。脐部与腋窝、腹主动脉旁、乳内、髂外和腹股沟淋巴结之间淋巴交通提示淋巴转移也可能是又一癌转移途径。沿胚胎起源的韧带直接延伸是另一种转移扩散的可能途径,比如连接脐部与回肠间的卵黄管,或许这是小肠肿瘤脐部转移的重要途径[12]。其他类似结构包括连接膀胱与脐部之间的脐尿管或是脐正中韧带,包含退化的脐静脉、圆韧带和脐膀胱韧带的镰状韧带。例外的是Terakawa等[13]报道1例胃癌行全胃+脾+D2淋巴结清扫术后3年6个月时出现面部、颈部和体部多处皮肤结节,进一步检查发现有骨转移和淋巴结转移,唯独没有出现脐结节即SMJN。
2.4治疗和预后既然SMJN代表脐部的转移癌,治疗和预后均应取决于原发癌的性质和进展程度。即使如此,SMJN的出现已经是表明恶性肿瘤疾病处于中晚期甚至是终末期的征象,通常提示很差的预后[14],Bai等[15]对1例之前评估为有机会切除的以SMJN为首征的胰腺癌患者施行腹腔探查术,结果发现位于胰颈和体部的肿块侵犯肠系膜上动静脉及门静脉、多处肿大淋巴结,已经失去根治机会。该患者放弃化疗于4月后死亡。一些研究认为在某些恶性肿瘤其治疗方法和SMJN在原发癌诊断之前或之后都会影响到预后[2,14],我们支持这种说法,因为转移癌的诊断往往滞后于脐部结节或病损平均3个月,本例病人的肿瘤诊断至少延误6个月,这段时间也许是治疗的黄金时间,这种机会在病人就诊之前就已经失去了。我们认为,在提请临床医生对SMJN重视的同时,应对每个病人制定个体化的预后和治疗计划。由于肿瘤分期较晚,预后极差,当前治疗主要以姑息治疗为主,汪建平等[14]认为姑息治疗可以延长生存期。外科手术常采用局部切除及减瘤术、改善功能的转流术等,针对不同的原发肿瘤对放化疗的敏感性实施相应的综合治疗以期延长生命和改善生存质量。本例病人术后早期恢复良好,而其疾病的性质和程度导致术后半年死亡,源自本例病人的诊疗经验的启发,对SMJN的认识和研究有助于早期发现肿瘤而争取更多的治疗机会。Zhang等[16]报道1例前列腺癌以脐结节表现的患者,通过放疗和手术后存活超过4年,认为该类疾病有长期存活的机会及可能性。Tomohide等[17]报道女性老年SMJN患者,原发于肺癌,结肠转移癌及脐结节,行脐结节局部切除及腹腔镜右半结肠切除+淋巴结清扫术,制定结肠癌化疗及肺原发癌切除计划,患方放弃并于7月后死于肺癌进展。
随着明确诊断的进一步提前,我们提倡更加积极的外科手术治疗方式并占主导地位以替代之前的姑息治疗原则,我们期待相关疾病的根治性前景。
[1]Powell FC,Cooper AJ,Massa MC,et al.Sister Mary Joseph’s nodule:A clinical and histologic study[J].J Am Acad Dermatol, 1984,10(4):610-615.
[2]Gabriele R,Conte M,Egidi F,et al.Umbilical metastases:current viewpoint[J].World J Surg Oncol,2005,3(1):616-617.
[3]Trebing D,Göring HD.The umbilical metastasis.Sister Mary Joseph and her time[J].Hautarzt,2004,55(2):186-189.
[4]Panaro F,Andorno E,Di Domenico S,et al.Sister Joseph’s nodule in a liver transplant recipient:case report and mini-review of literature[J].World J Surg Oncol,2005,3(3):1-6.
[5]Liu CY,Yong CC,Wu SC,et al.Sister Mary Joseph’s nodule associated with hepatocellular carcinoma[J].Surgery,2010,147(1): 167-168.
[6]Renner R,Sticherling M.Sister Mary Joseph’s nodule as a metastasis of gallbladder carcinoma[J].Int J Dermatol,2007,46(5): 505-507.
[7]Mathieu B,Philippe B,Olivier G,et al.Umbilical Metastasis From Breast Cancer Detected by FDG PET[J].Clin Nucl Med,2009,34 (34):292-293.
[8]Bahram S,April D.Umbilical metastasis from prostate carcinoma (Sister Mary Joseph’s nodule):a case report and review of literature[J].J Cutan Pathol,2007,34(7):581-583.
[9]Liu Y.Primary Umbilical Neoplasm Demonstrated on FDG PET/CT [J].Clin Nucl Med,2011,36(36):e67-e68.
[10]Davar S,Hanna D.Sister Mary Joseph's nodule[J].J Cutan Med Surg,2012,16(3):201-204.
[11]Galvan VG.Sister Mary Joseph’s nodule[J].Ann Intern Med, 1998,128(5):652-653.
[12]Resnik KS,DiLeonardo M,Gibbons G.Clinically occult cutaneous metastases[J].J Am Acad Dermatol,2006,55(6):1044-1047.
[13]Terakawa H,Oyama K,Watanabe T,et al.Report of a gastric adenocarcinoma patient who developed multiple skin metastasis after gastrectomy[J].Gan To Kagaku Ryoho,2014,41(5):645-648.
[14]汪建平,彭慧,兰平,等.腹部恶性肿瘤继发脐转移的临床分析[J].中华普通外科杂志,2004,19(9):534-536.
[15]Bai XL,Zhang Q,Waqas M,et al.Sister Mary Joseph’s nodule as a first sign of pancreatic cancer[J].World J Gastroenterol,2012,18 (45):6686-6689.
[16]Zhang CJ,Sun GP,Liu H,et al.Primary clear cell adenocarcinoma of the peritoneum presents as Sister Mary Joseph's nodule:a case report and literature review[J].Eur J Gynaecol ncol,2014,35(6): 745-748.
[17]Tomohide H,Noriyuki O,Masaya N,et al.Hematogenous umbilical metastasis from colon cancer treated by palliative single-incision laparoscopic surgery[J].World J Gastrointest Surg,2013,5(10): 272-277.
(收稿:2015-05-16修回:2015-12-18)
(责任编辑李 勇)
R735.3+5
B
1007-6948(2016)02-0184-03
10.3969/j.issn.1007-6948.2016.02.023
1.北京大学第一医院普通外科(北京 100034)
2.天津市滨海新区中医医院外科(天津 300451)
刘占兵,E-mail:zhanbing58@163.com
