OEMC剥除术中三种不同止血方法对卵巢功能恢复的影响
2016-10-17席艳妮曹丽芬
席艳妮,曹丽芬
(榆林市第二医院妇产科,榆林 719000)
OEMC剥除术中三种不同止血方法对卵巢功能恢复的影响
席艳妮,曹丽芬
(榆林市第二医院妇产科,榆林 719000)
目的:探讨双极电凝止血、超声刀止血及缝合法止血在腹腔镜卵巢子宫内膜异位症囊肿(OEMC)剥除术中的应用对卵巢功能恢复的影响。方法:对本院妇产科2013年5月~2015年1月采用OEMC剥除术治疗的183例患者进行回顾性分析,根据术中选择的不同止血方法进行分组,其中电凝组70例、超声刀组59例、缝合组54例,分别于术前、术后第1、3、6个月进行卵巢功能相关指标进行测量,对比三组卵巢功能恢复差异。结果:术前电凝组、超声刀组和缝合组患者的FSH、LH、E2、AMH测定值差异均无统计学意义;术后1个月、3个月、6个月电凝组、超声刀组的FSH、E2测定值显著的高于缝合组患者,术后1个月、3个月、6个月电凝组、超声刀组的LH、AMH测定值显著的低于缝合组患者;术前电凝组、超声刀组和缝合组患者的窦状卵泡个数、PI、RI测定值差异均无统计学意义;术后6个月电凝组、超声刀组的PI、RI测定值显著的高于缝合组患者,术后6个月电凝组、超声刀组的窦状卵泡个数显著的低于缝合组患者。结论:双极电凝止血、超声刀止血在OEMC剥除术中的应用对卵巢功能影响较大,应尽量多采用缝合法止血。
双极电凝止血;超声刀止血;缝合法止血;卵巢子宫内膜异位症囊肿剥除术
子宫内膜异位症是临床上较为常见的妇科良性生殖系统疾病,但疾病往往呈现恶性侵犯的表现,子宫内膜或者腺体异位于卵巢导致卵巢子宫内膜异位症的发生。随着月经周期以及体内雌激素的变化,进而反复的发生出血和机化,导致两侧卵巢严重破坏,卵巢皮质功能层破坏较为严重,部分患者可因此合并不孕,并出现卵巢早衰的症状[1]。
腹腔镜下卵巢囊肿剥除术是多数医院广泛开展的手术方式,随着卵巢巧克力囊肿发生率的增加,腹腔镜下巧克力囊肿剥除术术中止血方式的选择以及术后卵巢功能的恢复等临床问题,已越来越困扰一线妇产科医师。超声刀、双极电凝以及常规的缝合止血均可应用于腹腔镜下囊肿剥除术,但部分临床医师在腹腔镜的操作以及术后随访研究中发现,术中的高能损伤对于卵巢皮质层的破坏可能具有持久性,术后部分患者血清FSH明显上升,呈现出了一过性的围绝经期症状[2,3]。本次研究重在探讨三种止血方式在腹腔镜下卵巢囊肿剥除术中的临床应用价值,并初步探讨其对于卵巢功能恢复的影响。
1 资料及方法
1.1 纳入排除标准
1.1.1 纳入标准 (1)术前超声及妇科检查确诊为OEMC的患者;(2)患者年龄范围18~40岁;(3)术前半年内患者的月经周期规律;(4)临床资料完整。
1.1.2 排除标准 (1)合并严重的肝肾肺功能障碍的患者;(2)卵巢恶性肿瘤患者;(3)既往具有妇科手术病史的患者;(4)合并多囊卵巢综合症或内分泌系统疾病的患者;(5)术前3个月内服用激素药物、避孕药物的患者。
1.2 研究对象 选取本院妇产科2013年5月~2015 年1月采用OEMC剥除术治疗的183例患者进行回顾性分析,根据术中选择的不同止血方法分为电凝组70例、超声刀组59例、缝合组54例。
电凝组70例患者,年龄21~40岁,平均年龄(30.6 ±7.3)岁,平均BMI(22.6±2.0)kg/m2,平均月经周期(29.6±3.5)d,术前超声检查囊肿最大轴线(4.43±1.96)cm。超声刀组59例患者,年龄19~40岁,平均年龄(31.2±8.4)岁,平均BMI(22.9±2.4)kg/m2,平均月经周期(30.1±3.7)d,术前超声检查囊肿最大轴线(4.62± 2.03)cm。缝合组54例患者,年龄19~40岁,平均年龄(29.8±8.7)岁,平均BMI(23.4±2.7)kg/m2,平均月经周期(29.1±3.8)d,术前超声检查囊肿最大轴线(4.57± 2.14)cm。三组患者的上述基础资料比较差异均不具有统计学意义。
1.3 手术及止血方法 手术患者取仰卧位,常规腹部消毒铺单,采用气管产管全身麻醉,在脐部以上1cm置入腹腔镜探头,并在两侧髂前上棘内上方2cm分别置入直径为1cm以及0.5cm的troca,通入二氧化碳气体,形成气腹,维持腹内压力在12mmHg左右。观察腹腔镜内子宫以及两侧附件,钝性分离粘连带,剪刀切开卵巢巧克力囊肿表明包膜,抓钳以及无损伤钳钝性剥离子宫内膜异位症囊肿壁,对于难以剥除的囊壁可以采用部分切除的方式。双极电凝组患者采用德国WOLF公司生产的电凝系统进行止血,功率设定为20W,变电凝边止血,超声刀组采用超声刀(美国强生公司生产)止血,缝合组患者采用2-0的美国强生公司生存的可吸收线进行8字缝合,皮质以及髓质尽量对合。
1.4 观察指标及检测方法
1.4.1 观察指标 对比三组患者不同时间点的血清卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)、抗苗勒管激素(AMH)的变化情况;采用阴道超声分别与术后不同时间点的月经周期第3d检查卵巢窦状卵泡数目、卵巢基质动脉血流搏动指数(PI)、阻力指数(RI)。
1.4.2 检测方法 患者于入院当时采肘静脉血,2m L血样在室温下静置30分钟后,4000r/min离心10分钟分离血清,将血清置于EP管中,-80℃超低温冰箱保存,避免反复冻融,为减小批间误差和测量误差,全部标本采集完成后一次性成批检测血清卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)、抗苗勒管激素(AMH)水平。放射免疫试剂盒(LINCO,美国)检测血清血清卵泡刺激素(FSH)、黄体生成素(LH)浓度,免疫放射试剂盒(北京佳科生物技术公司)检测血清雌二醇(E2)、抗苗勒管激素(AMH)浓度。
采用ELSHO90-02妇科超声检查仪器进行超声检查,术后第六个月行阴道超声检测卵巢窦状卵泡数(月经周围的早卵泡期,直径 < 10 mm 的小卵泡)和卵巢基质动脉血流动力学指标RI、PI。
1.5 统计学方法 正态分布的计量指标采用均数±标准差进行描述,组间比较采用t假设检验;P<0.05表示差异具有统计学意义;统计软件采用SAS9.1。
2 结果
2.1 三组患者激素水平恢复情况 术前电凝组、超声刀组和缝合组患者的FSH、LH、E2、AMH测定值差异均无统计学意义(P>0.05);术后1个月、3个月、6个月电凝组、超声刀组患者的FSH、LH、E2、AMH测定值差异均无统计学意义(P>0.05),术后1个月、3个月、6个月电凝组、超声刀组的FSH、E2测定值显著的高于缝合组患者(P<0.05),术后1个月、3个月、6个月电凝组、超声刀组的LH、AMH测定值显著的低于缝合组患者(P<0.05);(表1)。
2.2 三组患者窦状卵泡个数、PI及RI值比较 术前电凝组、超声刀组和缝合组患者的窦状卵泡个数、PI、RI测定值差异均无统计学意义(P>0.05);术后6个月电凝组、超声刀组患者的窦状卵泡个数、PI、RI测定值差异均无统计学意义(P>0.05),术后6个月电凝组、超声刀组的PI、RI测定值显著的高于缝合组患者(P<0.05),术后6个月电凝组、超声刀组的窦状卵泡个数显著的低于缝合组患者(P<0.05);(表2)。
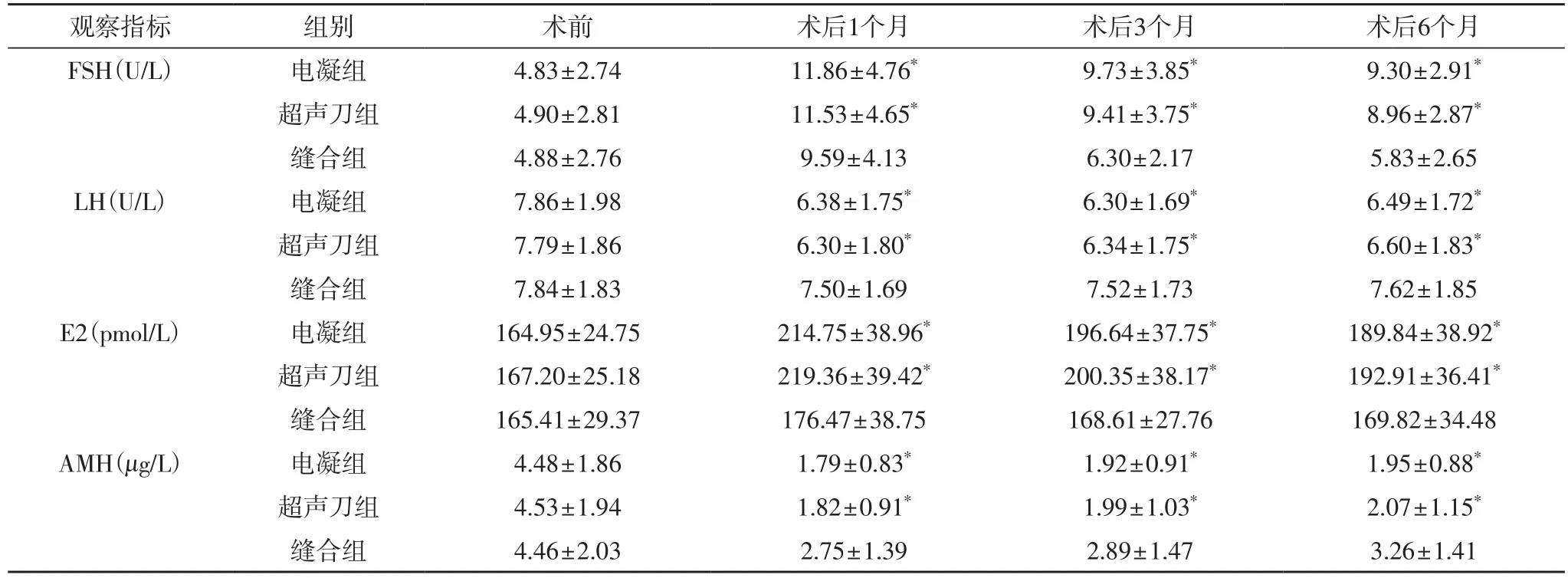
表1 三组患者激素水平恢复情况
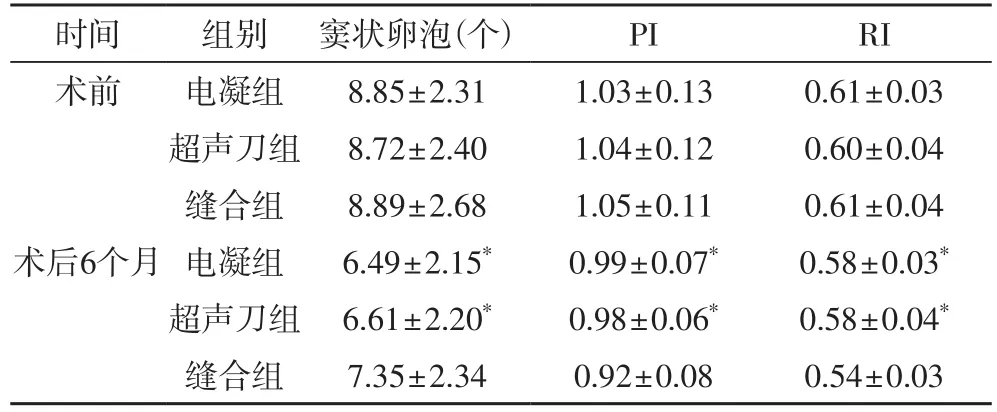
表2 三组患者窦状卵泡个数、PI及RI值比较
3 讨论
子宫内膜异位症是指内膜细胞种植在不正常的位置而形成的一种女性常见妇科疾病,目前对此病发病的机理有多种说法,其中被普遍认可的是子宫内膜种植学说。子宫内膜异位症的发生还与机体的免疫功能、遗传因素、环境因素有关。B型超声检查为妇产科常用的检查方法之一,且对妇产科疾病的诊断具有重要的作用,确定囊肿的位置、大小、形状及发现妇科检查时未触及的包块。同时联合血清CA125水平的改变,可以为提高术前诊断的准确率提供参考[4]。
卵巢子宫内膜异位症囊肿(ovarian endometriosiscyst,OEMC)的主要治疗方式仍然以手术治疗为主,部分患者在术前可以联合使用GNRH-a类药物进行规律治疗3个月,进而减轻术中输卵管、卵巢以及肠道或者大网膜粘连的程度,但85%以上的OEMC患者仍然需要手术进行囊肿的剥除(无生育要求的部位患者选择一侧附件切除)[5,6]。但由于OEMC患者卵巢巧克力囊肿壁血管较为丰富,细小动脉或者静脉分支较多,且与卵巢皮质内层的粘连较为致密,术中钝性分离容易导致患者一侧OEMC剥除后出血持续性的卵巢皮质内层的出血,其中1.6%的患者术后24小时内仍可发生卵巢剥离面止血不良引起的持续性腹腔内出血[7,8],需要再次腹腔镜探查。另一方面,卵巢的反复出血机化可导致患者始基卵泡或者窦状卵泡发育不良,卵巢的内分泌功能受损,导致下丘脑-垂体-卵巢轴的调节反馈异常[9]。
本次研究重在探讨探讨不同止血方式对于OMEC患者术后卵巢功能的影响,同时相比于类似文献[10,11],本次研究的创新性在于首次探讨了OMEC患者卵巢的血流动力学指标,进而为整体性地评估患者术后卵巢功能的恢复提供参考。 通过检测患者血清FSH以及E2可以反应患者的卵巢功能,并对于评估OMEC患者术后的下丘脑-垂体-卵巢轴的调节具有一定的评估价值。部分OMEC患者术后可发生闭经伴随血促性腺激素水平升高和雌激素水平降低,并伴有不同程度的一系列低雌激素症状如:潮热多汗、面部潮红、性欲低下等。血FSH持续在40IU/L以上,E2常低于100pmol/L,P低于2nmol[12]。
本次研究通过分析OMEC患者术后的血清FSH以及E2等性激素水平的变化,发现术后1个月、3个月、6个月电凝组、超声刀组的FSH、E2均一过性的增高,反应了OMEC患者体内卵巢内分泌功能的不足,导致垂体反射性的过度释放促黄体生成素或者粗卵泡刺激素,进而导致FSH的上升。而术后1个月、3个月、6个月电凝组、超声刀组的LH明显下降,考虑双极电凝组以及超声刀组OMEC患者术后卵巢皮层的损伤相对较为严重,黄体生成不良,导致黄体期LH的下降。AMH是由二硫键连接而成的糖蛋白二聚体,对于卵泡的生成具有一定的刺激作用,同时刺激卵巢促使小窦状卵泡转化为大的优势卵泡,对于卵泡的正常发育具有重要的维持作用。
本次研究发现,双极电凝组以及超声刀组患者术后AMH的下降更为明显,提示两组患者术后卵泡的发育障碍可能更为严重,患者不排卵或者多囊卵巢的发生率可不同程度的增加。 卵泡直径达O.2~0.4mm时,颗粒细胞间产生液体,堆积形成腔,在周期的5~7天,被选择的卵泡通过其他卵泡的闭锁而最后被筛选出来。窦状卵泡的正常发育以及排卵过程,对于维持正常的月经过程或者与受精卵的结合具有重要的生理意义。术后第六个月,电凝组以及超声刀组患者的窦状卵泡的评价个数为6.5,低于缝合止血组患者7.4的评价窦状卵泡个数,表明高能电凝或者超声止血的方式对于窦状卵泡的发育具有一定的影响,始基卵泡以及成熟的卵泡发育受到不同程度的抑制,患者月经前14天排卵不足,孕激素水平分泌不足,雌激素下降幅度不高,导致子宫内膜剥脱不完全,容易形成异常子宫出血或者功能性子宫出血。同时卵泡发育的不完善,将增加患者的稽留流产率或者早期流产的几率。PI、RI是评估患者卵巢术后血流动力学改变的重要指标,PI、RI的上升表明卵巢血流供应阻力增加,血流供应不足[13],卵巢新生血管形成不良或者术中高能电凝或者超声刀止血的方式,可以增加PI、RI指数,导致卵巢术后功能恢复的障碍。
Rocha A L等[14,15]学者也发现,OMEC患者术后3个月(超声刀止血),其血清FSH可上升20%,同时超声检查卵巢的血流动力学指标发现PI、RI可增加15%左右,提示了超声刀止血方式对于患者卵巢功能的存在一定的损伤。
此次研究表明:双极电凝止血、超声刀止血止血在OEMC剥除术中的应用对卵巢功能影响较大,应尽量多采用缝合法止血。但部分学者主张对于卵巢剥离面活动性出血较为严重的患者,可以在进行双极电凝止血的基础上,再次进行缝合止血,但要保证皮质与皮质层的对合完好,同时避免卵巢皮质层的过分卷曲,降低术后排卵障碍的发生。
[1] 李波, 洛若愚. 子宫内膜异位症合并不孕患者术后药物干预对生育能力影响[J]. 现代仪器与医疗, 2015, 22(4): 95-97.
[2] 郭亮生, 胡敏, 任琼珍, 等. 腹腔镜下卵巢子宫内膜异位囊肿剥除术中使用垂体后叶素注射技术对卵巢储备功能的影响[J]. 江苏医药, 2013, 24(16): 1965-1966.
[3] Nappi L, Angioni S, Sorrentino F, et al. Anti-Mullerian hormone trend evaluation after laparoscopic surgery of monolateral endometrioma using a new dual wavelengths laser system(DWLS)for hemostasis[J]. Gynecol Endocrinol, 2016, 32(1): 34-37.
[4] 刘晓敏, 姜兰, 黄运兰, 等. 腹腔镜巧克力囊肿剥除术对卵巢功能影响的研究进展[J]. 中国妇幼保健, 2012, 43(2): 310-311.
[5] 马瑞丽, 梁丽星. 腹腔镜下卵巢囊肿蒂扭转保留卵巢手术 32 例临床分析[J]. 中国妇产科临床杂志, 2013, 17(2): 173-174.
[6] Gambadauro P, Campo V, Campo S. How Predictable Is the Operative Time of Laparoscopic Surgery for Ovarian Endometrioma?[J]. Minim Invasive Surg, 2015, 20(05): 702-705.
[7] Jeon J H, Park S Y, Lee S R, et al. Serum Anti-Mullerian Hormone Levels before Surgery in Patients with Ovarian Endometriomas Compared to Other Benign Ovarian Cysts[J]. J Menopausal Med, 2015,21(3): 142-148.
[8] Nieweglowska D, Hajdyla-Banas I, Pitynski K, et al. Age-related trends in anti-Mullerian hormone serum level in women with unilateral and bilateral ovarian endometriomas prior to surgery[J]. Reprod Biol Endocrinol, 2015, 13(06): 128-129.
[9] 郭永梅, 黄云海, 魏新华, 等.3.0 T 动态增强磁共振对卵巢肿瘤的半定量及定量分析研究[J]. 磁共振成像, 2015, 6(10): 782- 786.
[10] 王丹丹, 杨清. 腹腔镜卵巢子宫内膜异位囊肿两种剥除方法对卵巢储备功能的影响[J]. 中国医科大学学报, 2013, 44(06): 561-563.
[11] 肖超, 肖雪, 鄂琪敏, 等. 腹腔镜下卵巢囊肿剥除术中电凝止血与缝合止血对卵巢储备功能影响的Meta分析[J]. 实用妇产科杂志,2015, 29(08): 618-622.
[12 袁华, 赵绍杰, 王家俊. 血清抗苗勒氏管激素评价腹腔镜下卵巢囊肿剥除术对卵巢储备功能影响的临床研究[J]. 中国妇幼保健,2014, 54(35): 5868-5870.
[13] Perlman S, Kjer J J. Ovarian damage due to cyst removal: a comparison of endometriomas and dermoid cysts[J]. Acta Obstet Gynecol Scand,2016, 95(3): 285-290.
[14] Rocha A L, Vieira E L, Maia L M, et al. Prospective Evaluation of a Panel of Plasma Cytokines and Chemokines as Potential Markers of Pelvic Endometriosis in Symptomatic Women[J]. Gynecol Obstet Invest, 2016, 23(05): 90-93.
[15] 吴迪. 腹腔镜与开腹卵巢囊肿剥除术临床应用对比观察[J]. 山东医药, 2012, 52(2): 82-83.
Comparison of the effects of three different methods of hemostasis on ovarian function recovery in OEMC stripping
Xi Yan-ni, Cao Li-feng
(Yulin Second Hospital, Yulin 719000, China)
Objective To investigate the effect of bipolar coagulation hemostasis, ultrasonic knife hemostasis and suture hemostasis on the ovarian function recovery in laparoscopic ovarian endometriosis cyst(OEMC). Methods For obstetrics and gynecology hospital in May 2013 ~ January 2015 using OEMC cystectomy treating 183 patients were retrospectively analyzed,grouped according to different methods of intraoperative hemostasis choice, which electrocoagulation group of 70 cases, ultrasound knife 59 cases of group, suture group, 54 patients were before surgery, 1, 3, 6 months ovarian function relevant indicators to measure, comparing three groups of ovarian function recovery differences. Results Preoperative coagulation group, harmonic scalpel and suture group patients of FSH, LH, E2, AMH measured values were not significantly different; after 1 month, 3 months, 6 months coagulation group, FSH harmonic scalpel group, significantly higher than the measured value E2 suture group patients, after 1 month, 3 months, 6 months, coagulation group, LH harmonic scalpel group, AMH measured values significantly lower than the suture group patients; no significant difference 6 months after coagulation group, PI harmonic scalpel group, RI measured values significantly higher than the suture group patients, 6 months after coagulation group, the number of antral follicles was significantly ultracision lower than the suture group patients. Conclusion Bipolar coagulation, ultrasonic scalpel hemostasis hemostasis OEMC cystectomy in ovarian function applications on larger, suture hemostasis should try to use more.
bipolar coagulation hemostasis; ultrasonic knife hemostasis; suture hemostasis; ovarian endometriosis cyst
R713
A
1673-016X(2016)04-0089-05
2016-04-03
席艳妮,E-mail: xxyynnxxyynn@163.com。
