小剂量孕激素治疗未破裂卵泡黄素化综合征的疗效研究
2016-10-17袁晓华张莉莉
胡 盈,袁晓华,张莉莉
(陕西省人民医院产科,西安 710068)
小剂量孕激素治疗未破裂卵泡黄素化综合征的疗效研究
胡 盈,袁晓华,张莉莉
(陕西省人民医院产科,西安 710068)
目的:研究小剂量孕激素治疗未破裂卵泡黄素化综合征的临床疗效。方法:选择2014年1月~2015年12月在我院进行诊治的未破裂卵泡黄素化综合征患者82例,随机分为观察组与对照组,每组各41例。观察组采用黄体酮和人绒毛膜促性腺激素治疗,对照组采用人绒毛膜促性腺激素治疗。B 超监测排卵,观察患者受孕情况,检测雌二醇、孕酮和促黄体生成素水平,用彩色多普勒超声诊断仪检测卵泡发育侧卵巢动脉血流阻力指数。结果:观察组的有效率为85.37%,明显高于对照组的63.41%;注射后30 h,观察组的孕酮水平明显升高,雌二醇和促黄体生成素无明显变化,对照组的雌二醇、孕酮和促黄体生成素均无明显变化;观察组的妊娠率为60.98%,排卵率为68.29%,均明显高于对照组;注射药物48h后,观察组的卵巢动脉血流阻力指数明显低于对照组。结论:小剂量孕激素能提高未破裂卵泡黄素化综合征患者的妊娠率和排卵率,降低卵巢动脉血流阻力指数,具有重要的临床应用价值。
未破裂卵泡黄素化综合征;黄体酮;人绒毛膜促性腺激素
未破裂卵泡黄素化综合征是指由于卵泡虽已成熟但未破裂,卵细胞未排出继续存在在卵巢中而发生原位黄素化,机体出现类似排卵周期的改变的排卵功能障碍性疾病,是造成女性不孕的重要原因之一[1]。该病病因较为复杂,目前其发病机制尚未明确,临床尚无确切有效的治疗方法,给临床不孕症的治疗带来了一定困难。随着分子生物学与生殖内分泌学的不断发展,卵巢内微环境局部自分泌和旁分泌调节因子对卵泡和卵细胞生长发育的直接调控作用受到广泛关注,孕酮对卵泡的发育调控作用也日益凸现出来[2]。已有大量研究证明孕酮对排卵的重要性[3-4]。本研究主要探讨了小剂量孕激素治疗未破裂卵泡黄素化综合征的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 82例未破裂卵泡黄素化综合征患者来自我院2014年1月~2015年12月,均符合《实用妇科内分泌学》中未破裂卵泡黄素化综合征的诊断标准[5]。根据就诊先后顺序编号,采用奇偶数法随机分为两组。观察组41例,年龄22~36岁,平均(26.13±4.28)岁;不孕年限3~6.5年,平均(3.52±1.28)年。对照组41例,年龄23~36岁,平均(25.48±5.12)岁;不孕年限2.5~6.5年,平均(3.26± 1.59)年。本研究获得我院伦理委员会的批准,所有患者均签署知情同意书。两组的基线资料具有可比性。
1.2 治疗方法 对照组在卵泡成熟日肌肉注射5000IU人绒毛膜促性腺激素。观察组在卵泡成熟日给予黄体酮和人绒毛膜促性腺激素,对卵泡发育过于缓慢的患者给予促性腺激素75mIU/d,当出现至少1个卵泡直径≥18 mm时,肌肉注射5 mg黄体酮和5000IU人绒毛膜促性腺激素。
1.3 观察指标 B超监测排卵,从月经来潮第10天开始对卵泡发育情况每天进行观察,直到下次月经来潮或卵泡出现破裂。分别在注射前和注射后30 h取两组患者的静脉血3 mL,采用化学发光法检测雌二醇、孕酮和促黄体生成素水平。分别在卵泡直径≥18 mm时和注射药物48h后用彩色多普勒超声诊断仪检测卵泡发育侧卵巢动脉血流阻力指数。
疗效判断标准[5]:①显效:治疗后3个月患者出现排卵或受孕成功;②有效:治疗后 3~6 个月患者出现排卵或受孕成功;③无效:治疗后6个月患者仍未出现排卵。
1.4 统计学分析 采用SPSS15.00软件,计量资料以 mean ±SD表示,组间对比用t检验,组内对比用方差分析,组间率的比较用χ2检验,以P<0.05表明差异有统计学意义。
2 结果
2.1 两组疗效比较 观察组的有效率为85.37%(35/41),明显高于对照组的63.41%(26/41)(P<0.05),见表1。
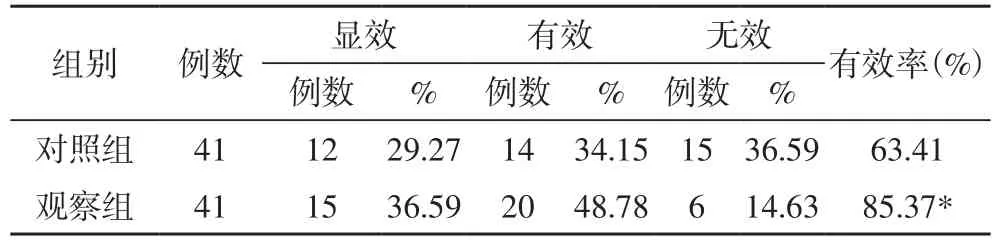
表1 两组疗效比较[例(%)]
2.2 两组注射前后雌二醇、孕酮和促黄体生成素水平比较 注射后30 h,观察组的孕酮水平明显升高(P<0.05),雌二醇和促黄体生成素无明显变化(P>0.05),对照组的雌二醇、孕酮和促黄体生成素均无明显变化(P>0.05),见表2。
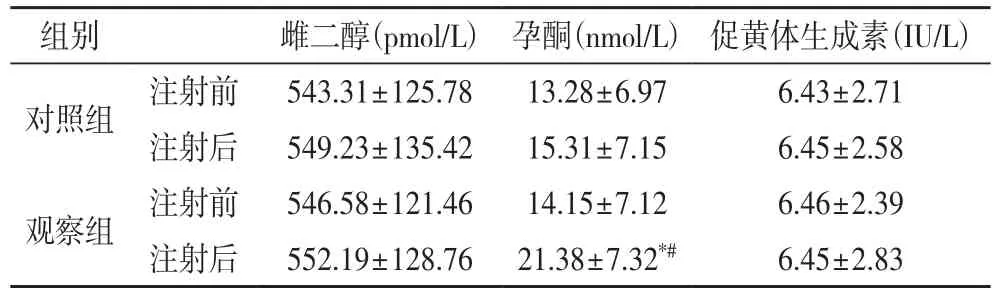
表2 两组注射前后雌二醇、孕酮和促黄体生成素水平比较
2.3 两组妊娠率和排卵率比较 观察组的妊娠率为60.98%,排卵率为68.29%,均明显高于对照组(P<0.05),见表3。

表3 两组妊娠率和排卵率比较[例(%)]
2.4 两组卵巢动脉血流阻力指数比较 注射药物48h后,观察组的卵巢动脉血流阻力指数明显低于对照组(P<0.05),见表4。

表4 两组卵巢动脉血流阻力指数比较
3 讨论
未破裂卵泡黄素化综合征多见于子宫内膜异位症、多囊卵巢综合征、高泌乳素血症和盆腔炎性疾病中[6]。其分型包括早熟型、持续增大型和卵泡滞留型。随着辅助生殖技术的开展及促排药物的大量使用,其发病率逐年升高。在月经周期规律正常的不孕女性中,未破裂卵泡黄素化综合征的发病率高达50%[7]。由于患者一般月经周期正常,宫颈黏液、基础体温和子宫内膜的改变与正常排卵周期相似, 且临床表现隐匿,无特殊规律可循,极易忽视而被误诊为“原因不明”不孕症,且其具有复发性,成为临床妇科病中的疑难病种[8]。其机制尚未明确,多认为与围排卵期孕激素分泌不足、促黄体生成激素峰推迟出现甚至不出现、卵巢局部的血流动力学改变等因素有关。研究发现孕酮对排卵具有重要作用,但相关研究较少见[9]。
本研究发现,观察组的有效率为85.37%(35/41),明显高于对照组的63.41%(26/41);观察组的妊娠率为60.98%,排卵率为68.29%,均明显高于对照组;提示使用小剂量孕酮对未破裂卵泡黄素化综合征具有较高的疗效,能明显提高妊娠率和排卵率。可能是由于外源性的小剂量孕激素可以使排卵前雌激素的正反馈作用明显增强,产生了促黄体生成素高峰,前列腺素的合成,促进排卵形成。卵泡破裂而排卵注射后30 h,观察组的孕酮水平明显升高,雌二醇和促黄体生成素无明显变化,对照组的雌二醇、孕酮和促黄体生成素均无明显变化;提示使用小剂量孕酮可升高黄体酮水平,而其水平的升高能增加纤溶酶原激活剂的活性,从而使卵泡壁自身的消化及纤维蛋白的溶解作用增强,促进卵泡的破裂与卵子的排出。注射药物48h后,观察组的卵巢动脉血流阻力指数明显低于对照组;提示小剂量孕酮可使卵巢动脉血流阻力指数明显降低,而卵巢动脉血流阻力指数与卵泡的黄素化和质量呈负相关。
孕酮对未破裂卵泡黄素化综合征的作用机制可能为:①孕酮在排卵过程中的作用:卵巢在促性腺激素的作用下,孕酮和受体特异性结合后诱导环氧化酶-2的产生,并进一步诱导前列腺素生成。而前列腺素与卵泡膜细胞上的前列腺素受体结合后,可释放胶原酶,激活间质金属蛋白酶和纤溶酶原活性,最红导致卵丘卵母细胞的释放。②孕酮对卵泡发育的影响:孕酮能抑制原始卵泡的启动和募集,但不能抑制促性腺激素引发的周期性募集,反而可以使外源性促性腺激素的敏感性增强。Pfeifer等[10]研究发现在排卵前合理应用雌二醇、孕酮或前列腺素可以使排卵率明显增加。Rodrigues等[11]研究发现连续12天给予青春期前的内洛尔牛孕激素,能诱导动情期和排卵的出现。综上所述,小剂量孕激素能提高未破裂卵泡黄素化综合征患者的妊娠率和排卵率,降低卵巢动脉血流阻力指数,具有重要的临床应用价值。
[1] Check J H, Vaniver J, Senft D, et al. The use of granulocyte colony stimulatingT factor to enhance oocyte release in women with the luteinized unruptured follicle syndrome [J]. Clin Exp Obstet Gynecol, 2016, 43(2): 178-180.
[2] 李阳阳, 郝莉娜, 常燕, 等. 地屈孕酮联合黄体酮对黄体功能不足所致不孕患者的妊娠情况的影响[J]. 湖南师范大学学报(医学版), 2015, 12(5): 109-112.
[3] 袁秀红, 罗晓梅, 薛娟, 等. 血清β-HCG及孕酮检测在先兆流产的临床应用研究[J]. 湖南师范大学学报(医学版), 2015, 12(4): 49-51.
[4] Gulinello M, Gong Q H, Smith S S. Progesterone withdrawal increases the alpha4 subunit of the GABA(A)receptor in male rats in association with anxiety and altered pharmacology - a comparison with female rats [J]. Neuropharmacology, 2014, 43(4): 701-714.
[5] 李诵弦, 于传鑫. 实用妇科内分泌学[M]. 上海: 上海医科大学出版社, 1997: 126-127.
[6] Cuervo-Arango J, Newcombe JR. Ultrasound characteristics of experimentally induced luteinized unruptured follicles(LUF)and naturally occurring hemorrhagic anovulatory follicles(HAF)in the mare [J]. Theriogenology, 2012, 77(3): 514-524.
[7] Micu MC, Micu R, Ostensen M. Luteinized unruptured follicle syndrome increased by inactive disease and selective cyclooxygenase 2 inhibitors in women with inflammatory arthropathies[J]. Arthritis Care Res(Hoboken), 2011, 63(9): 1334-1338.
[8] Cuervo-Arango J, Beg MA, Ginther OJ. Follicle and systemic hormone interrelationships during induction of luteinized unruptured follicles with a prostaglandin inhibitor in mares [J]. Theriogenology, 2011, 76(2): 361-373.
[9] Check JH. Mild increases in serum FSH in late follicular phase increases the risk of the luteinized unruptured follice: case report [J]. Clin Exp Obstet Gynecol, 2013, 40(3): 433-434.
[10] Pfeifer LF, Siqueira LG, Mapletoft RJ, et al. Effects of exogenous progesterone and cloprostenol on ovarian follicular development and first ovulation in prepubertal heifers [J]. Theriogenology, 2009, 72(8): 1054-1064.
[11] Rodrigues AD, Peres RF, Lemes AP, et al. Progesterone-based strategies to induce ovulation in prepubertal Nellore heifers [J]. Theriogenology, 2013, 79(1): 135-141.
Curative effect of small dose of progesterone on luteinized unruptured follicle syndrome
Hu Ying, Yuan Xiao-hua, Zhang Li-li
(Obstetrics Department, Shaanxi Provincial People’s Hospital, Xi’an 710068, China)
Objective To investigate the curative effect of small dose of progesterone on luteinized unruptured follicle syndrome. Methods Selected 82 cases of patients with luteinized unruptured follicle syndrome who were treated in our hospital from January 2014 to December 2015, divided into two groups randomly, 41 cases in observation group, 41 cases in control group. The observation group was treated with progesterone and human chorionic gonadotropin, control group was treated with human chorionic gonadotropin. The conception and ovulation were observed, the level of estradiol, progesterone and luteinizing hormone were detected, using color doppler ultrasonic diagnostic instrument to detect the ovary blood flow resistance index. Results The effective rate of observation group was 85.37%, significantly higher than the control group 63.41%; 30 h after injection, the progesterone level of observation group was obviously increased, estradiol and luteinizing hormone had no significant change, the estradiol, progesterone and luteinizing hormone of control group had no significant change; the pregnancy rate of observation group was 60.98%, the ovulation rate was 68.29%, significantly higher than the control group; the ovary blood flow resistance index of observation group was significantly lower than the control group. Conclusion Small dose of progesterone can improve ovulation rate and pregnancy rate in patients with luteinized unruptured follicle syndrome, and reduce the ovary blood flow resistance index, has high clinical value.
luteinized unruptured follicle syndrome; progesterone; human chorionic gonadotropin
R714.21
A
1673-016X(2016)04-0008-03
2016-06-05
陕西省科技计划项目(NO.2014K11-03-09-05)
胡盈,E-mail:huying_5573@sina.com
