抗NMDA受体脑炎12例临床脑电图分析及文献回顾
2016-09-20贾珊珊刘小红赵斯钰
贾珊珊,刘小红,汪 东,赵斯钰
(1.西安交通大学第一附属医院,陕西 西安 710061;2西安市儿童医院,陕西 西安 710003)
抗NMDA受体脑炎12例临床脑电图分析及文献回顾
贾珊珊1,2,刘小红1,汪东2,赵斯钰2
(1.西安交通大学第一附属医院,陕西 西安 710061;2西安市儿童医院,陕西 西安 710003)
目的探讨抗N-甲基-D-天冬氨酸(NMDA)受体脑炎临床、脑电图特征。方法回顾性分析12例西安市儿童医院收治的抗NMDA受体脑炎患者临床特点、脑电图特征并回顾文献资料。结果本研究12例患者中,①起病方式:精神行为异常8例,步态异常1例,惊厥3例;②临床表现:精神行为异常和性格改变12例,意识障碍9例,惊厥5例,不自主运动和肌张力障碍5例;③脑电图:脑电图正常3例,发作间期脑电图异常9例,9例均有背景活动减慢,其中弥漫性或局限于前后头部的δ波4例,多灶性放电4例,无一例见到δ刷;④预后:大多数患儿预后良好,有2例患儿存在语言减少、注意力不集中等轻微症状。结论抗NMDA受体脑炎在儿童不是一种少见疾病,临床表现多样,但肿瘤少见,脑电图表现多为非特异性慢波,少数可有多灶性放电或正常,早期诊断和积极免疫治疗可获得较好的预后。
抗NMDA受体脑炎;临床表现;脑电图;预后
[Abstract]Objective To explore the clinical and electroencephalogram(EEG) features of anti-N-methyl-D-aspartate (anti-NMDA) receptor encephalitis. Methods The clinical features and EEG features of 12 children with anti-NMDA encephalitis were studied through a retrospective analysis and literature review was conducted. Results In the 12 cases of this study, there were 8 cases of psychiatric symptoms, 1 case of gait disorder, and 3 cases of convulsion. There were 12 cases of psychiatric symptoms and character change, 9 cases of disturbance of consciousness, 5 cases of convulsion and 5 cases of involuntary movement and dystonia in clinical manifestation. Seen from EEG, there were 3 cases of normal EEG, 9 cases of interictal abnormal EEG, and 9 cases of slowed background activities, among which there were 4 cases of diffuse or confined delta wave in the frontal lobe and occipital lobe, 4 cases of multifocal discharge, and none of them had extreme delta brush in EEG.Most patients had good prognosis and 2 cases had mild sequela including reticence and inattention. Conclusion Anti-NMDA receptor encephalitis in children is not common, with a variety of clinical manifestations and absence of tumor. Most of the cases present with nonspecific slow wave in EEG, and a few may have multifocal discharge or present normal. Early diagnosis and effective immunological treatment are the keys to a better prognosis of the disease.
[Key words]anti-N-methyl-D-aspartate (anti-NMDA) receptor encephalitis; clinical manifestation; electroencephalogram(EEG) ; prognosis
抗N-甲基-D-天冬氨酸受体(anti-N-methyl-D-aspartate receptor,抗NMDA受体)脑炎是一种与抗NMDA受体抗体相关的自身免疫性疾病,是一种边缘叶脑炎,其发病机制尚不清楚。该病在2007年由Dalmau等首先报道,随后发现该病是由肿瘤、病毒、免疫等因素引起的,是常发生于海马回、扣带回与额叶眶面等边缘系统的炎症。该病可见于任何年龄,但以儿童更为常见。临床表现为精神异常、痫性发作、意识障碍、中枢性通气不足、运动障碍以及自主神经功能紊乱。我国于2010年首次报道了1例病例,目前在国内的报道病例尚不多。本研究对西安市儿童医院于2013年1月至2014年12月收治的12例抗NMDA受体脑炎的患儿进行回顾性分析如下。
1资料与方法
1.1一般资料
于2013年1月至2014年12月在西安市儿童医院神经内科住院,并根据临床表现和检查结果确诊的12例抗NMDA受体脑炎患儿。
1.2方法
目前国际国内对于抗NMDA受体脑炎尚无统一诊断标准,本研究依据12例患儿病史、临床表现、血及脑脊液免疫学检查、脑电图、头颅影像学等检查结果,按以下两点作为诊断标准:①临床表现以精神行为异常伴运动障碍、意识障碍或癫痫发作为突出表现;②脑脊液抗NMDA受体抗体阳性伴或不伴血清抗NMDA受体抗体阳性。排除标准:排除其他病毒性、自身免疫相关性、代谢性、中毒性和其他类型的副肿瘤性边缘叶脑炎。所有患儿脑电图均采用日本光电19通道视频脑电图监测系统,按国际标准10~20系统安放电极,以双侧耳电极为参考电极,监测持续2小时以上的视频脑电图(VEEG),均监测到清醒期及至少1个完整睡眠周期。异常脑电图主要分析内容为背景活动异常、与发作性事件有关的脑电活动及发作间期的异常脑电活动。
2结果
2.1临床特征
12例确诊病例中,男6例,女6例。就诊时年龄3岁到11岁4月,平均年龄7.27±3.09岁。就诊时病程最短3天,最长25天,中位数7.67天。所有患儿既往健康,家长否认患儿的围生期及发育史异常。12例患儿中8例以精神行为异常起病,1例表现为步态异常,3例表现为惊厥。12例均有精神行为异常和性格改变;9例均有不同程度意识障碍,其中2例有昏迷史,5例病程中有惊厥发作,5例存在不自主运动和肌张力障碍,无一例出现中枢性低通气。脑脊液常规、生化检查10例正常,2例出现脑脊液白细胞数轻微升高(20~80×106/L),均以单核细胞升高为主。血清免疫学指标[包括抗核抗体(ANA)、抗DNA抗体等]和甲状腺自身抗体均阴性。胸腹部计算机断层扫描(CT)和超声检查均未发现肿瘤。脑脊液抗NMDA受体抗体12例均为阳性,其中8例血抗NMDA受体抗体阳性。12例均行头颅影像学检查,其中7例无异常,3例提示脑沟增宽,1例存在松果体囊肿。
2.2脑电图结果
12例患儿均于住院期间(病程急性进展期)行VEEG监测,监测期间均未见癫痫发作。发作间期脑电图情况:12例患儿中有9例出现脑电图异常,其中9例均有背景活动减慢,5例为清醒安静状态下双侧枕区4~6Hz低-中波幅θ活动,节律较差;3例为醒睡各期弥漫性1.5~3Hz低-中波幅δ波,以额及前颞区著或δ波局限于额、前颞及枕区短-长程发放;1例表现为醒睡各期持续弥漫性1.5~2.5Hz中-高波幅δ波夹杂大量多灶性放电,以额及前颞区为著(即高度失律);9例中还有3例可见多灶性放电,放电部位存在于额、前颞、顶、枕及后颞区,以额及前颞区较著;无一例见到δ刷(图1)。图2为1例抗NMDA受体脑炎患儿脑电图表现。

图1成人抗NMDA受体脑炎典型脑电图表现:异常δ刷
Fig.1Classic EEG pattern in adults with anti-NMDA receptor encephalitis: abnormal delta brush
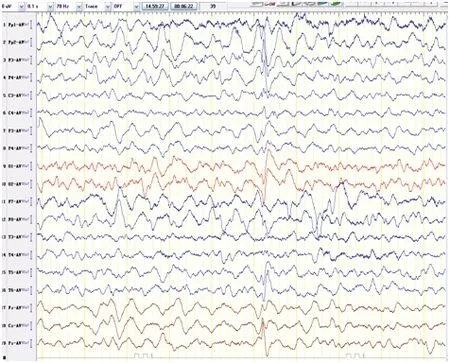
图21例抗NMDA受体脑炎患儿脑电图表现:弥漫性慢波夹杂
多灶性放电
Fig.2EEG results of one patient with anti-NMDA receptor encephalitis: diffuse slow waves with multifocal discharge
2.3病情恢复情况
12例患儿中1例确诊后共住院治疗13天后签字出院(预后不详),其余11例住院患儿均应用静脉注射免疫球蛋白、甲基强的松龙冲击并口服强的松免疫治疗、及其他对症支持治疗。经上述治疗,10例患儿的病情明显好转,表现为意识状态明显改善、精神症状基本消失、运动障碍消除、抽搐发作停止、睡眠质量提高等,但其中1例患儿症状恢复较慢,出院时精神好转,与家人有眼神交流,未再抽搐,但仍神志模糊,不能发音、说话,大小便前患儿有频繁眨眼、肢体活动增多表现,便后可缓解,自主咀嚼及吞咽意识差,醒时口齿闭合紧,仍需鼻饲喂养,肌张力稍减低。12例抗NMDA受体脑炎患儿住院时间14~52天,中位数20.00天。12例患儿除1例签字出院患儿未能联系到以外,其余11例患儿出院随访至今未发现肿瘤,未再抽搐,肢体活动大致正常,精神症状基本消失,仅2例患儿家长描述存在语言减少、注意力不集中等轻微症状。
3讨论
3.1抗NMDA受体脑炎临床表现
抗NMDA受体脑炎是一种新型的免疫性脑炎,该病于2007年由Dalmau首次报道,是以病人的脑脊液及血清中抗NMDA受体抗体阳性为特征的新型脑炎。既往认为该病常常主要发生在伴有卵巢畸胎瘤的年轻女性患者[1],但随着对该病的逐渐认识,发现该疾病不仅可发生于青年女性,在其他年龄、性别及无肿瘤者、成年男性和儿童、青少年均可发病[2]。
抗NMDA受体脑炎的临床表现多样而无特异性,各学者根据患者不同时期的临床表现不同大致分为4期,包括:①病毒感染前驱期:包括嗜睡、头痛、上呼吸道症状,恶心、腹泻、肌痛、发热,这些症状发生时间平均为5天(不超过2周);②神经精神症状期:精神病症状为主,包括妄想、感知障碍和思维行为混乱、焦虑、恐惧以及偏执、人格改变和怪异行为等,儿童常常表现为躁狂、易怒、行为异常、睡眠障碍及多动等,常常出现癫痫发作,此阶段一般持续1~3周;③神经系统并发症期:以运动障碍、自主神经功能异常、中枢性通气不足、癫痫发作为主,持续数周至数月;④后遗症期:表现为执行能力缺损,睡眠障碍等,可能持续数月至数年[3]。不同年龄患者的临床表现可能不尽相同,有文献报道患者在发病1月内不同年龄的抗NMDA受体脑炎存在不同的临床症状,其中小于12岁患者以癫痫发作或运动障碍为主要表现,而在12~17岁患者以运动障碍为主要表现,其次为癫痫发作。但不管任何年龄,所有患者在第一个1月之内均可发展为相似的临床症状。而运动障碍更多见于儿童,记忆障碍或中枢性换气不足常多见于成人[4]。本研究12例患儿年龄均小于12岁,起病以精神症状、癫痫发作、运动障碍为主要表现,未观察到中枢性通气不足及明确的自主神经功能异常,与文献报道大致相符,且后遗症状少而轻微,可能提示儿童及时治疗预后相对较好。
3.2抗NMDA受体脑炎辅助检查表现
脑脊液抗NMDA受体抗体检查对该病具有确诊意义,阳性率为100%,而血液中抗NMDA受体抗体阳性率约为85%。脑脊液抗NMDA受体抗体滴度较血清抗体滴度更能显示疾病严重程度,具体表现为临床症状持续不缓解时血清抗体可为阴性,而脑脊液抗体滴度则持续增加;临床症状缓解时脑脊液抗体滴度下降幅度较血清中大[5]。疾病复发检测时,脑脊液抗体滴度的检测较血清抗体滴度检测的临床意义也更大。但是在患者长期随访中,即使完全痊愈的患者,其血清或脑脊液中仍可以检测到抗NMDA受体抗体[6],有报道指出这一时间可长达15年[7]。有研究显示患者脑脊液中的抗体滴度明显高于血清;伴有肿瘤患者的脑脊液的抗体滴度明显高于不伴肿瘤患者及对照组的脑脊液抗体滴度;随着临床症状好转,血清的抗体滴度下降,而临床症状无好转或加重患者的血清抗体滴度无变化或上升[8]。本研究观察到的12例患儿在住院期间均检测到脑脊液抗NMDA受体抗体阳性,其中8例血清抗NMDA受体抗体阳性,在后期的随访中将继续监测这些患儿的血清抗NMDA受体抗体,如出现抗体滴度明显升高,则积极进行CT及肿瘤标志物检查等进一步排查肿瘤。
脑部影像学检查对于抗NMDA受体脑炎而言不具有特异性,部分患者可完全正常,但有约50%的患者T2WI和FLAIR像高信号,主要出现在颞叶中部、额叶岛回及海马,少数见于胼胝体、小脑、脑干等部位,脊髓罕见[9]。部分患者可出现大脑皮质、脑膜表面或基底节轻度或暂时性强化。本研究12例患者中7例无异常,3例提示脑沟增宽,1例存在松果体囊肿,均无特异性表现。
有报道指出大于90%患者存在脑电图异常,以非特异性慢波为主,可伴有紊乱癫痫波,有时可完全正常。动态脑电图显示脑电活动随着临床症状不同而变化。例如精神病期,波幅介于δ-θ波范围内的连续慢波占优势;无反应期时弥散δ波多见;肌张力增高时以δ和θ波为主。抗癫痫药物不能改善这些脑电活动异常[10]。2012年的Neurology杂志上刊登了宾夕法尼亚大学医学中对于抗NMDA受体脑炎患者脑电图的研究结果,他们分析了2005年1月至2011年2月确诊的23例抗NMDA受体脑炎患者持续脑电图监测结果,结果发现(30.4%)患者脑电图有特异性表现,称之为“异常δ刷”。异常δ刷波形的出现与住院时间和持续脑电图监测时间有相关性,出院时的调整Rankin量表评分提示出现异常δ刷的患者,院外独立生活能力差,评分更高。因此作者认为该特异性脑电图变化是与疾病严重程度相关的,是其特征性表现[10]。而本研究12例患儿脑电图表现以非特异性慢波为主,并未监测到典型的δ刷,可能提示儿童患儿出现δ刷的比例较低,也可能与VEEG监测时间较短及病例数较少有关。
3.3抗NMDA受体脑炎治疗
对于抗NMDA受体脑炎的治疗,尚无标准治疗方案,目前以免疫治疗为主。一线用药为糖皮质激素(glucocorticoid hormone,GCH)、静脉注射免疫球蛋白(intravenous immunoglobulin,IVIG)、血浆置换(plasma exchange,PE),可以单独应用,也可联合应用,但研究发现联合用药优于单药治疗。部分患者在一线治疗后血清及脑脊液中仍有高滴度的抗体存在,可以再次使用激素、免疫球蛋白或血浆置换治疗;若血清抗体滴度下降或阴性,但脑脊液抗体仍为高滴度,则需换用血脑屏障通透性强的药物。儿童推荐应用GCH联合IVIG作为一线免疫治疗[11]。一线药物治疗效果差的病人以及未发现潜在肿瘤的患者建议单用二线药物或者一、二线药物联合应用,如利妥昔单抗,环磷酰胺,硫唑嘌呤等。二线药物临床选择上无统一标准,目前以各免疫抑制剂适应症为主要指导。对于成人患者可采用两种药物联用,即利妥昔单抗和环磷酰胺;对于中年女性患者可采用硫唑嘌呤加环磷酰胺治疗;儿童患者优先选用利妥昔单抗,而且主要是单药应用,只有当利妥昔单抗无效时才会考虑选用其他免疫抑制剂或两者联合应用。据报道利妥昔单抗最小应用于20个月的患儿[11-12]。对于伴发肿瘤的患者,如能发现并早期进行肿瘤治疗,可完全恢复或存有轻度的后遗症,出现严重后遗症及死亡率的比例小,而肿瘤切除术进行的较晚或未行肿瘤切除术的患者死亡率及后遗症明显高于早期肿瘤治疗者,提示早期寻找肿瘤并进行肿瘤切除的必要性[13]。因此一旦发现肿瘤应及时摘除,不但可以加速病情恢复而且还可以最大限度地减少病情复发的风险[4]。本研究12例患儿均使用GCH联合IVIG治疗,均取得较好疗效,故未进一步使用二线药物。且本研究中所有病例至今并未发现肿瘤,可能提示儿童抗NMDA受体脑炎患者伴发肿瘤的概率低。
3.4抗NMDA受体脑炎预后
抗NMDA受体脑炎恢复时间差异大,约8~50周,且呈多阶段恢复过程,恢复顺序与疾病发展顺序相反[14]。由于该病是自身免疫相关的,呈可逆性病程,免疫治疗效果尚可,甚至在未进行肿瘤切除术前即有自行缓解表现,因此相对于其他类型副肿瘤性疾病预后较好,大约75%的患者抗NMDA受体脑炎恢复后或有轻度后遗症,其余病情仍严重或者死亡,特别是未经治疗、出现中枢神经系统功能进行性加重的患者。死亡率总体说来小于10%,死亡原因主要是在中枢性低通气或者自主神经紊乱入住重症监护室期间出现的呼吸、心脏、肾脏和感染问题。常见的后遗症包括:持续性记忆力减退,意识障碍、语言表达能力下降等额颞叶症状[15]。本研究12例患儿除1例签字出院未能联系到以外,其余11例预后均较好,仅有2例患儿家长描述存在语言减少、注意力不集中等轻微症状,与文献报道相比预后更好,可能提示儿童预后较成人好。
3.5总结
通过文献报道及我们的观察发现,抗NMDA受体脑炎病例其实并不少见,但国内相关的病例报道并不算多,尤其在基层医院,尚鲜有报道。所以我们需要在临床中提高警惕,对于可疑的边缘叶脑炎患者应及时进行血、脑脊液抗NMDA受体抗体检查及脑电图检查,同时进行全身肿瘤的排查,尽早诊断并尽早开展免疫治疗,对于伴发肿瘤的患者应尽早切除肿瘤以获得相对好的预后。在治疗后应长期定期随诊监测肿瘤的发生以及预防病情复发。同时对确诊病例多加观察与总结,从而进一步提高对该病的认识。
[1]王华.儿童抗N-甲基-D-天门冬氨酸受体脑炎的诊断与鉴别诊断[J].中国当代儿科杂志,2014,16(6):578-583.
[2]王佳伟.抗N-甲基-D-天冬氨酸受体脑炎研究现状[J].中国现代神经疾病杂志,2014,14(8):658-659.
[3]Kayser M S,Dalmau J.Anti-NMDA receptor encephalitis in psychiatry[J]. Curr Psychiatry Rev,2011,7(3):189-193.
[4]Titulaer M J, Mccracken L, Gabilondo I,etal. Treatment and prognostic factors for long-term outcome in patients with anti-NMDA receptor encephalitis: an observational cohort study[J]. Lancet Neurol,2013,12(2):157-165.
[5]Dalmau J,Gleichman A J,Hughes E G,etal.Anti-NMDA-receptor encephalitis: case series and analysis of the effects of antibodies[J].Lancet Neurol,2008,7(12):1091-1098.
[6]Hansen H C,Klingbeil C,Dalmau J,etal.Persistent intrathecal antibody synthesis 15 years after recovering from anti-N-methyl-D-aspartate receptor encephalitis[J].JAMA Neurol,2013,70(1):117-119.
[7]Miya K,Takahashi Y,Mori H.Anti-NMDAR autoimmune encephalitis[J].Brain Dev,2014,36(8):645-652.
[8]Gresa-Arribas N, Titulaer M J, Torrents A,etal. Antibody titres at diagnosis and during follow-up of anti-NMDA receptor encephalitis: a retrospective study[J]. Lancet Neurol,2014,13(2):167-177.
[9]Huang X,Fan C,Wu J,etal.Clinical analysis on anti-N-methyl-D-aspartate receptor encephalitis cases: Chinese experience[J].Int J Clin Exp Med,2015,8(10):18927-18935.
[10]Schmitt S E,Pargeon K,Frechette E S,etal.Extreme delta brush: a unique EEG pattern in adults with anti-NMDA receptor encephalitis[J]. Neurology,2012,79(11):1094-1100.
[11]Mckeon A.The importance of early and sustained treatment of a common autoimmune encephalitis[J].Lancet Neurol,2013,12(2):123-125.
[12]Wong-Kisiel L C,Ji T,Renaud D L,etal.Response to immunotherapy in a 20-month-old boy with anti-NMDA receptor encephalitis[J]. Neurology,2010,74(19):1550-1551.
[13]钟建民.儿童抗N-甲基-D-天门冬氨酸受体脑炎的治疗[J]. 中国当代儿科杂志,2014,16(6):584-588.
[14]Leypoldt F,Armangue T,Dalmau J.Autoimmune encephalopathies[J].Ann N Y Acad Sci,2015,1338:94-114.
[15]Finke C,Kopp U A,Prüss H,etal.Cognitive deficits following anti-NMDA receptor encephalitis[J].J Neurol Neurosurg Psychiatry,2012,83(2):195-198.
[专业责任编辑:周戬平]
Analysis and literature review of clinical and EEG characteristics of anti-N-methyl-D-aspartate receptor encephalitis in 12 cases
JIA Shan-shan1,2, LIU Xiao-hong1, WANG Dong2, ZHAO Si-yu2
(1.First Affiliated Hospital of Xi’an Jiaotong University, Shaanxi Xi’an 710061, China;2. Xi’an Children’s Hospital, Shaanxi Xi’an 710003, China)
2016-03-28
贾珊珊(1983-),女,主治医师,主要从事小儿神经内科疾病的诊疗工作。
刘小红,主任医师/教授。
10.3969/j.issn.1673-5293.2016.08.018
R512.3;R725;R741.044
A
1673-5293(2016)08-0959-03
