透视下经皮胃造瘘术在ICU患者中的应用
2016-09-05陈剑锋温艳芳许小林陈益璠郴州市第一人民医院ICU二区湖南423000
陈剑锋,温艳芳,许小林,陈益璠(郴州市第一人民医院ICU二区,湖南423000)
透视下经皮胃造瘘术在ICU患者中的应用
陈剑锋,温艳芳,许小林,陈益璠
(郴州市第一人民医院ICU二区,湖南423000)
目的探讨X射线透视下经皮胃造瘘术在ICU危重患者中的应用。方法选取该院ICU 2010年1月至2015年1月收治的需行胃造瘘术的危重患者66例,将其分为观察组(32例)和对照组(34例)。观察组患者在介入室局部麻醉下予以X射线透视下经皮胃造瘘术,对照组在设备齐全的外科手术室行全身麻醉及气管插管、呼吸机辅助呼吸条件下进行传统外科胃造瘘术,比较分析2种方法的麻醉方式、手术时长、术后喂养开始时间、术后营养指标改变、造瘘管留置时间及相关并发症等情况。结果所有患者均成功手术,无一例死亡。观察组患者平均手术操作时间[(28.79± 6.70)min]明显短于对照组[(64.21±9.19)min],术后开始喂养时间[(25.20±1.60)h]明显早于对照组[(32.79±4.80)h],差异均有统计学意义(P<0.01)。而两组术中及术后并发症、术后营养指标改变及造瘘管长期置管时间比较,差异均无统计学意义(P>0.05)。结论ICU危重症患者采取X射线透视下经皮胃造瘘术麻醉简单、手术时间短、手术损伤较小,术后喂养开始时间早,而远期疗效与并发症与外科胃造瘘术相仿,值得在ICU重症患者中推广应用。
X线透视检查;胃造口术;肠道营养;麻醉;导管,留置;重症监护病房
ICU重症患者表现为昏迷、吞咽困难或气管插管时较长时间内无法进食,而该类患者胃肠道功能往往正常,为了给该类患者提供营养支持及维持其正常的肠道黏膜屏障功能,防止肠道内正常菌群移位到腹腔导致肠源性感染,既往ICU医生往往给患者进行经鼻胃肠喂养管、传统外科胃造瘘术。但较长时间放置鼻饲管易引起口腔黏膜溃烂、食道溃疡、误吸性肺损伤等。而外科胃造瘘对于长期营养不佳、身体虚弱的危重症患者打击较大,患者难以承受手术,风险相对较高。而透视下经皮胃造瘘术作为一种新型手术方式,无须全身麻醉插管及外科开腹造瘘,其具有创伤小、操作简单、安全性高、术后喂养开始时间早等优势,在临床上得到广泛应用。本研究通过对比分析X射线透视下经皮胃造瘘及传统外科手术胃造瘘2种方式,探讨ICU危重症患者临床应用透视下经皮胃造瘘的优势。
1 资料与方法
1.1资料
1.1.1一般资料选取 2010年1月至2015年1月本院ICU收治的需行胃造瘘的危重症患者66例,将其分为观察组(32例)和对照组(34例)。其中,观察组男17例,女15例;年龄18~71岁,平均(52.5±3.1)岁;急性生理与慢性健康评分表(APACHE-Ⅱ)评分(21.3±6.3)分;脑梗死患者7例,脑出血患者12例,脑外伤患者10例,重症胰腺炎患者3例;术前合并昏迷16例,营养不良6例,吸入性肺炎5例。对照组中男18例,女16例;年龄21~76岁,平均(50.4±5.8)岁;APACHE-Ⅱ评分(19.6±4.2)分;脑梗死9例,脑出血15例,脑创伤8例,重症胰腺炎2例;术前合并昏迷13例,营养不良5例,吸入性肺炎3例。两组患者性别、年龄、APACHE-Ⅱ评分等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.1.2纳入及排除标准纳入标准:需长期肠内营养支持具有胃造瘘指征的危重症患者,家属签署知情同意书。排除标准:明显凝血功能异常,胃出血、穿孔、幽门梗阻,大量腹腔积液,腹腔肿瘤,腹腔感染,既往行胃大部切除术,儿童患者。
1.2方法
1.2.1术前准备所有患者术前均需禁饮食12 h以上,完善血常规、凝血功能、生化检查、胸部X射线片、心电图等检查,并行上腹部CT了解胃与相邻器官的毗邻解剖情况,术前常规吸氧、心电监护。经皮胃造瘘组合套件由美国COOK中国医疗贸易有限公司生产。
1.2.2手术方法(1)观察组:采用透视下经皮胃造瘘术[1-2]。患者平躺于透视床上,口腔咽喉利多卡因浸润麻醉满意后,将5F Cobra导管在导丝的引导下缓慢送至患者的胃腔中。注入适量空气扩张胃腔,使胃壁与腹壁二者紧贴。在左侧肋缘下腹直肌外缘定位,结合胃部正侧位X射线透视确定穿刺点并在对应皮肤上标记[3]。穿刺部位消毒,利多卡因局部浸润麻醉后用胃壁固定器穿刺胃壁,引入滑线,收回把持线超出部,引出滑线另一端并打结固定在胃壁上[4]。同法相隔2 cm处固定胃壁。在两固定点之间切开皮肤约5 mm,向上提拉双侧固定线,提起固定的胃前壁与腹壁,用带持撑套PS针穿刺胃壁,拔除PS针而留下T型持撑套,造影再次确定在胃腔内且胃壁紧贴腹壁,插入胃造瘘专用导管,注入2.5 mL生理盐水扩张气囊。然后撕除持撑套、牵拉导管使气囊紧贴胃壁,将导管压入固定板加以固定。最后消毒、纱布覆盖伤口并固定。注意观察患者术后有无呕吐、发热、腹痛等情况。术后24 h给予流质,逐步增加喂养量。注意进食时采取半坐卧位,可有效减少反流及吸入性肺炎的发生[5]。注食后必须进行胃造瘘管冲洗以免管路阻塞。胃造瘘口需每天消毒、换药,严防导管脱落。(2)对照组:实施传统外科胃造瘘术。患者在手术室行全身麻醉插管后,取左上腹切口逐层入腹,荷包式胃造口术,置入胃造瘘管并固定逐层缝合切口。术后常规处理及管饲同观察组。
1.2.3观察指标详细记录两组患者麻醉方法、手术操作时间、术后喂养开始时间、手术前后患者清蛋白变化、手术相关并发症、造瘘管留置时间等情况。
1.3统计学处理应用SPSS18.0统计软件进行数据分析,计量资料以±s表示,采用t检验;计数资料以率或构成比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1两组患者手术相关情况比较两组患者均成功完成胃造瘘手术,无一例患者术中或术后死亡。观察组患者平均手术操作时间[(28.79±6.70)min]明显短于对照组[(64.21±9.19)min],差异有统计学意义(P<0.01);观察组患者术后开始喂养时间[(25.20±1.60)h]明显早于对照组[(32.79±4.80)h],差异有统计学意义(P<0.01)。而两组长期造瘘管置管时间及手术前后患者血清清蛋白水平变化比较,差异无统计学意义(P>0.05)。见表1。
表1 两组患者手术相关情况比较±s)
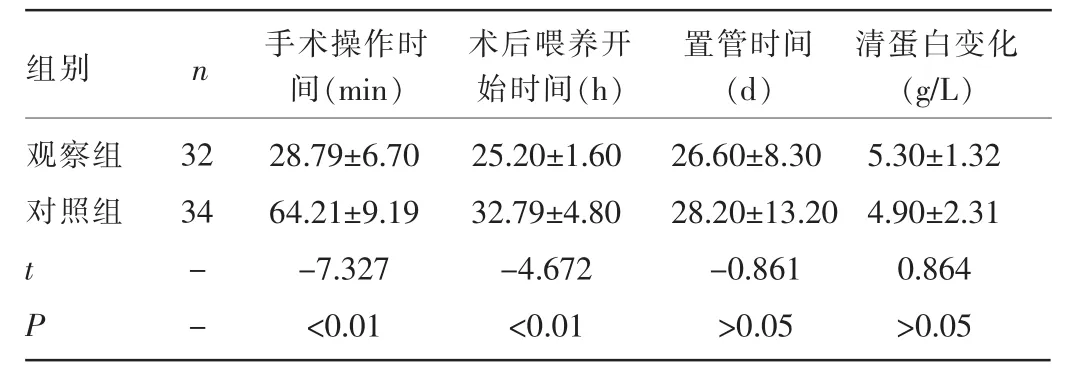
表1 两组患者手术相关情况比较±s)
注:-表示无此项。
组别n 手术操作时间(min)术后喂养开始时间(h)置管时间(d)清蛋白变化(g/L)观察组对照组32 34 tP --28.79±6.70 64.21±9.19 -7.327 <0.01 25.20±1.60 32.79±4.80 -4.672 <0.01 26.60±8.30 28.20±13.20 -0.861 >0.05 5.30±1.32 4.90±2.31 0.864 >0.05
2.2两组患者术中及术后相关并发症发生情况比较观察组4例患者出现相关并发症(12.5%,4/32),其中造瘘管周围感染2例,肺部感染1例,内固定器植入综合征1例。对照组共6例患者出现并发症(17.6%,6/34),其中造瘘管周围感染2例,术中大出血1例,瘘管脱落1例,切口感染2例。两组并发症发生率比较,差异无统计学意义(P>0.05)。见表2。
3 讨 论
ICU危重症患者由于炎性反应、代谢应激及卧床制动,导致分解代谢增加致其营养状况迅速下降并很快存在营养不良,或使已存在的营养不良进一步加重,这是ICU危重症患者较普遍存在的临床现象。对于重症患者的营养支持来说,经肠内途径供给营养是首先考虑的营养支持方式。肠内营养比肠外营养更符合摄食生理,且可以维持肠动力与肠道屏障功能,维持免疫,有利于脏器功能恢复和维护[6-7]。以往肠内营养支持一般使用的经鼻喂养管容易引起患者不适,且可以造成患者的鼻咽喉、食管黏膜损伤、溃疡及出血、反流性食管炎,甚至引起误吸致吸入性肺损伤[8],不适合需要长期肠内营养支持的ICU危重症患者。传统外科胃造瘘术避开了食道喂养途径,因此,消除了胃管对鼻咽喉和食管的刺激,减少了胃食管反流,因而大大降低了ICU危重症患者吸入性肺损伤的风险,在ICU需长期胃肠营养支持的患者中得到了广泛的推广应用。但长期营养不良、体质虚弱的危重症患者难以耐受传统外科手术造瘘,手术相关的并发症及病死率均较高。随之发展的局部麻醉内镜下经皮胃造瘘术,无须外科全身麻醉开腹,在ICU中取得了较好的临床疗效。该项技术可在局部麻醉下进行,具有操作简单、并发症少的优点,随着内镜技术的提高和普及,得到了广泛的应用[9]。但该项技术对操作者的胃镜水平有较高要求,一定程度上限制了其在ICU中的应用,而且对于体质虚弱、心功能不全不能耐受胃镜检查的危重症患者及食道狭窄胃镜难以通过的晚期食管癌患者均不能顺利进行。X射线透视下经皮胃造瘘术由于Cobra导管较胃镜明显纤细,且操作相对简单使患者感觉更舒适、刺激更小,适用于各种原因造成的吞咽、进食困难但消化道功能尚存的危重症患者。
Wollman等[10]研究发现,静脉血流描记技术(PRG)成功率为99.2%,术后30 d病死率0.3%,主要和次要并发症发生率分别为5.9%和7.8%。曹军等[2]的研究纳入21例患者行经皮造瘘术,手术成功率100%,均未发生严重并发症。本研究中32例患者行X射线下经皮胃造瘘术,成功率100.00%,无一例死亡,并发症发生率12.5%,与以上学者的研究结果一致。本研究中相关并发症主要包括造瘘管周围感染、肺部感染、内固定器植入综合征,其他研究显示严重并发症少见[1-2],而局部软组织皮肤感染、导管阻塞并发症可见。与传统外科胃造瘘术相比,透视下经皮胃造瘘术在介入室局部麻醉下即可完成,大大降低了手术的风险。而传统手术需要在手术室全身麻醉插管下开腹进行,手术操作较复杂,创伤大、风险较高。本研究中,观察组手术时间及术后喂养开始时间均较对照组短,从而大大提高了医疗工作的效率,患者的痛苦更小,恢复也更快。而手术前后患者清蛋白变化、手术并发症、长期置管时间,两组患者并无显著差异,提示其具有同样的安全有效性。
综上所述,危重症患者选择X射线透视下经皮胃造瘘术,具有操作时间短、术后喂养开始时间早,可在介入室局部麻醉下完成,疗效及并发症发生率与传统外科胃造瘘术相似,值得临床推广。

表2 两组患者手术相关并发症发生情况比较
[1]周建平,王忠敏,刘涛,等.经皮透视引导下胃造瘘和胃空肠造瘘术的临床应用[J].介入放射学杂志,2011,20(4):279-282.
[2]曹军,何阳,刘洪强,等.X线引导下行经皮胃造瘘术治疗口咽部肿瘤导致吞咽困难患者21例[J].介入放射学杂志,2015,24(1):46-49.
[3] Mellinger JD,Ponsky JL.Percutaneous.endoscopic gastrostomy:state of zhe art,1998[J].Endosopy,1998,30(2):126-132.
[4]江志伟,汪志明,曹建明,等.经皮透视下胃造口术在恶性肿瘤病人中的应用[J].肠外与肠内营养,2006,13(2):98-100.
[5]邹梅,黄领,滕晓,等.X线监视下经皮胃造瘘术的护理观察[J].当代医学,2010,16(11):225-226.
[6]宋凌.重症急性胰腺炎早期空肠内营养支持效果观察[J].山东医药,2009,49(31):71-72.
[7]Locher JL,Bonner JA,Carroll WR,et al.Prophylactic percutaneous endoscopic gastrostomy tube placement in treatment of head and neck cancer:a comprehensive review and call for evidence-based medicine[J].J Parenter Enteral Nutr,2011,35(3):365-374.
[8]钟名荣,索标,张永红,等.经皮穿刺内镜下胃造瘘术和空肠造瘘术的临床应用[J].中国内镜杂志,2010,16(4):389-391.
[9]林峻岭.经皮内镜胃造瘘对重度颅脑损伤患者营养支持的疗效评价[J].福建医药杂志,2014,36(1):7-10.
[10]Wollman B,D′Agostino HB,Walus-Wigle JR,et al.Radiologic,endoscopic and surgical gastrostomy:an institutional evaluationand meta-analysis of the literature[J].Radiology,1995,197(3):699-704.
10.3969/j.issn.1009-5519.2016.07.038
B
1009-5519(2016)07-1064-03
(2015-10-31)
