成人急性出血性坏死性肠炎的临床回顾性分析
2016-08-11林连捷陈少夫秦芳芳王东旭
张 喆 林连捷 陈少夫 秦芳芳 王东旭
成人急性出血性坏死性肠炎的临床回顾性分析
张喆林连捷陈少夫秦芳芳王东旭
110000沈阳,中国医科大学附属盛京医院第二消化内科
摘要:目的探讨急性出血性坏死性肠炎(AHNE)的临床表现及早期诊断和治疗的方法。方法 回顾性分析57例AHNE患者的临床资料, 其中急性胃肠炎型6例、肠出血型27例、腹膜炎型13例、肠梗阻型9例、中毒性休克型2例。结果57例患者中早期诊断51例(89%)、误诊6例(11%),治愈49例(86%)、死亡8例(14%),保守治疗49例(86%)、手术治疗8例(14%)。结论AHNE发病急骤,临床表现复杂多样,并发症多,误诊率及病死率高,早期诊断以及综合规范的治疗可改善预后。
关键词:急性出血性坏死性肠炎;诊断;治疗
急性出血性坏死性肠炎(AHNE)是一种由C型产气荚膜杆菌引起,主要病变部位在小肠,以小肠壁广泛性出血、坏死为病理特征的急性肠道蜂窝织炎,有时也可累及结肠。全年均可发病,以夏、秋季多见,儿童与青少年发病率高于成年人,农村高于城市[1]。该病起病急骤,病情凶险,因早期无特异性表现而易被临床忽视。AHNE临床上主要表现为腹痛、腹胀、腹泻、便血、呕吐、高热,严重者甚至发生肠穿孔、感染性休克等严重并发症,危及生命。因此,早期诊断及综合治疗对患者的预后非常重要。本研究回顾性分析了中国医科大学附属盛京医院自2009年5月至2014年2月收治的57例AHNE成人患者(≥17岁)的临床资料,旨在提高临床医生对该病的认识,指导早期诊断、减少误诊、改善预后。
1资料与方法
1.1临床资料
本研究共纳入AHNE成人患者57例,其中男34例、女23例,男女比为1∶0.68;年龄17~87岁,平均年龄(50±37)岁,其中17~50岁30例(53%)、51~70岁13例(23%),>70岁14例(24%)。春季发病13例,夏季发病25例,秋季发病13例,冬季发病6例。有不洁饮食史25例(44%)。有开腹手术史21例(37%),其中阑尾炎手术史13例、 剖宫产手术史4例、子宫肌瘤手术2例、另有腹部手术史不详2例。 早期诊断51例(89%),误诊6例(11%)。纳入该院同期收治的单纯感染性肠炎患者62例作为对照组,进行临床资料的对比分析。
1.2方法
1.2.1诊断方法目前AHNE尚无统一的诊断标准,也无特定的诊断方法。本研究中患者的诊断主要依据临床表现及腹部CT、手术开腹探查等。患者发病前可有不洁饮食史、开腹手术史,部分患者无明确诱因。临床表现为突然出现的腹痛、腹胀、腹泻、便血、呕吐、高热等,严重者可出现中毒性休克症状,具有上述临床症状时应考虑到该病的可能。辅助检查包括血常规、粪常规、粪便细菌培养、全腹部CT、结肠镜、腹腔穿刺及腹腔镜等,需排除细菌性痢疾、阿米巴痢疾、过敏性紫癜(腹型)、活动期炎症性肠病、绞窄性肠梗阻、肠套叠等疾病。
1.2.2数据分析本研究回顾性分析了57例AHNE成人患者的临床资料,包括病程、首发症状、伴随症状、实验室检查、影像学检查、病理学检查等。根据患者的首发表现分为5型:急性胃肠炎型、肠出血型、腹膜炎型、肠梗阻型、中毒性休克型。
1.3统计学分析
采用SPSS17.0软件进行统计学分析。治疗前后比较采用配对t检验,以P<0.05为差异有统计学意义。
2结果
2.1临床表现
本组57例患者中急性胃肠炎型6例(11%)、肠出血型27例(47%)、腹膜炎型13例(23%)、肠梗阻型9例(16%)、中毒性休克型2例(3%)。患者均为急性起病,病程为4~36 d,平均18 d。发病前有明确不洁饮食史25例(44%)。
6例急性胃肠炎型患者中:便血4例,均为少量黑便;腹痛6例;腹泻4例;发热4例,体温均<38.5 ℃;恶心、呕吐4例。
27例肠出血型患者中:血水样便10例,鲜红色血便10例,暗红色血便7例;排便量<500 mL 13例,500~1 000 mL 10例,>1 000 mL 4例;腹痛27例,其中伴有腹膜刺激征4例;贫血4例;发热21例,其中>38.5 ℃ 6例;恶心、呕吐17例。
13例腹膜炎型患者中:腹痛13例,其中全腹痛7例、局部腹痛6例,伴有腹膜刺激征13例;肠鸣音减弱或消失13例;发热13例,其中>38.5 ℃ 9例;便血9例。
9例肠梗阻型患者中:腹胀9例;腹痛9例,其中伴有腹膜刺激征5例;恶心呕吐9例;停止排气、排便7例;肠鸣音减弱或消失7例,肠鸣音活跃2例;发热9例,其中>38.5 ℃ 2例;便血5例。
2例中毒性休克型患者中:均有发热,最高体温>39.0 ℃,伴有寒战,神智模糊,腹痛、腹胀,腹膜刺激征阳性,排少量血便,肠鸣音减弱或消失。
2.2入院后实验室检查
57例患者粪常规潜血均为阳性。共50例患者检测粪便菌群,其中革兰阳性球菌优势菌群37例(74%); 革兰阳性杆菌优势菌群13例(26%)。血常规中,白细胞计数>10×109/L 38例(67%),>15×109/L 27例(47%),>20×109/L 12例(21%),>30×109/L 7例(12%),<3×109/L 2例(3%);中性粒细胞的百分比>80% 36例(63%);血红蛋白<120 g/L 7例(12%)。血脂肪酶>51.1 U/L 12例(21%)。血淀粉酶>129 U/L 9例(16%)。
2.3影像学检查
2.3.1全腹部CT共55例患者入院行全腹部CT检查,其中仅平扫13例(34%)、仅增强22例(40%)、平扫+增强20例(36%),异常检出率为100%。病变部位:仅局限于小肠29例(53%),除小肠病变外同时累及结肠26例(47%)。肠壁病变:肠管管壁增厚水肿40例(73%),管腔扩张积液15例(27%);管腔狭窄2例(4%)。42例增强扫描结果中,肠管管壁均匀强化25例(60%),肠管管壁可见分层强化17例(40%),见图1;肠管管壁边缘模糊2例(4%)。肠管周围病变:肠管周围脂肪间隙模糊13例(24%),局部腹膜增厚2例(4%),腹腔积液40例(73%)。淋巴结:肠系膜间淋巴结增大18例(33%),回盲部淋巴结增大7例(13%),腹膜后淋巴结增大7例(13%),盆腔淋巴结增大5例(9%)。伴发病变:伴发胆囊炎5例(9%),胰腺炎2例(4%),阑尾炎2例(4%),胸腔积液22例(40%)。
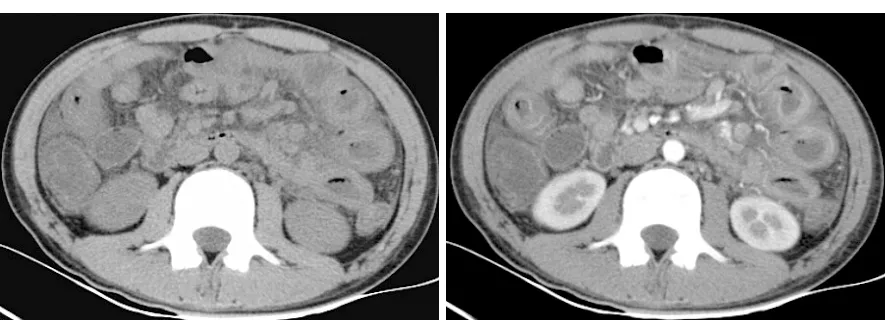
图 1腹部CTA小肠管壁广泛增厚水肿(平扫)B小肠管壁可见分层强化(增强)
2.3.2数字化X线摄影术共12例行腹部站立正位数字化X线摄影术(DR)检查, 肠管积气扩张3例(25%), 肠管少量积气9例(75%);其中可见气液平10例(83%)。见图2。
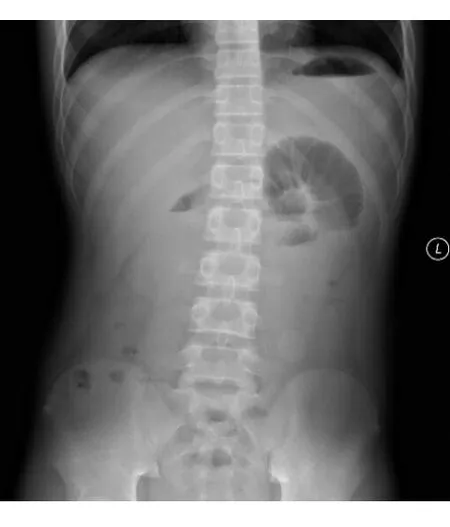
图 2 腹部DR示散在气液平(站立正位)
2.4结肠镜检查
本组共12例行结肠镜检查,其中结肠黏膜光滑7例,结肠黏膜炎性改变5例,表现为黏膜充血、水肿,散在糜烂、溃疡及出血点。见图3。

图 3 结肠镜检查 A 结肠黏膜光滑 B 结肠黏膜炎性改变
2.5病理学检查
本组共8例行手术治疗,其中部分肠管切除4例,病理学检查结果均提示肠管化脓性炎性改变伴坏死,表现为大量中性粒细胞浸润、局灶肉芽组织形成。见图4。
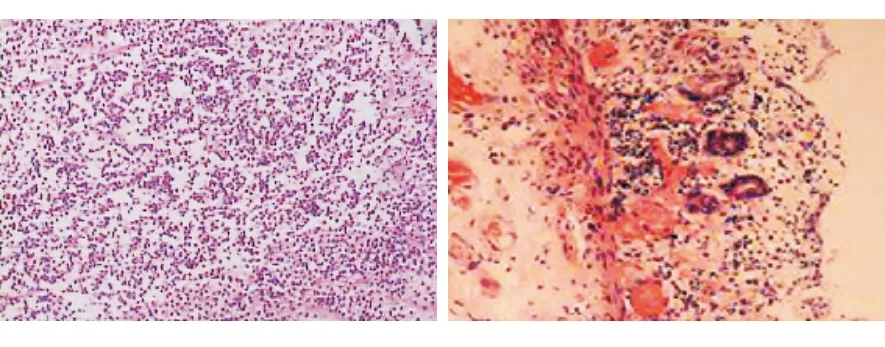
图4切除肠管的病理学检查(HE, ×400)A大量中性粒细胞浸润B局灶肉芽组织形成
2.6误诊情况
本组57例患者中6例患者被误诊(11%):4例误诊为急性肠梗阻(7%),予灌肠、口服生豆油治疗;2例误诊为急性阑尾炎(4%),予行阑尾切除治疗。
2.7治疗及预后情况
非手术治疗49例,予禁食、胃肠减压、营养支持,广谱抗生素及抗厌氧菌药物(碳青霉烯类抗生素/头孢菌素类/喹诺酮类/硝基咪唑类),生长抑素抑制肠液分泌,乌司他丁抑制炎性因子等治疗,1例患者静脉应用地塞米松20 mg(3 d)。43例好转后出院(88%),6例死亡(12%)。
手术治疗8例,开腹后均见大量血性腹水,4例见脓性分泌物。4例术中未见肠壁坏死及肠腔梗阻,予吸净腹腔内血性积液、大量温生理盐水冲洗腹腔、热生理盐水纱布热敷小肠后,肠壁变暗区域颜色好转,遂未行肠管切除,均好转出院;另4例患者小肠肠壁暗红、增厚水肿、弹性差、表面发黑坏死(见图5),予热生理盐水纱布覆盖送回腹腔后,观察30 min肠管血运无恢复,遂行肠切除端端吻合术,其中2例好转出院,2例术后死亡。手术治疗总体好转6例(75%),死亡2例(25%)。

图 5 手术切除的坏死小肠
2.8AHNE与单纯感染性肠炎患者的临床资料比较
两组患者的临床资料比较后显示:(1)在病史和临床表现方面,两组患者的既往手术史、平均病程、腹膜刺激征、腹泻、便血、高热和中毒性休克的例数间的差异均有统计学意义;有不洁饮食史、呕吐例数的差异无统计学意义。(2)实验室检查方面,两组患者的粪便潜血阳性、肠道菌群(阳性球菌优势菌、阳性杆菌优势菌)、血常规(白细胞计数>15×109/L、中性粒细胞百分比>80%、血红蛋白<120 g/L、血脂肪酶>51.1 U/L、血淀粉酶>129 U/L)之间的差异均有统计学意义。(3)影像学检查方面,两组患者的异常检出率、病变部位(小肠/结肠)、腹腔淋巴结增大、伴发其他部位病变之间的差异均有统计学意义;肠黏膜增强表现(分层强化/均匀强化)之间的差异无统计学意义。(4)结肠镜下,两组患者的结肠黏膜情况(黏膜光滑/黏膜炎性改变)之间的差异有统计学意义。
3讨论
3.1病因与发病机制
AHNE的病因尚未明确,目前认为C型产气荚膜杆菌是引起AHNE的主要致病菌。Gurtner等[2]的研究表明,C型产气荚膜杆菌产生的β-毒素作用于小肠内皮细胞,使其损伤,导致AHNE的发生。C型产气荚膜杆菌还可作用于小肠血管,使血管痉挛,微血栓形成,造成肠壁血液循环障碍,小肠黏膜下层水肿、出血、坏死及炎性细胞浸润等。Bălălău等[3]和Mitchell等[4]的研究认为,AHNE是腹部手术后罕见且凶险的并发症之一。有学者认为AHNE是肠道免疫功能障碍而引起的一种变态反应[5]。AHNE的病变主要累及空肠和回肠, 也可侵犯十二指肠、结肠期相混淆。组织病理学检查可见大量坏死组织及中性粒细胞浸润,易与伪膜性肠炎相混淆。
3.2临床表现与分型
(1)急性胃肠炎型少见,主要见于疾病的早期或轻症病例,表现为腹痛、腹泻、低热,伴或不伴有血便、恶心呕吐。(2)肠出血型多见,以便血为主(可为血水样便、鲜血便或暗红色血便),排便量可达1 000 mL,可伴发热、腹痛、贫血、恶心、呕吐,需要与CD活动期、肠套叠、腹型过敏性紫癜相鉴别。(3)腹膜炎型较常见,主要的临床表现为明显腹痛,同时可伴有恶心、呕吐、高热、便血,查体可见全腹或局部腹膜刺激征阳性,肠鸣音减弱或消失。(4)肠梗阻型少见,临床表现为腹痛、腹胀、恶心、呕吐、排气排便停止等肠梗阻表现,也可伴有发热或便血,查体可见肠鸣音减弱或消失,部分有全腹或局部腹膜刺激征阳性。(5)中毒性休克型少见,常发生于起病后1~5 d,可表现为高热、寒战、神志淡漠、休克、腹痛、血便等。
3.3影像学表现
AHNE的CT表现为:(1)节段性可仅局限于小肠,也可累及结肠,或CT上仅见结肠病变。(2)肠壁病变管壁增厚水肿,可有扩张积液,可出现管腔狭窄,增强扫描肠壁均匀强化常提示病变处于静止期,而分层强化则提示病变处于活动期[6]。(3)肠管周围病变病变肠管周围脂肪间隙模糊,密度增加,增强后可有强化。病变肠管周围系膜脂肪强化程度增加是肠管炎性活动的敏感指标[7]。(4)淋巴结肠系膜间淋巴结增大,可伴有回盲部、腹膜后及盆腔淋巴结增大。(5)肠外病变可伴有胆囊炎、胰腺炎、胸腔积液。
AHNE的X线片表现:肠管扩张、积气及气液平面,可出现肠间隔增宽、肠管僵硬、肠管变尖呈棱角征、肠管内缘呈粗齿状等征象[8]。肖路加[9]认为AHNE的X线片特征为:肠腔扩大但大小不一;肠壁增厚但厚薄不一;皱襞变粗但粗细不一。
3.4治疗
内科治疗原则是对拟诊或确诊的患者尽早治疗,予禁食、胃肠减压、纠正水电解质紊乱、营养支持、使用广谱抗生素联合抗厌氧菌药物、必要时输血。本组患者予三代或四代头孢菌素类/碳青霉烯类/喹诺酮类等广谱抗生素抗感染;腹痛剧烈者可给予阿托品、山莨菪碱等减轻肠管痉挛,无效者可在严密观察下使用盐酸哌替啶镇痛。可采用肾上腺皮质激素抑制变态反应,如氢化可的松100~200 mg或地塞米松10~20 mg;对于中毒症状严重甚至休克者,可以在抗感染、抗休克的基础上加用琥珀酸氢化可的松200~300 mg/d或地塞米松10~30 mg/d,3~5 d病情稳定后应立即停药[1]。另有研究认为,选用具有清热、解毒、止血、行气等疗效的中药可在一定程度上减轻患者的临床症状,并对抗生素、激素等有协同作用[10]。Mitchell等[11]的研究认为益生菌的应用对于肠道的恢复也起一定的作用。
出现以下情况者需考虑外科手术治疗:(1)肠穿孔、严重肠管坏死、腹腔内有脓性或血性渗液;(2)肠梗阻、肠麻痹经内科治疗无效,并呈进行性加重;(3)反复大量肠出血,失血性休克经积极输血补液治疗无效;(4)中毒性休克经综合治疗无效;(5)不能除外其他病因所致的急腹症。手术方式取决于术中肠管情况,对于无法判断肠管是否坏死,可用温生理盐水纱布覆盖后送回腹腔,肠系膜根部注射普鲁卡因,观察30 min,以下三项存在一项可提示肠管未完全坏死,肠管色泽转红润、肠系膜动脉恢复搏动、机械刺激诱发肠蠕动能通过受累肠管,否则应行手术切除坏死肠管。具体术式为:肠减压术、肠切除一期吻合、肠切除吻合口近端预防性造口术、肠切除造口或单纯造口[12]。当全部小肠受累时,则仅做腹腔引流术,24~48 h后再次剖腹探查,对确定已坏死的肠管予以切除,以便尽最大可能地保留相对长的肠管,防止短肠综合征发生[13]。
3.5误诊预防
近10年来AHNE的发病率显著下降[14-15],该病起病急骤,病情凶险,早期无特异性临床表现,易与一些常见病相混淆而误诊,病死率较高。因此,对有不洁饮食史的患者,出现急性腹痛、腹泻、便血、呕吐,伴有中度以上发热,快速发生中毒性休克和内脏功能衰竭而不能用其他疾病解释时,应考虑到AHNE的可能。早期诊断和综合规范的治疗,可降低AHNE的病死率。
参考文献
1 刘洁, 刘悦. 急性出血坏死性肠炎的诊断治疗与机制研究进展[J]. 人民军医, 2009, 52: 841-842.
2 Gurtner C, Popescu F, Wyder M, et al. Rapid cytopathic effects of Clostridium perfringens beta-toxin on porcine endothelial cells[J]. Infect Immun, 2010, 78: 2966-2973.
3 Bălălău C, Motofei I, Voiculescu S, et al. Necrotizing enterocolitis, a rare but severe condition with insidious postoperative complications[J]. Rev Med Chir Soc Med Nat Iasi, 2013, 117: 439-443.
4 Mitchell T, Christie E, Syed H, et al. Adult ischemic necrotizing enterocolitis[J]. J Coll Physicians Surg Pak, 2010, 20: 412-414.
5 刘国萍. 东莨菪碱治疗小儿急性坏死性肠炎75例分析[J]. 中国现代医药应用, 2008, 2: 46-47.
6 解骞, 窦娅芳, 梁宗辉, 等. 256层多排螺旋CT小肠成像对小肠炎症性病变的临床应用研究[J]. CT理论与应用研究, 2013, 22: 329-338.
7 Furukawa A, Saotome T, Yamasaki M, et al. Cross-sectional imaging in Crohn disease[J]. Radiographics, 2004, 24: 689-702.
8 孙传政, 黄飞舟, 曾虎. 急性出血性坏死性小肠炎的病因及诊疗方法探讨[J]. 现代医药卫生, 2007, 23: 3527-3528.
9 肖路加. 急性坏死性肠炎70例分析[J]. 中华放射杂志, 1996, 50: 317.
10 喻媛媛. 急性出血坏死性肠炎临床资料分析[J]. 中国中西医结合消化杂志, 2013, 21: 89-91.
11 Mitchell T, Christie E, Syed H, et al. Adult ischemic necrotizing enterocolitis[J]. J Coll Physicians Surg Pak, 2010, 20: 412-413.
12 韩晓鹏, 李文惠, 杨文举, 等. 急性坏死性肠炎58例手术治疗分析[J]. 中国实用外科杂志, 2001, 21: 721-722.
13 吴阶平, 裘法祖. 黄家驷外科学[M]. 第6版. 北京: 人民卫生出版社, 2000: 1088.
14 吴同法, 孙剑勇. 实用内科学(下册) [M]. 第12版. 北京: 人民卫生出版社, 2006: 1903-1905.
15 王燕霞, 诸福堂. 实用儿科学(上册) [M]. 第7版. 北京: 人民卫生出版社, 2002: 1343-1345.
(本文编辑:林磊)
通信作者:林连捷,Email: linlj@sj-hospital.org
DOI:10.3969/j.issn.1673-534X.2016.03.013
(收稿日期:2015-06-10)
Clinical experience review of adult acute hemorrhagic necrotizing enteritis
ZHANGZhe,LINLianjie,CHENShaofu,QINFangfang,WANGDongxu.
DepartmentofGastroenterology,ShengjingHospital,ChineseMedicalUniversity,Shenyang(110000),China
Abstract:ObjectiveThis paper is to discuss the clinical manifestation, early diagnosis, and treatment of adult acute hemorrhagic necrotizing enteritis (AHNE). MethodsThe clinical data of 57 patients with AHNE were retrospectively analyzed, including 6 cases of acute gastroenteritis, 27 cases of intestinal hemorrhage, 13 cases of peritonitis, 9 cases of intestinal obstruction, and 2 cases of toxic shock. ResultsIn the 57 cases, 49 of which were conservatively treatment and 8 of which were surgically treatment, 51 cases were early diagnosed (89%), 6 cases were mis-diagnosed (11%), 49 cases were cured (86%), and 8 cases died (14%). ConclusionAHNE, whose clinical manifestations are complex and varied, attacks rapidly and can cause lots of complications, so the misdiagnosis rate and the death rate are both high. In order to improve the prognosis, early diagnosis and comprehensive treatment are indispensable and beneficial to prognosis.
Key words:Acute hemorrhagic necrotizing enteritis; Diagnosis; Treatment
