不同体位对全麻下老年胃肠道手术术后复苏早期的影响
2016-08-05倪加凤
何 玲, 倪加凤
(江苏省泰兴市人民医院 手术室, 江苏 泰兴, 225400)
不同体位对全麻下老年胃肠道手术术后复苏早期的影响
何玲, 倪加凤
(江苏省泰兴市人民医院 手术室, 江苏 泰兴, 225400)
摘要:目的探讨全麻下老年患者胃肠道手术后体位改变对麻醉复苏早期的影响。方法100例老年患者在气管导管拔除后随机分为3组,A组(n=30)为平卧位,B组(n=36)头部抬高15~20°,C组(n=34)头部抬高30°。观察并比较3组气管拔管后30min内患者心率(HR)、平均动脉压(MBP)、脉搏氧饱和度(SpO2)变化、呼吸道并发症、恶心呕吐等不良反应和患者舒适程度。结果3组患者复苏期HR、MBP、SpO2比较无统计学差异(P>0.05);B、C组舌根后坠、低氧血症发生次数和呛咳、恶心呕吐、躁动评分均低于A组(P<0.05);患者满意度高于A组(P<0.05)。结论头部抬高位在一定程度上可降低复苏早期恶心呕吐的发生,改善呼吸功能,增加患者舒适度。
关键词:体位; 全身麻醉; 复苏期; 老年患者
气管插管全身麻醉是外科手术最常用麻醉方法之一,但是在麻醉苏醒早期存在不少风险和并发症。传统观念认为全麻术后应取去枕平卧体位,防止舌根后坠、呼吸不畅,但近年来该观点已受到不少质疑[1-2]。本研究在麻醉后苏醒室对全麻苏醒早期患者严密监测的情况下,观察不同体位时老年患者的复苏情况,现报告如下。
1资料与方法
1.1一般资料
根据美国麻醉医师协会ASA分级,将2014年1—9月本院择期全麻下行胃肠道手术ASAⅠ-Ⅱ级老年患者100例为研究对象,其中男54例,女46例,年龄63~75岁,体质量48~75 kg,所有患者术中均采用静吸复合麻醉,术毕至麻醉恢复室(PACU)进行麻醉复苏。将患者分为A组30例,男17例,女13例,年龄(67.1±6.2)岁,体质量(62.4±9.3) kg, 手术时间(131.4±49.4) min; B组36例,男20例,女16例,年龄(66.3±5.3)岁,体质量(60.9±8.0) kg, 手术时间(155.9±37.6) min; C组34例,男17例,女17例,年龄(65.4±6.6)岁,体质量(65.2±8.3) kg, 手术时间(144.9±53.6) min。3组患者一般情况比较无显著差异(P>0.05),见表1。
1.2恢复室监护
患者进入PACU后在PARAMOUNT BED推车上复苏,常规监测ECG、SpO2、MBP、HR,拔除气管导管后以2 L/min鼻导管吸氧。A组取平卧位,B组头部抬高15~20°(推车护栏边标有15°、20°、30°、40°、50°、60°不同刻度),C组头部抬高30°。当出现呼吸遗忘(呼吸频率<6次/min)、低氧血症(SpO2<90%持续15s)时[3]唤醒患者并提醒患者加大呼吸。
1.3观察指标
记录3组患者拔除气管导管后30 min内SpO2、HR、MBP变化(每10 min测量1次)。拔管后30 min内舌根后坠、低氧血症等呼吸并发症发生次数。拔管后躁动、恶心呕吐等不良反应和患者对体位满意度。拔管后躁动评分:安静且合作0分;回答问话或吸痰等刺激时有肢体活动1分;无刺激时体动2分;无刺激时挣扎剧烈,有肢体撞击推床行为3分。
1.4统计学分析
采用SPSS13.0进行分析,计数资料采用卡方检验,计量资料采用t检验,P<0.05为有显著统计学差异。
2结果
2.13组患者术毕拔管30 min内SpO2、MBP、HR比较
气管拔管30 min内3组患者SpO2、MBP、HR无显著变化(P>0.05),见表1。
2.23组患者气管拔管后30min内呼吸并发症比较
拔管后30 min内A组舌根后坠、低氧血症发生次数均显著高于B、C两组(P<0.05),见表2。
2.33组患者气管导管拔除后不良反应比较
气管导管拔除后30 min,B、C两组患者刺激呛咳反应、恶心与呕吐感及躁动评分均低于A组(P<0.05),见表3。
2.43组患者对不同体位的反应比较
3组患者对不同体位的反应,B、C两组患者满意率均高于A组(P<0.05),见表4。

表1 3组患者术毕拔管30 min内SpO2、MBP、HR比较

表2 2组患者气管拔管后30 min内呼吸并发症比较
与A组比较, *P<0.05。

表3 3组患者气管导管拔除后不良反应比较±s)[n(%)]
与A组比较, *P<0.05。
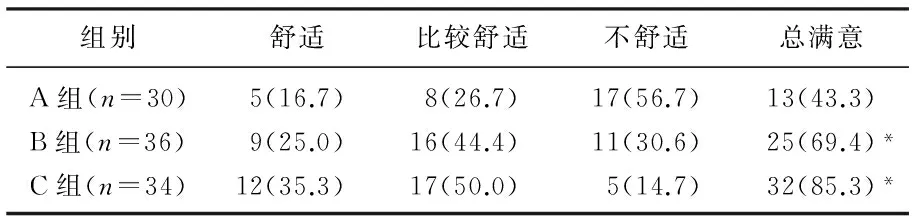
表4 3组患者对不同体位的反应比较[n(%)]
与A组比较, *P<0.05。
3讨论
全身麻醉后由于肌肉松弛药、麻醉镇痛药、静脉镇静药的残留作用,患者在全麻苏醒早期易出现肺通气不足、呼吸道梗阻、低氧血症等症状。尤其老年患者术后往往肺顺应性下降,极易导致呼吸功能方面的减退,增加缺氧及误吸等不良事件的发生[4-5]。李向荣等[6]统计了378例全麻老年患者,发现约8%的患者在术后1h出现明显的低氧血症;姬小蔓等[7]回顾分析了138例全麻术后苏醒期出现并发症的患者资料,结果表明,苏醒期发生呼吸系统方面的并发症占60%以上(舌后坠,呼吸遗忘,喉痉挛,喉头水肿,呼吸抑制等)。文献[8]报道,老年人手术后肺部并发症(PPCs)的发生率远较心血管并发症高,上腹部手术后发生PPCs的比例甚至高达24.4%。这些数据表明患者全麻苏醒期风险很大,需要做好呼吸道的护理管理。
新版外科学[9]要求,手术后应根据麻醉及患者的全身状况、术式、疾病的性质等选择体位,使患者处于既舒适又便于活动的体位。全身麻醉尚未清醒的患者除非有禁忌,均应平卧,头转向一侧;腹部手术后,多取低半坐位卧式或斜坡卧位,以减少腹壁张力。所以,对未清醒的患者应采用平卧位,清醒的患者可相对变化体位。但是,全麻气管插管患者术后复苏早期一般会经历苏醒、拔管、嗜睡、清醒过程,老年患者在鼻导管吸氧的情况下依然有发生通气不足和呼吸道不畅的可能[10]。这从本组患者的观察中也可以发现,拔管后发生舌根后坠和低氧血症的情况随着时间的延长才有所降低。
临床报道[11]认为,术后平卧有几点可商榷之地,如老年患者一般脊柱都有退行性变化,去枕平卧时呈一强迫体位,头过度后仰,易引起颈肩、腰背酸痛,除加重患者的不适感外,不利于膈肌的活动及胸腔前后径和上下径扩张以及下肺的膨胀;气管插管后易引起咽喉不适和痰液增多,影响了分泌物的咳出。从本组的调查看,虽然在定点测量时,患者的脉搏氧饱和度SpO2没有差异,但是在分时间段的监测中,还是可以看到3组患者发生舌根后坠和低氧血症的情况有显著不同,B、C两组因头部抬高一些角度后上述情况比平卧位A组降低(P<0.05),表明术后低氧血症确实与复苏体位存在一定的因果关系。同时,3组患者的血压心率平稳,说明在头部抬高30°,对患者全麻后复苏早期的循环影响轻微。
胃肠手术患者一般要插鼻导管,平卧位时胃管对咽喉部的刺激较大,且平卧时胃部呈水平位,胃部液体(胃液、手术吻合口的渗出液)易向喉部返流,所以患者容易有呛咳、恶心及呕吐感。但根据本组结果,在体位稍微提高后,这些症状会有所降低,说明头部抬高后胃管的刺激减少,胃液不易反流,而且膈肌下移后肺底部能更好的扩张,胸腹式呼吸力量增强,通气量加大,更易咳出返流液体。由此也减少了患者的部分烦躁和不适感。
引起苏醒期躁动的原因很多,报道[12]称,全麻苏醒期约23.04%躁动发生率,除伤口疼痛占一半以上原因外,大多与各种导管的刺激、体位不适以及术中用药及补液等有关[12-13]。本组资料中所有患者均给予术后镇痛,因而排除因为切口疼痛原因导致的术后躁动,但不同体位下患者的躁动评分存在明显差别,询问并分析B、C两组躁动评分较小的原因是体位变化后,患者有了一定的活动空间;接近患者平时睡眠体位或正常舒适体位;方便正常呼吸模式并减少了胃管的刺激。患者的满意度调查表明,在复苏早期抬高头部或上半身更易为患者所接受[14-15]。
临床研究[16-18]表明,术后采用头颈下垫枕、头部抬高的改良低半卧位能促进呼吸循环功能的复苏,有利于充分腹腔引流、减轻术后炎症反应,降低腹壁张力并促进切口愈合,缓解伤口和颈腰部肌肉酸痛,减少压疮的发生。需要注意的是,尽管B、C两组相比A组有不少优势,但是,临床上为了减少麻醉中患者被动搬运过床带来的风险(引流管滑脱、气管导管移位及心血管事件等),全麻后复苏一般都是在窄小的手术推车上进行,当头部上升30°时,患者的上半身基本接近或超过推车两边的护栏最高点,这对体型较胖、未完全清醒、有躁动或不能完全听从指挥的患者来说,有可能带来坠床的潜在风险,所以,在复苏早期头部抬高15~20°更安全合适。
参考文献
[1]郑文雅, 王坚. 全身麻醉腹部手术后早期半卧位的探讨[J]. 上海护理, 2002, 2(2): 11-14.
[2]张静, 赵琦, 陆蓓娜, 等. 全身麻醉下行腹部手术后患者两种体位的比较[J]. 中华护理杂志, 2011, 46(1): 83-84.
[3]Squadrone V, Noha M, Ceruttl E, et al. Continuous positive airway pressure for treatment of postoperative hypoxemia;A randomized controlled trial[J]. JAMA, 2005, 293(5): 589-595.
[4]丁正年. 危重疑难患者的麻醉及并发症处理[M]. 南京: 东南大学出版社, 2013: 547
[5]倪加凤, 孔兰凤, 陈丽. 全麻患者术后苏醒早期疼痛的临床观察及护理对策[J]. 实用临床医药杂志, 2015, 19(18): 171-172, 180.
[6]李向荣, 彭顺秀, 草丽华, 等. 老年患者全身麻醉恢复期并发症相关因素的分析[J]. 临床护理杂志, 2008, 7(3): 13-15.
[7]姬小蔓, 崔海丽. 插管全身麻醉患者苏醒期并发症的发生及护理[J]. 全科护理, 2012, 10(10C): 2793-2794.
[8]景亮. 重视老年患者术后肺部并发症[J]. 临床麻醉学杂志, 2007, 23(2): 169-170.
[9]陈孝平, 汪建平主编. 外科学[M]. 北京: 人民卫生出版社, 2013: 102-103.
[10]潘严, 栾春梅, 任震晴. 麻醉深度监测在老年全麻患者恢复期的应用[J]. 江苏医药, 2015, 41(8): 924-926.
[11]刘新. 539例全麻手术患者苏醒期躁动原因分析及护理[J]. 中华护理杂志, 2007, 42(10): 886-888.
[12]陈易, 俞一瑾, 倪新莉. 术后恢复质量量表分析全麻苏醒期躁动的预警指标[J]. 临床麻醉学杂志, 2013, 29(8): 782-784
[13]沈一维, 魏珂. 全麻患者麻醉苏醒期躁动的危险因素[J]. 中华麻醉学杂志, 2012, 32(11): 1137-1139.
[14]王星珍, 卢莉红, 邓惠妍. 护理干预促进胃肠道手术早期康复90例分析[J]. 海南医学院学报, 2016, 22(11): 1173-1174.
[15]章西萍, 王晓军. 多频振动治疗仪在老年胃肠道手术患者呼吸道管理中的应用[J]. 实用临床医药杂志, 2014, 18(18): 93-93.
[16]朱松明. 快速康复护理在胃肠外科中的应用[J]. 实用临床医药杂志, 2013, 17(22): 119-120.
[17]陈力, 徐世元, 李传翔, 等. 乌司他丁对老年人胃肠道大手术围术期心脏功能的影响[J]. 南方医科大学学报, 2014, 34(1): 117-120.
[18]马纯雪, 徐晓琼, 黄仁微. 胃肠道肿瘤患者营养风险筛查特点及其对术后并发症的影响[J]. 中华全科医学, 2014, 12(12): 1902-1904.
收稿日期:2016-03-10
通信作者:倪加凤
中图分类号:R 473.6
文献标志码:A
文章编号:1672-2353(2016)14-098-04
DOI:10.7619/jcmp.201614031
Effect of different body positions on the early recovery of elderly patients undergoing gastrointestinal surgery with general anesthesia
HE Ling, NI Jiafeng
(OperationRoom,TaixingPeople′sHospital,Taixing,Jiangsu, 225400)
ABSTRACT:ObjectiveTo investigate the effect of body position changes on the early recovery of elderly patients undergoing gastrointestinal surgery with general anesthesia. MethodsA total of 100 elderly patients were randomly divided into group A (n=30) with supine position, group B (n=36) with head elevation for 15~20°, and group C (n=34) with head elevated for 30°. The heart rate (HR), mean arterial pressure (MBP), pulse oxygen saturation (SpO2), respiratory tract complications, nausea and vomiting were observed 30 min after extubation. ResultsThere were no significant difference in HR, MBP, SpO2 between the three groups (P>0.05). The occurrence of tongue retropulsion, hypoxemia, cough, nausea and vomiting, and restlessness score of B and C groups were lower than group A (P<0.05). And patient's satisfaction were higher than that of group A (P<0.05). ConclusionHead elevation can reduce the occurrence of nausea and vomiting, improve the respiratory function of patients and increase comfort degree.
KEYWORDS:body position; general anesthesia; revival period; elderly patients
