右侧叶甲状腺乳头状癌行右中央区喉返神经浅深淋巴结清扫的适应证探讨
2016-07-13崔南
崔 南
(阜新矿业集团总医院普外一科,辽宁 阜新 123000)
右侧叶甲状腺乳头状癌行右中央区喉返神经浅深淋巴结清扫的适应证探讨
崔 南
(阜新矿业集团总医院普外一科,辽宁 阜新 123000)
【摘要】目的 探讨右侧叶甲状腺乳头状癌行右中央区喉返神经浅深淋巴结清扫的必要性。方法 分析2011年1月至2012年1月收治的右侧叶甲状腺乳头状癌患者的临床病理资料。分为CN0组(61例)和CN+组(28例),均行右侧中央区(Ⅵ)喉返神经浅深淋巴结清扫术,并对肿块大小,甲状腺包膜受侵对淋巴结转移的影响价值进行分析。结果 右侧中央区喉返神经浅淋巴结转移率CN0组和CN+组分别为40.98%(25/61)与53.57%(15/28),喉返神经浅伴深淋巴结转移率为8.20%(5/61)与39.27%(11/28),差异具有统计学意义P<0.05;喉返神经深淋巴结转移率与肿块大小,甲状腺包膜受侵相关联,P<0.05。结论 右侧叶CN+甲状腺乳头状癌应行同侧中央区喉返神经浅伴深淋巴结清扫,CN0甲状腺乳头状癌应行同侧中央区喉返神经浅淋巴结清扫。而且肿块≥1 cm,甲状腺包膜受侵是喉返神经深淋巴结转移的危险因素。
【关键词】甲状腺癌;甲状腺切除术;中央区清扫
甲状腺癌是最常见内分泌恶性肿瘤,其发病率正逐渐递增。甲状腺乳头状癌(PTC)约占甲状腺癌的80%~90%,其预后相对较好,10年生存率可达97%[1],但淋巴结转移率较高,这是影响长期生存的主要因素之一。浅淋巴结位于浅筋膜内,深淋巴结位于深筋膜深面,淋巴结转移多数是循序渐进性,即由浅至深的过程,偶尔出现跳跃性转移。右侧中央区因生理解剖特征,喉返神经走行与左侧不同,神经后脂肪及淋巴组织较多,如术中处理不恰当可能增加术后并发症及局部肿瘤复发率,最终将影响患者的生活质量和生存率,本文对右侧中央区淋巴结转移情况进行了临床资料分析,报道如下。
1 资料与方法
1.1 一般资料:回顾性分析我科2011年1月至2012年1月收治右侧PTC患者89例,根据颈淋巴结评判标准分为CN0组及CN+组;根据肿块大小分为<1 cm组及≥1 cm组;根据甲状腺包膜情况分为非受侵组及受侵组,各组间的淋巴结转移率进行比较。患者术前均经临床查体、超声检查或联合辅助CT检查,术中颈部淋巴结探查。患者年龄最小13岁,最大73岁,中位年龄45岁;发病至就诊时间1 d至多年;以颈部不适,无意中发现颈部肿块或体检发现甲状腺肿物就诊。
1.2 术前检查:超声检查是评判中央区及颈侧是否有淋巴结转移的有用指标,敏感性及特异性均优于CT检查。参照相关评判标准,同时符合下列条件者可以诊断为CN0PTC:①临床检查未触及肿大淋巴结或淋巴结最大直径<2 cm,质地柔软;②影像学检查未见肿大淋巴结或长短径之比>1∶2,无中心性液性坏死。周边强化和结旁脂肪间隙消失等。③缺乏影像学资料者以临床触诊为诊断标准。
1.3 手术方法:手术均在气管内插管全麻成功后由同一组医师施行,术中根据实际情况采取相应的处理原则,即个体化手术原则[2]。术式包括甲状腺腺叶切除+峡部+右侧中央区淋巴结清扫术或右侧Ⅱ、Ⅲ、Ⅳ、Ⅵ区淋巴结清扫术或功能性改良颈廓清扫术,联合或不联合对侧甲状腺次全切,对于双侧甲状腺癌行甲状腺全切联合相应淋巴结清扫术,术中对喉返神经及甲状旁腺加以识别和保护,无法保护血运的甲状旁腺行同侧胸锁乳突肌自体内移植。以喉返神经所在的冠状面为界,将右Ⅵ区淋巴结分为喉返神经浅淋巴结及喉返神经深淋巴结,分别予以清扫送病理。
1.4 统计学方法:数据采用SPSS16.0统计软件进行分析,采用χ2检验比较两组数据之间的差异,以P<0.05差异具有统计学意义。
2 结 果
见表1、2。从表1可以分析出,CN0组喉返神经浅淋巴结及喉返神经浅伴深淋巴结转移率分别为40.98%(25/61)与8.20%(5/61),CN+组喉返神经浅及喉返神经浅伴深淋巴结转移率分别为53.57% (15/28)与39.27%(11/28),浅淋巴结常常伴发深淋巴结转移,但后者发生率低于前者。其中2例只出现喉返神经深淋巴结转移而无浅淋巴结转移未计入在列。从表2可以分析出,肿块<1 cm组与≥1 cm组在喉返神经深淋巴结转移率上差别有统计学意义,后者明显高于前者,是否发生甲状腺包膜受侵同样与喉返神经深淋巴结转移率相关联。术后3例出现声音嘶哑,1例因癌肿包裹喉返神经而切除,2例可能因肿瘤浸及喉返神经,从肿瘤解剖分离神经造成神经纤维损伤所致,给予相应的支持治疗,于术后1周~3个月证实完全恢复功能。因技术相关性引起喉返神经损伤率为2.25%(2/89)。4例(4.49%)术后出现一过性低钙血症,给予补钙治疗逐渐好转,均发生于双侧甲状腺全切的患者,无永久性甲状旁腺功能低下者。
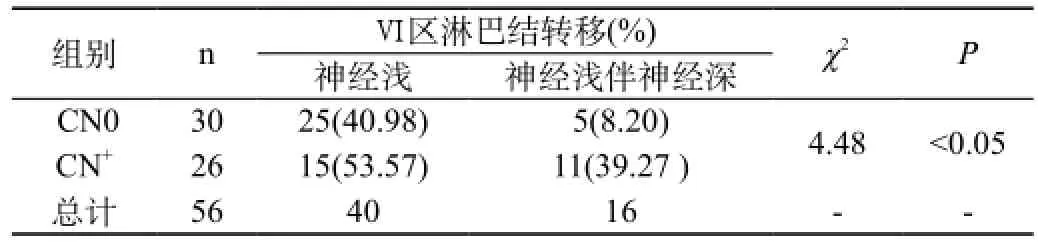
表1 右Ⅵ区淋巴结转移与喉返神经浅深的关系[n(%)]
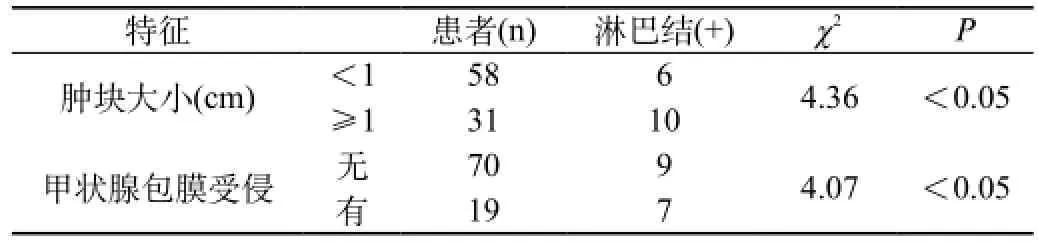
表2 影响喉返神经深淋巴结转移的临床病理因素
3 讨 论
甲状腺乳头状癌常常发生颈部淋巴结转移,Ⅵ区其发生率高达70.4%~76.0%[3-4],最近大宗病例调查结果显示发生局部淋巴结转移的甲状腺乳头状癌患者,其病死率明显增高。虽然CN+甲状腺乳头状癌患者行中央区淋巴结清扫获得普遍的认可,而对于术前无明显淋巴结转移的CN0乳头状癌转移患者是否需要行预防性中央区淋巴结清扫仍是争论的焦点,对于右侧中央区淋巴结的清扫范围和程度更是很少独立性探讨。主张保守治疗的观点认为:①甲状腺癌乳头状癌恶性程度低,生长缓慢,预后相对好,过早地清除颈部淋巴结反而破坏了防止肿瘤扩散的生理防线。②一些研究资料显示,发生淋巴结转移并不影响预后。③出现转移后再次手术,对患者生存率无明显影响。主张积极的观点认为:虽然现在缺乏数据支持预防性中央区淋巴结清扫的有效性,但许多医师实行该术式是因为可以去除复发的危险因素,有时术中医师很难判断是否有淋巴结转移,且该术式有利于术后进一步放射性碘消融治疗及中央区的长期随访。现在大多数医师施行右中央区淋巴结清扫时只清除了喉返神经浅淋巴结,对于发生转移的喉返神经深淋巴结造成遗留,导致术后复发。
中央区淋巴结包括甲状腺周围淋巴结、气管前及气管旁淋巴结,环甲膜前淋巴结,喉返神经旁淋巴结及咽后淋巴结。在临床上多数淋巴结转移为隐匿性,临床上无明显症状,很难判断哪些淋巴结最终会发展为临床转移,致使术后仍有较多的患者因为肿瘤复发需要行二次手术,而中央区常常是转移的常见部位,我们资料组淋巴结转移率较高,故Ⅵ区清扫基本被列为甲状腺癌治疗的常规术式。综上所述,我们主张右侧CN+甲状腺乳头状癌应行中央区喉返神经浅伴深淋巴结清扫,CN0甲状腺乳头状癌应行中央区喉返神经浅淋巴结清扫。同时我们认为肿块≥1 cm,甲状腺包膜受侵是喉返神经深淋巴结转移的危险因素,建议同期进行喉返神经深淋巴结清扫,术中注意保护周围组织及器官。
参考文献
[1] Davies L,Welch HG.Increasing incidence of thyroid cancer in the United States, 1973-2002[J]. JAMA,2006,295(18):2164-2167.
[2] 任国胜,苏新良.分化型甲状腺癌颈淋巴结清扫术式的选择[J].中国普外科基础与临床杂志,2010,17(8):765-767.
[3] 葛明华,王可敬,刘爱华,等.甲状腺癌颈前区淋巴结术中冷冻切片检查的价值探讨[J].实用肿瘤杂志,2001,16(2):137-138.
[4] 朱永学,王弘士,吴毅,等.甲状腺乳头状癌Ⅵ区淋巴结的归属[J].中华外科杂志,2004,42(14):867-869.
中图分类号:R736.1
文献标识码:B
文章编号:1671-8194(2016)03-0174-02
