损伤控制技术在不稳定型骨盆骨折合并多发伤中的应用
2016-03-01唐小莹艾合买提托合提孙贵新
唐小莹,艾合买提·托合提,孙贵新
(上海市东方医院,同济大学附属东方医院急诊外科,上海 200123)
损伤控制技术在不稳定型骨盆骨折合并多发伤中的应用
唐小莹,艾合买提·托合提,孙贵新
(上海市东方医院,同济大学附属东方医院急诊外科,上海200123)
摘要:目的分析损伤控制技术在不稳定型骨盆骨折合并多发伤患者中应用的可行性和治疗效果。方法79例应用损伤控制手术治疗不稳定性骨折合并多发伤的患者为研究组,与61例未应用损伤控制手术治疗的多发骨折患者(对照组)进行对比,比较两组的复位质量、功能恢复及抢救成功及并发症情况。结果研究组患者术后复位优良率为89.87%,明显高于对照组( 73.77%),差异具有统计学意义(P<0.05) 。研究组患者术后功能恢复优良率为 86.08%,对照组患者术后复位优良率为 65.57%,其差异具有统计学意义(P<0.05)。研究组的入院距确定性手术的时间更长,输血量、确定性手术的时长、救治成功率及并发症情况明显优于对照组,且差异均有统计学意义。结论损伤控制技术的应用符合多发伤性的不稳定型骨盆骨折的临床特点,可以有效提高患者的生存率及功能恢复。
关键词:损伤控制;不稳定型骨盆骨折;多发伤
不稳定骨盆骨折是由车祸、坠落等外力因素导致的骨盆环旋转或垂直不稳定[1]。多伴有膀胱、尿道、直肠等临近部位的多发伤,甚至以引起盆腔内器官的严重受损,创伤程度大,后果严重[2]。不稳定骨盆骨折合并多发伤的严重机体创伤引发的全身炎症可导致低体温、凝血功能障碍、代谢性酸中毒的出现(死亡三联征)[3],加之其出血量大,可能引起患者发生失血性休克、危及生命[4],值得临床广泛的重视。随着创伤救治理念的转变,早期全面治疗不是对所有创伤患者都适合后,损伤控制 (damage Control,DC)理念逐渐在创伤骨科领域发展起来。损伤控制技术(DCO)的及早给予快速、暂时的骨折固定以减少生理紊乱、控制损伤加重,及时阻断三联征的恶性循环,待患者情况好转后才进行Ⅱ期的确定性处理的理念[5],得到了越来越多的骨科医生的重视。DC可以最大限度减少多发伤患者由于医源性及外部因素造成的“二次打击”,确保外科复苏,成功抢救生命的同时降低术后并发症的发生率。2012年我科将 DCO应用于不稳定骨盆骨折合并多发伤的治疗中取得良好的效果,现报道如下。
1材料与方法
1.1研究对象选取2012年1月—2014年12月于我院因不稳定骨盆骨折合并多发伤接受DCO治疗的79例患者作为研究组,并与2010—2012年未应用DCO技术治疗的不稳定骨盆骨折合 并多发伤61例患者(对照组)进行对比分析。研究组男59例,女20例;平均年龄(35.6±3.69)岁。合并伤:四肢骨折37 例,脊椎骨折 16例;颅脑损伤7例,胸腹部损伤19例,膀胱、尿道损伤 11例,直肠会阴损伤8例。平均损伤严重程度评分(ISS)为(32.3±6.38)分。对照组男 42例,女 19 例;平均年龄(36.2±4.15)岁。合并伤:四肢骨折30例;脊椎骨折11例;颅脑损伤6例,胸腹部损伤13例,膀胱尿道损伤9例,直肠会阴损伤6例。ISS 评分平均为(31.7±6.55)分。两组患者在一般情况及骨折术前病情等方面的差异无统计学意义(P>0.05)。
对照组:对生命性创伤进行抢救,予以对症、支持治疗,控制病情后进行常规切开复位内固定,与研究组二期针对骨盆环的内固定手术相同。其中 5 例骨盆骨折选用外固定架持续固定,22例行切开复位内固定;12 例进行锁定加压钢板或骶髂螺钉微创内固定作为终极治疗,3例选择保守治疗。
1.3术后效果评价术后进行X检测,根据Lindahl影像学标准评估骨折复位质量(0~5 mm为优;6~10 mm为良;11~15 mm为一般;超过15 mm为差);根据Majeed标准[9]评价术后功能恢复情况(≥85 分为优, 70~85分为良, 55~69分为一般,≤55 分为差)。并比较两组入院距确定性手术的时间,输血量、救治成功率及并发症(感染、静脉血栓、急性呼吸综合征、坐骨神经牵拉伤、尿道损伤)情况。
1.4统计学分析采用 SPSS21.0统计软件进行数据分析。计量资料以均值±SD描述之,应用两样本独立t检验进行组间比较;计数资料以百分比表示,应用检验进行组间比较。此外,等级计数资料的组间比较为秩和检验。P<0.05为差异有统计学意义。
2结果
2.1两组患者骨折复位质量比较结果发现研究组患者术后复位优良率为89.87%(评分为70分以上),对照组患者术后复位优良率为 73.77%,两组患者之间复位效果的差异具有统计学意义(P<0.05),提示损伤控制后再进行确定性复位的骨折复位质量明显更佳。见表1。
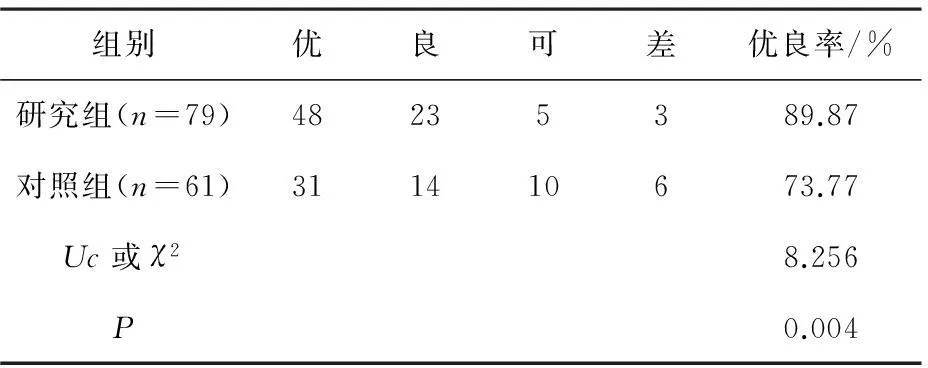
表1 两组患者的骨折复位质量结果比较/例
2.2两组患者术后功能恢复情况比较结果显示研究组患者术后Majeed功能评分为81.8610.81,显著高于对照组的69.64 8.76(P<0.05);根据Majeed功能评分评定的功能恢复优良率为 86.08%,对照组患者术后复位优良率为 65.57%,研究组明显高于对照组,差异具有统计学意义(P<0.05),详见表2。
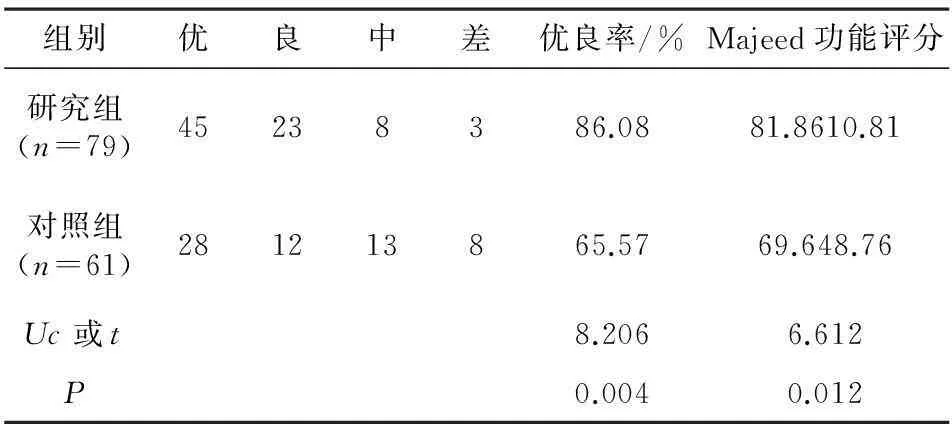
表2 两组患者术后功能恢复情况比较/例
2.3两组患者的手术情况及其预后结果显示研究组的入院距确定性手术的时间更长,输血量、确定性手术的时长、救治成功率及并发症情况明显优于对照组,且差异均有统计学意义。研究组患者并发症发生率为13.92%,其中包括2例感染,2例下肢静脉血栓,4例出现坐骨神经牵拉伤及3例尿道损伤,未见急性呼吸窘迫症的出现,所有患者给予对症处理后均治愈,未发生死亡。对照组并发症发生率为32.78%,7例出现坐骨神经牵拉伤,5例尿道损伤,3出现ARDS;3例发生感染;2例下肢深静脉血栓形成。5例患者死亡,其中2例死于器官衰竭,1例失血性休克,1例死于DIC。见表3。
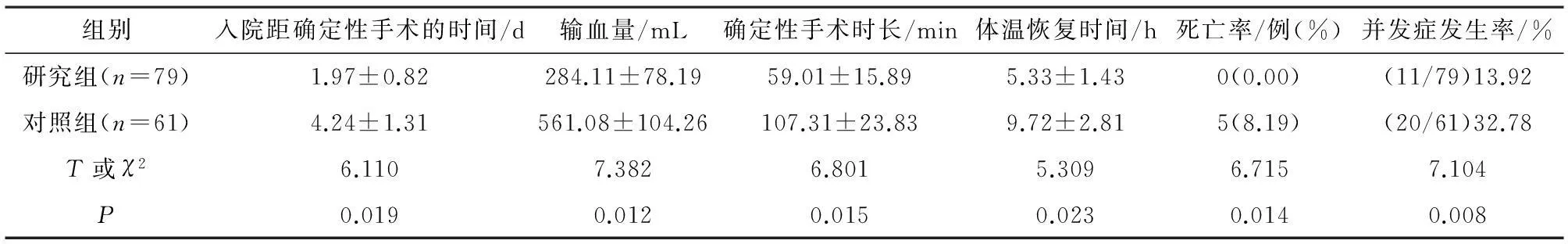
表3 两组患者的手术情况及其预后结果比较
3讨论
不稳定骨盆骨折患者合并多发伤,失血性休克及脏器受损实属常见症状。严重创伤可引起”致死三联征”,即低体温、凝血功能障碍及代谢性酸中毒[6-7]。入院时大多患者生理功能已经耗竭,如果此时给予患者Ⅰ期复杂性确定手术,可能会加重其生理功能的损伤,甚至威胁其生命安全。对生命体征尚不稳定且急需手术治疗的患者采用简便、有效的应急手术处理致命性创伤后再进一步复苏和计划分期手术处理非致命性创伤即为损伤控制。损伤控制在严重创伤以及大量失血的不稳定骨盆骨折合并多发伤患者的救治中意义重大。骨科损伤控制的宗旨即为早期行快速、暂时的有效固定及生命抢救,待全身情况好转后行二期确定性处理[8-9]。随着损伤控制理论的不断发展,损伤控制在骨科骨折救治的应用中显示出前所未有的优越性,正逐渐被引入到创伤骨科领域。本研究通过对比是否采用损伤控制的不稳定骨盆骨折合并多发伤患者的临床效果及预后差异,以明确损伤控制在骨科治疗中的应用价值。
不稳定型骨盆骨折多合并头、胸、腹腔内脏器及四肢的损伤,进行切开复位内固定创伤严重、出血量大、手术时间长,加重其创伤反应,甚至诱发难以控制的全身炎症反应综合征;内环境紊乱、酸中毒和凝血障碍相互作用,又对机体造成内源性“二次打击”,患者往往预后不佳。因此,在不妨碍其他部位的手术操作的情况下,早期救治应采取简单有效的固定方式,降低搬运、检查过程中的继发性损伤,如止血、清创、使用外固定架临时固定骨折等,成为急诊期救治成功的关键。本研究发现通过对不稳定型骨盆骨折合并多发伤患者实施骨科损伤控制的三阶段治疗,患者术后复位优良率为89.87%。患者术后功能恢复优良率为 86.08%,得到了有效的提高。通过骨科损伤控制可明显缩短患者的确定性手术的时长,降低术中出血量,二次创伤性代价明显降低,进一步降低了患者的并发症及死亡率,对术后功能恢复也有积极意义。此结论与相关研究一致[10]。第一阶段以控制大出血、及时处理合并严重合并伤、临时固定骨折,及时进行大出血控制、处理低血容量休克这个最致命因素[11],将损伤后对患者的“二次打击”最小化。研究发现骨盆骨折24 h内的最主要死亡原因是急性出血, 24 h后则为多器官功能衰竭[12],对于合并多发伤的不稳定性骨盆骨折患者出现休克主要与其脏器损伤及骶髂部静脉丛的出血及剧烈疼痛造成。需要在早期掌握患者具体损伤以及血流动力学情况,以便于第一阶段临时固定方式的选择,以稳定骨折、控制出血。简单外固定支架可作为临时固定装置,也可作为最终治疗措施或辅助内固定治疗。对于严重创伤患者在低体温、酸中毒和凝血障碍三联症出现之前给予1 期简易手术,达到挽救患者生命的目的。急诊的救治后进入ICU进行第2阶段的复苏处理,予以全程化的监测和管理,及时纠正机体“致死三联征”的生理功能耗竭状态,稳定患者病情,保证手术治疗不会超出患者身体机能的耐受能力,是进行确定性手术进行的基础。上述处理后患者各项生命体征平稳,此时根据患者的具体骨折及损伤部位实施有效的手术治疗。解剖复位内固定术是常用的方法,但是注意其不适用于凝血功能障碍者,出血危险性大[13]。外固定支架操作简便, 但其复位及固定效果有较大的局限性,疗效往往较差,占用空间较大,不利于患者的日后活动,另外还可增加内固定手术感染的机会。延迟复位手术虽然对骨折复位质量影响不大,且给予患者充裕的时间恢复主要脏器生理机能,减少术后并发症,有利于肢体功能恢复。因此对于需内固定手术的患者,尤其是伴有明显移位的骨折,待患者生理机能恢复后尽早进行确定性手术治疗。
损伤控制技术在不稳定性骨盆骨折,尤其是合并多发伤患者治疗上效果显著,但需要注意其确定性手术时间及其操作要点。有学者认为伤后36~72 h为较好的时机,但是基于损伤控制的理念,病情平稳是进行手术的基本保障。对于液动力学不稳定者,即使已经伤后72 h还不宜进行手术。因此,需要综合考虑时间及患者生理状态[14]。当低温、酸中毒状态纠正、血液动力学状态稳定时才能予以确定性手术。本研究中分别于伤后2~10 d、病情稳定后性确定性手术。另外,注意损伤控制技术的手术要点。早期尽量简化手术,全面评价外伤程度迅速采取止血、临时固定的处理,强调“挽救生命、有限损伤”;控制污染、密切监测各项生命体征及凝血功能、在患者在病情稳定后再择期手术终极治疗骨折,尽量避免各种血管及神经损伤。
4结论
损伤控制技术的应用符合多发伤性的不稳定型骨盆骨折的临床特点,通过早期对危及生命创伤的抢救、及时稳定患者病情,提高患者耐受性,对Ⅱ期的确定性治疗奠定了可靠基础,可以有效提高患者的生存率及功能恢复。
参考文献:
[1]刘磊.损伤控制骨科在不稳定骨盆骨折治疗中的应用[D].石家庄:河北医科大学,2013.
[2]冯斌,姚爱明,孟杨,等.损伤控制在不稳定骨盆骨折中的应用[J].徐州医学院学报,2010, 30(12):869-870.
[3]董航.损伤控制理论在合并骨折多发伤中的临床应用研究[D].广州:广州中医药大学,2010.
[4]李高舜,叶招明,陈永志,等.应用损伤控制骨科治疗复合伤中的胫骨上段粉碎骨折[J].中国骨伤,2011,24(7):600-602.
[5]吴金.损伤控制策略在ICU中的应用及其价值研究[J].安徽医药,2011,15(9):1101-1103.
[6]马勇.骨科损伤控制在不稳定骨盆骨折合并四肢多发骨折治疗中的应用分析[J].中国伤残医学,2014,22(4):61-62.
[7]梁进华.骨科损伤控制在不稳定骨盆骨折合并四肢多发骨折治疗中的应用分析[J].微创医学,2014,9( 4):524-525.
[8]王娟,张奇,陈伟,等.不稳定骨盆骨折的救治经验和教训[J].中华创伤杂志, 2011,27(4):296-299.
[9]尹虎,何举仁,宁瑞霞.损伤控制骨科理念在对不稳定型骨盆骨折治疗中的应用[J].当代医学,2013,35(18):2777- 2778.
[10] 冯延冰.观察骨科损伤控制在不稳定骨盆骨折合并四肢多发骨折治疗中的应用效果[J].中国保健营养,2013(1):106-107.
[11] 冯劲峰, 宋振顺.损伤控制性手术相关并发症诊治进展[J].中华创伤杂志, 2011,27(10):957-960.
[12] 施建国,侯振海,周继红,等.不稳定型骨盆骨折合并多发伤的损伤控制[J].中国现代手术杂志,2010,14(6):447-449.
[13] 李山珠,袁锋,张世民.不稳定型骨盆骨折的救治及手术治疗[J].中国矫形外科杂志,2012,20(6):485-490.
[14 ] 胡海波,禹宝庆,刘辉.不稳定型骨盆骨折治疗中损伤控制骨科的应用[J].实用骨科杂志,2008,14(10):584-586.
1.2治疗方法研究组:采用DCO技术治疗。第一阶段:早期急救处理。建立多处静脉通道,控制出血,补充血容量,控制感染,积极抗休克等。采用创伤性未控制出血性休克液体复苏原则(限制性容量复苏)进行复苏处理。止血前给予少量的林格乳酸钠溶液(LR),以维持机体基本血容量需要,经过止血处理后再予以充分复苏。并请相关科室处理脑部、腹部等合并伤,及时给予伤情评估。根据患者的伤势、部位给予早期的外固定治疗,结扎、填塞盆腔出血、栓塞髂内动脉,对活动性出血的伤口以无菌敷料填塞止血注意优先处理危及生命的创伤。对胸腰椎骨折压迫脊髓的患者行简单椎板减压;四肢骨折早期行清创、牵引或长条状木板临时简单固定。合并颅脑伤的行开窗减压或开颅手术;中等量以上的气胸或血胸予以胸腔闭式引流术,腹腔内脏器损伤予剖腹探查,直肠损伤行肠道修补或造瘘,膀胱或尿道损伤行膀胱造瘘或留置导尿。DCO组一期手术耗时40 min~1.8 h,平均(1.21±0.44)h,术中输血300~5 000 mL,平均 (800±200)mL。第二阶段:复苏治疗。所有患者均进入重症监护室,监测生命体征,积极纠正酸中毒,改善凝血的功能,呼吸支持,防止多器官功能损伤,尤其是针对患者所出现的“死亡三联征”,即低体温、代谢性酸中毒酸中毒、凝血功能异常的调整。重新检査评估患者整体情况,注意患者挤压综合征等的出现;必要时进行DCO早期简化手术,以抢救生命,包括张力性气胸、急性心包填塞、硬膜外血肿去骨瓣血肿清除、脑室引流,月晶疮修补、肝脾破裂修补术、肺修补术等。第三阶段:确定性治疗。患者病情稳定后,先取出盆腔内的填塞物,视患者首次手术复位情况决定进行Ⅱ期确定性手术治疗,以切开复位内固定治疗为主,包括重建钢板固定骨盆前环损失,经前路使用重建钢板固定后环损伤,经后路使用松质骨螺钉或骶骨棒等。其中 7 例骨盆骨折选用外固定架持续固定,24 例行切开复位内固定;11 例进行锁定加压钢板或骶髂螺钉微创内固定作为终极治疗,4例选择保守治疗。
收稿日期:(2015-10-11,修回日期:2015-11-23)
基金项目:上海市自然科学基金资助项目(No 13ZR1434100)
doi:10.3969/j.issn.1009-6469.2016.01.034
