WHOI、II级脑膜瘤MR表现对比研究及病理类型分析
2017-08-11广东省人民医院放射科广东广州510080
广东省人民医院放射科(广东 广州 510080)
童鹏飞 张忠林 易晓敏梁长虹
WHOI、II级脑膜瘤MR表现对比研究及病理类型分析
广东省人民医院放射科(广东 广州 510080)
童鹏飞 张忠林 易晓敏梁长虹
目的 对比分析WHOⅡ级脑膜瘤和WHOI级脑膜瘤的影像征象,更好地对两者进行鉴别诊断。方法 收集本院经手术治疗的137例WHO I级脑膜瘤与32例WHOⅡ级脑膜瘤的影像、病理资料,对两种不同级别脑膜瘤的病理类型及影像征象(形态、肿瘤有无囊变、平扫信号均匀性、强化均匀性、瘤周水肿程度、瘤脑界面、脑膜尾征、邻近颅骨改变等)进行回顾性分析。结果 169例脑膜瘤中WHOⅠ级脑膜瘤137例,WHOⅡ级脑膜瘤32例,本组WHO II级脑膜瘤与WHO I级脑膜瘤相比,分叶状、肿瘤囊变、平扫信号不均、强化不均匀程度、瘤周水肿程度、瘤脑界面模糊6项MR征象差异有统计学意义(P<0.05);邻近颅骨改变、脑膜尾征差异无统计学意义(P>0.05)。结论 WHOⅡ级脑膜瘤与WHO I级脑膜瘤在肿瘤分叶、囊变、平扫信号均匀性、瘤周水肿、瘤脑界面、强化均匀程度方面存在差异,有助于鉴别这两种级别脑膜瘤。
WHO I、II级脑膜瘤;磁共振成像;病理学;鉴别诊断
脑膜瘤是中枢神经系统最常见的脑外肿瘤,2007版WHO中枢神经系统肿瘤分型将脑膜瘤分为3级,15个病理亚型,其中Ⅰ级为良性,生长缓慢,手术切除后不易复发;Ⅱ级生物学行为具有潜在恶性,复发风险高。两者的预后及治疗方法的选择明显不同[1]。术前通过影像学征象分析正确鉴别,将有助于手术方法和辅助治疗计划的选择,进而改善患者预后。Ⅱ级中以非典型性脑膜瘤最多见,其影像学表现多样,使 II级与部分Ⅰ级脑膜瘤影像学表现存在重叠[2],有时鉴别困难。本文收集经病理证实的WHOI、Ⅱ级脑膜瘤共169例,分析其病理类型及MR表现,提高对I、Ⅱ级脑膜瘤的影像鉴别诊断水平。
1 材料与方法
1.1 一般资料在我院2010~2015年经手术及病理证实的脑膜瘤病例中筛选出Ⅱ级脑膜瘤32例,WHOI级脑膜瘤137例,共169例。其中男39例,女130例,年龄22~78岁,平均52岁。
1.2 方法图像经2名5年以上阅片经验主治医师盲法读片2次,对本组WHO I、II级脑膜瘤分叶、囊变、平扫信号、强化特点、瘤周水肿程度、瘤脑界面、脑膜尾征及邻近骨质改变等8个方面影像特征分别进行评判,并取得一致评判意见。
1.3 统计学方法采用SPSS19.0软件,组间计数资料差异比较采用χ2检验,P<0.05代表差异具有统计学意义。
2 结 果
2.1 WHO I、II级脑膜瘤病理类型169例I、II级脑膜瘤中各病理亚型脑膜瘤所占比例,见表1。
2.2 WHOI、II级脑膜瘤MRI征象统计学分析结果169例I、II级脑膜瘤中,肿瘤分叶、囊变、平扫信号均匀性、瘤周水肿、瘤脑界面、强化均匀程度方面存在差异,差异有统计学意义(P<0.05);脑膜尾征及邻近骨质改变方面差异无统计学意义(P>0.05)。I、II级脑膜瘤统计结果见表2,MRI征象见图1-12。
3 讨 论
3.1 WHOI、II级脑膜瘤病理类型及发生率脑膜瘤是颅内非神经上皮组织起源中最常见的肿瘤,占颅内肿瘤的13%~26%[3]。2007年WH0中枢神经系统肿瘤分类中分为3级,共15个病理亚型。I级为良性脑膜瘤,包括上皮型、纤维型、血管瘤型、砂粒体型、过渡型、微囊型、淋巴细胞丰富型、分泌型及化生型,共9型;Ⅱ级介于良恶性之间,包括非典型性、透明细胞型及脊索样型,共3型[1]。I级脑膜瘤约占脑膜瘤的70%左右[4],其中上皮型、纤维型、过渡型为常见病理类型,而分泌性、化生型、微囊型及淋巴细胞丰富型为少见类型[5]。本组I级脑膜瘤中,上皮型最多,而分泌型及淋巴细胞丰富型均未见。在I级脑膜瘤少见类型中,微囊型脑膜瘤Shimoji等[6]报道其发病率约为1.6%。化生型脑膜瘤较为罕见,文献仅有个别病例报道[7]。II级脑膜瘤约占脑膜瘤的20%,具有潜在恶性,有较高的侵袭性及复发率。非典型性脑膜瘤为II级脑膜瘤中最多见类型,约占脑膜瘤的4.7~7.2%[8],可以是上述各亚型的非典型性改变[9],但病理学特征与上述各型不同,表现为核分裂活性、异型性增高,细胞密度高、核质比较高,局部伴有坏死[10]。脊索样型和透明细胞型脑膜瘤较罕见,分别占脑膜瘤的0.5%~1%[11]和0.2%~1%[12]。
3.2 各组MR征象在WHOI、II级脑膜瘤的鉴别价值讨论
3.2.1 分叶征:一般认为肿瘤细胞增生活跃造成肿瘤生长速率的各向异性,造成肿瘤呈分叶状外观。II级脑膜瘤肿瘤细胞的有丝分裂及增殖活性较I级脑膜瘤活跃[13],所以分叶征象会更加明显。
3.2.2 囊变:II级脑膜瘤囊变者较多可能与其生长迅速,细胞增殖活跃,易造成肿瘤内部缺血缺氧、坏死,进而液化囊变有关。有文献[14]报道微囊型脑膜瘤(I级)出现囊变较非典型脑膜瘤(II级)更明显,与微囊型脑膜瘤脑脊液局限包裹、瘤体变性及蛋白液体渗出有关。本组I级脑膜瘤中,微囊型脑膜瘤较少,可能造成I级脑膜瘤囊变率的低估。但由于微囊型脑膜瘤在实际临床工作中较为少见,故囊变征象的出现对鉴别I、II级脑膜瘤仍具有一定意义。
3.2.3 平扫信号及强化均匀性:肿瘤MR平扫及强化不均原因较多,主要包括肿瘤细胞生长迅速造成的局部细胞密度不同以及坏死、囊变或出血造成的成分混杂。值得注意的是,本组II级脑膜瘤,尤其是脊索瘤样脑膜瘤出现不同程度出血信号,而I级脑膜瘤无此改变,提示信号不均,特别是出血信号有助于II级与I级脑膜瘤的鉴别。
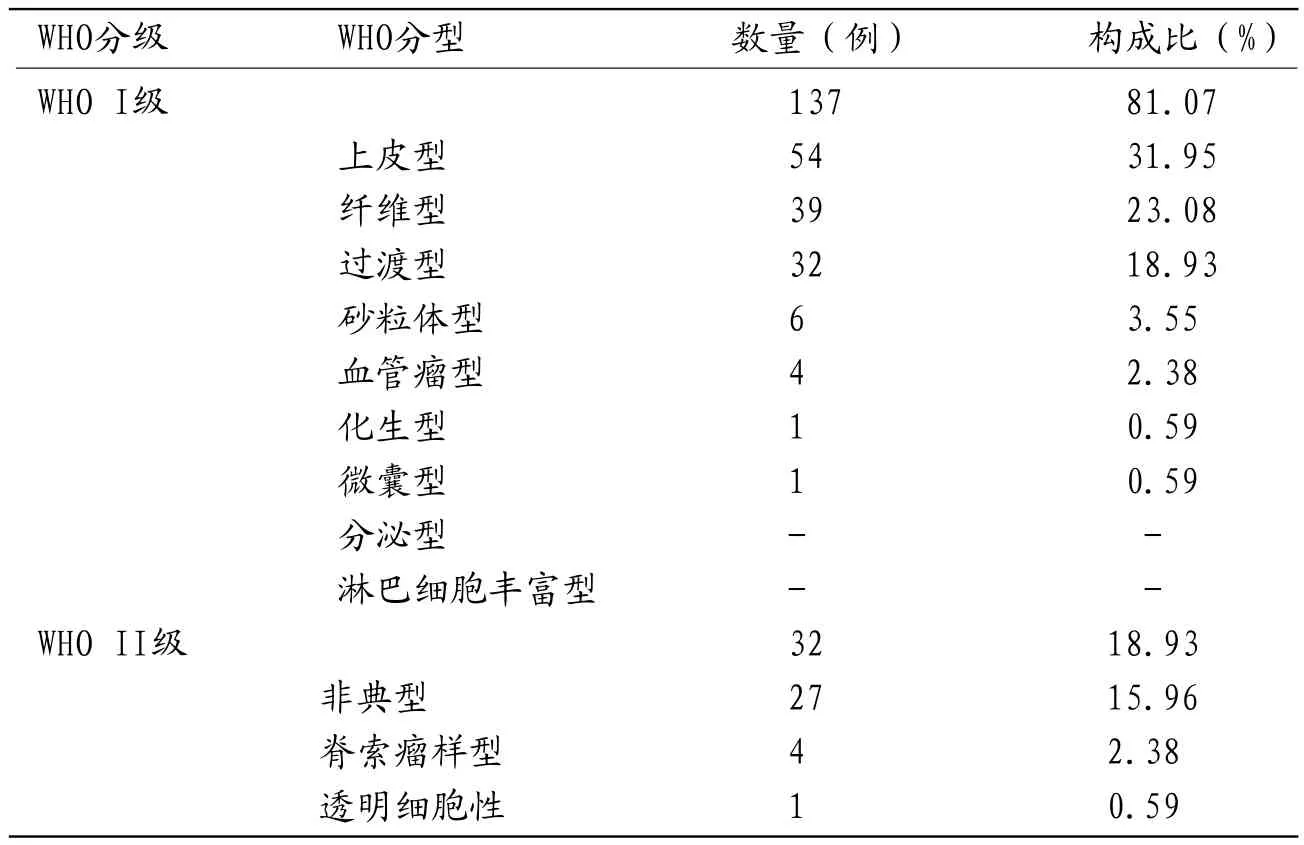
表1 WHOI、II级脑膜瘤病理类型
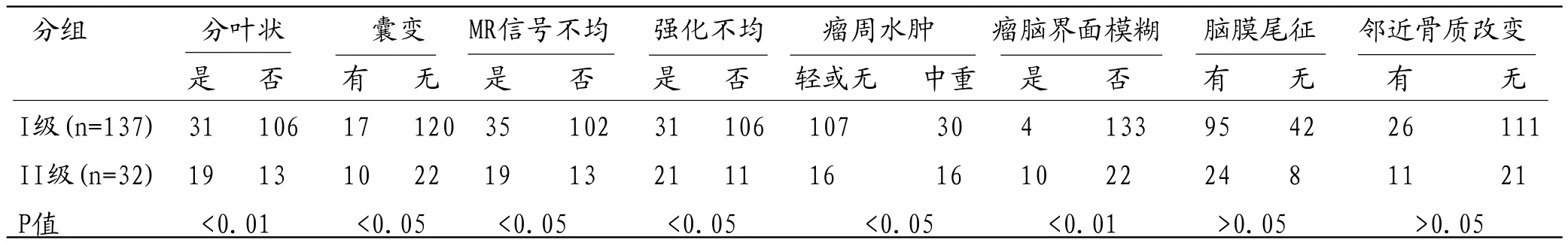
表2 WHOI、II级脑膜瘤MRI征象统计学分析
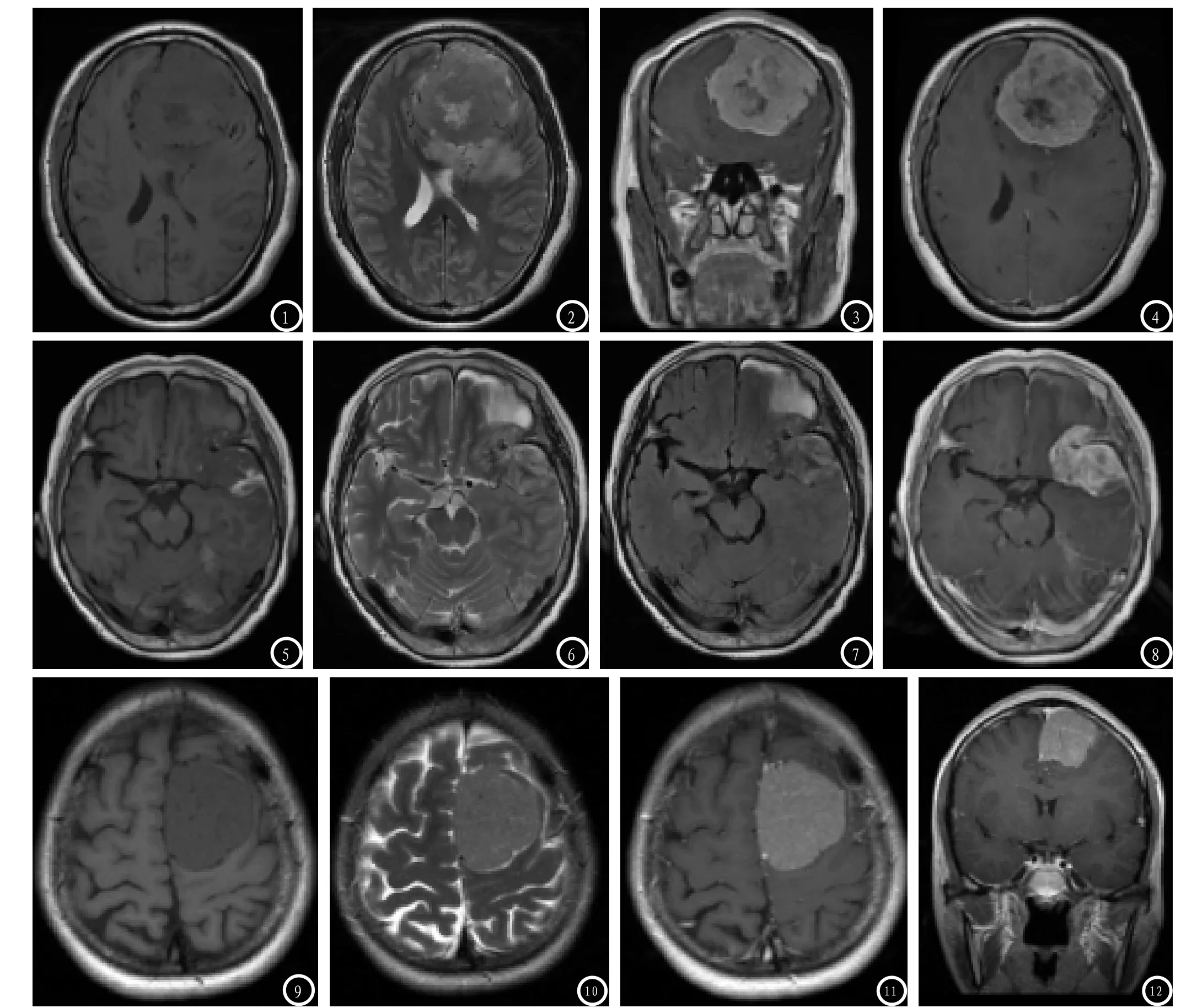
图1-4 男,41岁,非典型脑膜瘤(WHOII级),T1WI横断面左额肿瘤信号不均,分叶状外观(图1);T2WI横断面扫描病灶内可见长Tl长T2信号影,肿物周围可见水肿带(图2);MR增强扫描见明显不均匀强化(图3、4)。图5-8 女,70岁,脊索瘤样脑膜瘤(WHOII级),T1WI横断面左额颞肿瘤呈明显分叶状,信号不均,可见短T1出血信号(图5);T2WI及T2FLAIR横断面病灶周围见中度水肿(图6、7);MR增强扫描见明显不均匀强化(图8)。图9-12女,41岁,上皮型脑膜瘤(WHOI级),T1WI横断面左肿瘤呈类圆形,信号均匀(图9);T2WI横断面病灶周围未见明确水肿带(图10);MR增强扫描见均匀强化(图11、12)。
3.2.4 瘤周水肿:II级脑膜瘤对周围脑组织呈浸润性生长,使得肿瘤周围的蛛网膜和软脑膜连续性被破坏,并分泌较多血管内皮生长因子(VEGF),从而可引发严重的瘤周水肿[15]。本组病例研究结果与Vignes等[16]研究一致,因此,瘤周水肿程度有助于术前鉴别该两种级别脑膜瘤。
3.2.5 瘤脑界面:MRI显示肿瘤与瘤周水肿间的长T1脑脊液裂隙为瘤脑界面[18],为脑外肿瘤较为特征性的表现。本组资料显示II级脑膜瘤脑界面较I级脑膜瘤模糊,这与岳英杰等[19]报道一致。可能与II级脑膜瘤分化较差的肿瘤细胞对周围组织呈浸润性生长有关,不同于I级脑膜瘤的物理推挤作用。
3.2.6 脑膜尾征:脑膜尾征是肿瘤直接侵犯或长期刺激脑膜,造成肿瘤边缘脑膜增厚强化[17]。本研究发现此征象在两组间差异无统计学意义,与相关报道[18]一致,可能与脑膜尾征形成原因较多,脑膜瘤良性或恶性生长方式均可刺激邻近脑膜形成脑膜尾征。提示脑膜尾征在I、II级脑膜瘤的鉴别中作用有限。
3.2.7 邻近骨质改变:本研究发现此征象在两组脑膜瘤间差异无统计学意义。脑膜瘤邻近骨质改变通常表现为骨质变薄、增生硬化,或不同程度骨质破坏。可能因为MRI对局部颅骨细节的观察,尤其是轻度骨皮质改变敏感性较差,对骨质改变的类型判断较困难[19],且邻近颅骨骨质改变的程度与肿瘤大小、生长部位都有一定相关性[20]。
综上所述,WHO II级脑膜瘤的分叶征、囊变、平扫MR信号不均及强化不均、瘤周水肿程度、瘤脑界面模糊较WHO I级脑膜瘤明显,故以上征象在鉴别这两种级别的脑膜瘤中具有一定的价值。
[1]Louis DN,Ohgaki H,Wiestler O D,e t a l.T h e 2 0 0 7 W H O classification of tumours of the central nervous system[J]. A c t a n e u r o p a t h o l o g i c a, 2007,114(2):97-109.
[2]莫信,汤小俐,谭长连.不典型脑膜瘤MRI表现及误诊分析[J].磁共振成像,2015(4):258-265.
[3]O'Leary S, Adams WM,Parrish RW.Atypical imaging appearances of intracranial meningiomas[J]. C l i n i c a l r a d i o l o g y, 2007,62(1):10-17.
[4]岳英杰,费昶,张健.脑膜瘤WHO分级及其基因学研究进展[J].现代生物医学进展,2012(9):1788-90.
[5]张皓,缪竞陶,沈天真.动态增强磁化率MR灌注成像在脑膜瘤分型中的价值[J].中国CT和MRI杂志, 2005(3):3-5,67.
[6]Shimoji K,Yasuma Y,Mori K. Unique radiological appearance of a microcystic meningioma[J]. Acta neurochirurgica,1999,141( 10):1119-1121.
[7]Gasparinho MG,Ferreira M, L a v r a d o r J P.R e v i s i t i n g Lipomatous Meningioma: A Case Report and Review of an Unusual Entity[J].International journal of surgical pathology, 2015,23(5):399-403.
[8]Jenkinson MD,Weber DC,Haylock BJ.Atypical meningoma: current management dilemmas and prospective clinical trials[J]. Journal of neuro-oncology, 2015,121(1):1-7.
[9]孟庆梅,张洪业.非典型性脑膜瘤的CT、MRI表现[J].中国CT和MRI杂志,2014(4):66-68.
[10]Colli BO,Carlotti Junior CG, Assirati Junior JA. Atypical and anaplastic meningiomas in a public hospital in Sao Paulo State,Brazil[J]. Arquivos de neuro-psiquiatria, 2015,73(9):770-778.
[11]孙屏,吕慧,肖燕.颅内脊索样脑膜瘤2例临床病理分析[J]. 诊断病理学杂志. 2015(10):621-624.
[12]Chen H,Li XM,Chen YC,et al.Intracranial clear cell meningioma: a clinicopathologic s t u d y o f 1 5 c a s e s[J]. A c t a n e u r o c h i r u r g i c a, 2011,153(9):1769-1780.
[13]余晶晶,梁伟,周军,等.非典型脑膜瘤的临床病理特点及预后分析[J].肿瘤学杂志,2013(7):553-557.
[14]岳松虹,魏晋艳,周俊林.微囊型脑膜瘤与非典型性脑膜瘤影像学对比研究[J].中国医学影像学杂志, 2014(12):891-894.
[15]Azizyan A,Eboli P,Drazin D. Differentiation of benign angiomatous and microcystic meningiomas with extensive peritumoral edema from high grade meningiomas with aid of diffusion weighted MRI[J]. BioMed research international, 2014,2014:650939.
[16]Vignes JR, Sesay M, Rezajooi K. Peritumoral edema and prognosis in intracranial meningioma surgery[J]. Journal of clinical neuroscience : official journal of the Neurosurgical Society of Australasia. 2008,15(7):764-768.
[17]程敬亮,赵艺蕾,王斐斐,等. 脑膜瘤“脑膜尾征”的MRI表现及其病理学基础[J].磁共振成像, 2010(2):115-119.
[18]岳英杰,费昶,张健.WHO Ⅰ、Ⅱ、Ⅲ级脑膜瘤MRI表现的差异[J].国际神经病学神经外科学杂志,2012(2):138-142.
[19]朱锡德,费昶,朱涛.磁共振成像在颅脑创伤诊断中的应用[J].国际神经病学神经外科学杂志,2007(1):24-27.
[20]陈星荣,沈天真,耿道颖.脑膜瘤[J].中国医学计算机成像杂志,2003(3):147-190.
(本文编辑: 张嘉瑜)
The Comparative Study of MRI between WHO Grade I and II Meningiomas and their Pathological Research
TONG Peng-fei, ZHANG Zhong-lin, LIANG Chang-hong, et al., Department of Radiology, Guangdong General Hospital, Guangzhou 510080, Guangdong Province, China
ObjectiveTo analyze imaging features of WHO grade I, II meningiomas for a better differential diagnosis. Methods The pathological and imaging data of 137 cases of grade I meningioma and 32 cases of grade II meningioma which were treatable by surgery were studied in terms of pathological types and MRI features such as lobulated sign, necrosis and cystic change, homogenous signal intensity, homogenous enhancement, peritumoral edema, brain tumor interface, dural tail sign and adjacent bone change.Results In 169 intracranialmeningiomas, there are 137 gradeⅠmeningiomas and 32WHO gradeII meningiomas. Differences in lobulated sign, necrosis and cystic change, heterogeneous enhancement and heterogeneous signal intensity, peritumoral edema, brain tumor interface, between WHO grade I meningioma and WH0 grade II meningioma were statistically significant(P<0.05), dural tail sign and adjacent bone change were not statistically significant(P>0.05). Conclusion The MRI features such as lobulated sign, necrosis and cystic change, peritumoral edema, brain tumor interface, homogenous signal intensity and homogenous enhancement are helpful in differential diagnosis of WHO grade I meningioma and WH0 grade II meningioma.
WHO Grade I、II Meningioma; Magneticresonance Imaging; Pathology; Differential Diagnosis
R445.2; R739.41
A
10.3969/j.issn.1672-5131.2017.08.008
2017-07-11
张忠林
