急性缺血性脑卒中患者静脉溶栓后不同部位出血转化的影响因素
2016-03-01冯跃明
冯跃明 杨 辉
海南琼海市人民医院神经内科 琼海 571400
急性缺血性脑卒中患者静脉溶栓后不同部位出血转化的影响因素
冯跃明杨辉
海南琼海市人民医院神经内科琼海571400
【摘要】目的分析急性缺血性脑卒中患者静脉溶栓后不同部位出血转化的影响因素。方法回顾性分析我院于2010-03—2013-09接受静脉溶栓治疗的300例急性缺血性脑卒中患者,按溶栓治疗后2个疗程内行头颅CT检查,根据脑内有无出血性转化分为HT组及无HT组,根据出血部位的不同HT组分为深部位HT组和浅部位HT组。采用单因素和Logistic回归多因素分析静脉溶栓治疗后出血性转化的危险因素。结果经Logistic 回归单因素分析可知,发病到治疗时间/既往糖尿病史、梗死面积大小、TOAST分型、入院时GCS评分与入院时NIHSS评分等均是影响急性缺血性脑卒中患者溶栓治疗后出血转化的影响因素;经Logistic回归多因素分析可知,入院时NIHSS评分是影响深部位缺血性脑卒中患者出血转化的最危险因素,其次是既往糖尿病史、心源性栓塞型等,入院时GCS评分影响最小;既往糖尿病史是影响浅部位缺血性脑卒中患着出血转化的最危险因素,其次是入院时NIHSS评分、心源性栓塞型等,入院时GCS评分影响最小。结论既往糖尿病史、入院时NIHSS评分、心源性栓塞型等均是影响深部位和浅部位缺血性脑卒中患着出血转化的独立性因素,为临床诊断治疗提供参考依据。
【关键词】急性缺血性脑卒中;出血转化;影响因素
脑卒中是一种发病率、致残率和致死率均很高的疾病[1]。静脉溶栓治疗是急性脑卒中患者最有效的治疗方法,但出血转化(hemorrhagic transformation,HT)是溶栓治疗最常见的并发症[2],严重影响了急性脑卒中患者的预后。据文献[3]报道,不同脑组织的侧支循环和缺血耐受性具有显著差异,不同部位脑出血的影响因素不同。本文回顾性分析我院2010-03—2013-09静脉溶栓治疗的300例急性缺血性脑卒中患者,分析HT出血转化的影响因素。
1资料与方法
1.1一般资料回顾性分析我院2010-03—2013-09接受静脉溶栓治疗的300例急性缺血性脑卒中患者,溶栓治疗后2个疗程内行头颅CT检查,根据脑内有无出血性转化分为HT组及无HT组,根据出血部位的不同HT组分为深部位HT组和浅部位HT组。所有急性缺血性脑卒中患者均符合第4届全国脑血管病学会议修订的急性缺血性脑卒中诊断标准。HT组与无HT组患者分别为100例、200例,深部位HT组和浅部位HT组患者分别为60例、40例。HT组与无HT组患者在性别、年龄、既往饮酒史、既往吸烟史等无显著性差异(P>0.05)。见表1。

表1 HT组与无HT组一般资料比较
1.2纳入标准(1)诊断为急性脑梗死年龄>65岁的老年患者;(2)发病至溶栓治疗15 h以内;(3)美国国立卫生研究院卒中量表(NIHSS)评分≥4分;(4)从静脉溶栓治疗开始时,脑功能障碍持续>0.5 h;(5)经头颅MRI或CT检测排除颅内已经出血;(6)患者自愿同意本次试验。
1.3排除标准(1)合并血液病及严重的肝、肾衰竭;(2)病前任何原因所致的生活不能自理;(3)经临床检查既往有颅内出血史的老年患者;(4)不配合调查者。
1.4观察指标通过溶栓后24 h内复查CT或MRI影像评估出血转化,记录所有患者的临床治疗,记入表格。不同部位出血转化的定义:(1)深部位出血转化:发生在基底节、内囊、外囊和丘脑的所有出血转化;(2)浅部位的出血转化:上述区域以外的出血转化。
1.5统计学方法采用SPSS 16.0软件进行正态性检验,采用Logistic回归分析方法逐步分析。若变量计量资料呈正态分布,方差齐采用t检验,如计量资料不符合正态性分布,计数资料比较采用χ2检验。采用方差分析重复测量的计量资料,采用LSD-t检验进行两两比较。P<0.05为差异有统计学意义。
2结果
2.1急性缺血性脑卒中患者溶栓治疗后出血转化的单因素分析经Logistic回归单因素分析可知,发病到治疗时间、既往糖尿病史、梗死面积大小、TOAST分型、入院时GCS评分与入院时NIHSS评分等均是影响急性缺血性脑卒中患者溶栓治疗后出血转化的影响因素。见表2。

表2 急性缺血性脑卒中患者溶栓治疗后出血转化的单因素分析
2.2深部位HT组与浅部位HT组溶栓治疗后出血转化的单因素分析经Logistic回归多因素分析可知,入院时NIHSS评分是影响深部位缺血性脑卒中患着出血转化的最危险因素,其次是既往糖尿病史、心源性栓塞型等,入院时GCS评分影响最小;既往糖尿病史是影响浅部位缺血性脑卒中患者出血转化的最危险因素,其次是入院时NIHSS评分、心源性栓塞型等,入院时GCS评分影响最小。见表3。
3讨论
出血性转化是缺血性脑卒中当中常见的并发症[4],HT发生可加重其脑损伤,扩大缺血性脑卒中治疗过程中的难度,明显影响了缺血性脑卒中患者溶栓治疗的临床疗效。HT是指在急性脑梗死后梗死区或梗死血管分布区出现的出血,是脑梗死的一种特殊形式及自然转归过程之一。根据影像学分型,HT分为出血性梗死和脑血肿形成;根据临床表现,分为症状性脑出血和无症状性脑出血两类。现代医学认为[5],HT的发生机制:(1)发生闭塞状况的血管出血。当脑血管被栓塞后,由于栓子发生碎裂、溶解或远端的血管麻痹性扩张,使栓子随着血流移向血管远端,此时远端的血管已经发生缺血性坏死,在血压的压迫作用下发生破裂、出血,进而形成出血性脑梗死。(2)脑内侧支循环的开放,特别是大面积脑梗死后,由于脑内出现脑水肿,脑梗死周围组织毛细血管受到的压力增大而发生缺血坏死和内皮损害。如果能了解HT的临床特点、危险因素情况,并以此为评估指标而预测病情的预后[6]。与次同时,对其进行干预,无疑可以提高抗凝及溶栓等治疗的安全性。NHISS评分能够有效反映缺血性脑卒中患者病情严重的程度,分值越高,病情越严重。本研究表明,入院时NIHSS评分是影响HI患者重要的独立性因素,包括深部和浅部位HI患者,但对深部位HI患者影响较大。梗死面积是影响HT患者重要的独立因素,随着脑内梗死面积范围的增大,HT的风险增加。基本机制可能是患者脑内出现大面积梗死后,脑内出现脑水肿,从而使周围组织毛细血管受到较强的压力而产生缺血坏的现象,内皮受损,患者脑内水肿减退后,脑组织侧支循环开放,已发生缺血性坏死的毛细血管破裂,引起梗死周边斑点片状出血[7-8]。本研究发现,HT患者的既往糖尿病比例较无HT组显著高,是影响急性缺血性脑卒中患者出现HT现象的又一独立性因素。有报道认为[9],可能机制是在氧化应激的作用下患者体内的血管内皮细胞表达基质金属蛋白酶-9活性增高,致使患者发生HT现象;也有报道称[10],脑梗死时血糖增高可使梗死面积扩大25倍,出血机会增加5倍。本研究发现,发病至溶栓治疗时间也是影响患者出现HT现象的因素之一,这有可能与治疗不及时导致病情加重有关。单因素分析显示,心源性栓塞型卒中与HT有关,包括深部和浅部位HI患者。这可能与脑栓塞后栓子溶解或移向血管远端造成血流再通有关,因此,心源性栓塞型卒中是发生HT现象的的危险因素。
综上所述,既往糖尿病史、入院时NIHSS评分、心源性栓塞型等均是影响深部位和浅部位缺血性脑卒中患着出血转化的独立性因素,为临床诊断治疗提供参考依据。
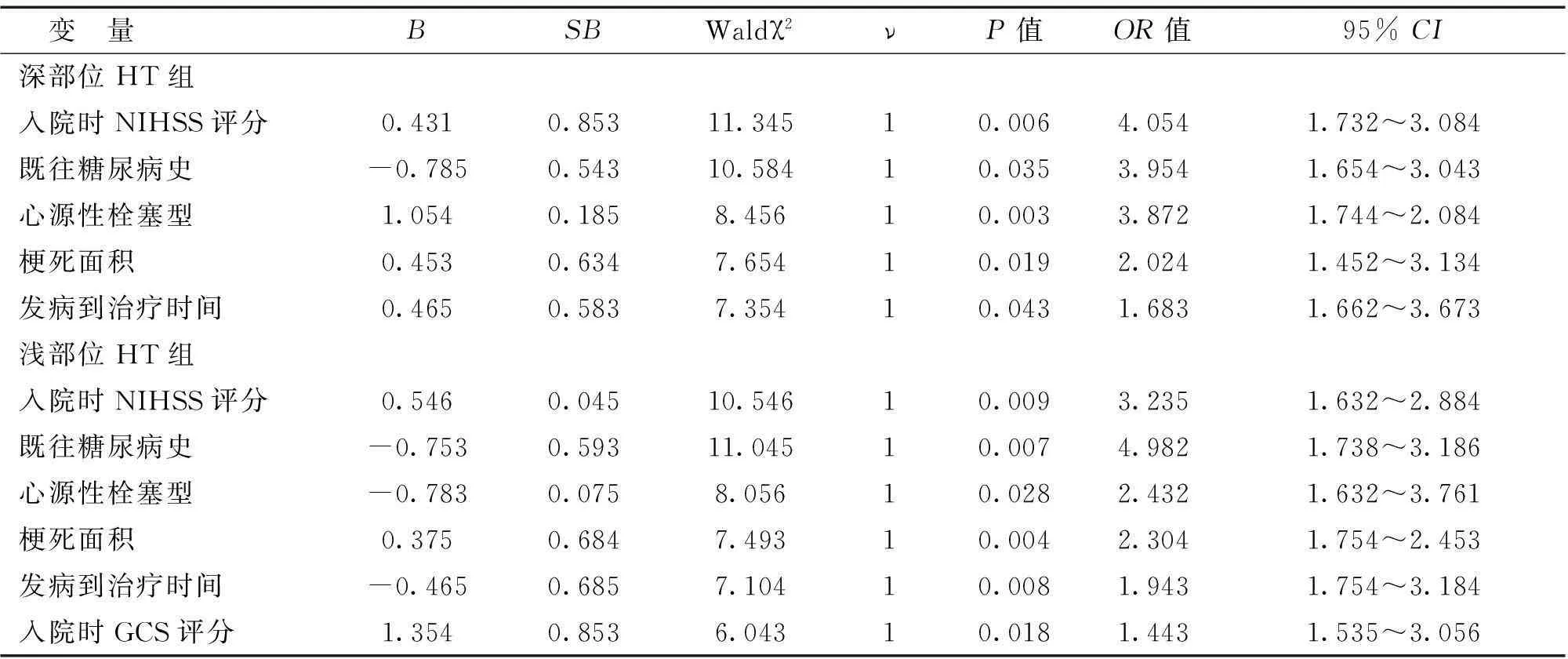
表3 深部位HT组与浅部位HT组溶栓治疗后出血转化的单因素分析
4参考文献
[1]严慎强,万锦平,国杨,等. 合并颅内微出血对急性缺血性卒中患者静脉溶栓治疗后临床结局的影响[J]. 浙江大学学报:医学版,2014,43(1):20-27.
[2]黄银辉,李明媚,陈振杰,等. 急性缺血性脑卒中静脉溶栓后出血性转化危险因素分析[J]. 中国神经精神疾病杂志,2013,39(10):581-586.
[3]万锦平,张圣,刘克勤,等. 急性缺血性卒中患者静脉溶栓后不同部位出血转化的危险因素及预后分析[J]. 浙江大学学报:医学版,2014,43(1):36-42.
[4]林悦涵,楼敏,朱仁洋,等. 多模式MRI指导缺血性脑卒中静脉溶栓降低出血转化的研究[J]. 浙江大学学报:医学版,2012,41(6):665-671.
[5]李小刚,张新宇,王力平,等. 急性缺血性脑卒中rt-PA静脉溶栓后出血性转化的特殊类型[J]. 中国卒中杂志,2006,1(6):407-411.
[6]朱丽丽,李绍东,杨春,等. 急性缺血性脑卒中出血转化的磁敏感成像研究[J]. 徐州医学院学报,2010,30(1):57-59.
[7]黄银辉,李明媚,陈振杰,等. 急性缺血性脑卒中静脉溶栓后出血性转化危险因素分析[J]. 中国神经精神疾病杂志,2013,39(10):581-586.
[8]王世芳,肖卫民,吴志强. 急性脑梗死静脉溶栓后早期脑出血转化的相关因素分析[J]. 赣南医学院学报,2013,33(2):199-202.
[9]贺涓涓,尚文锦,吴琪,等. 脑梗死静脉溶栓治疗后出血性转化临床分析[J]. 中国神经免疫学和神经病学杂志,2012,19(3):170-174;178.
[10]张中银,谭琦,陈豪. 急性脑梗死静脉溶栓的临床研究[J]. 卒中与神经疾病,2004,11(4):236-237.
(收稿2014-10-13)
【中图分类号】R743.33
【文献标识码】A
【文章编号】1673-5110(2016)03-0059-03
