超声引导胸椎旁神经阻滞对于肋骨骨折患者术后镇痛效果的影响
2016-02-08王爱忠李谦平成少飞
张 瑛,陈 军,王爱忠,李谦平,成少飞
·论 著·
超声引导胸椎旁神经阻滞对于肋骨骨折患者术后镇痛效果的影响
张 瑛,陈 军,王爱忠,李谦平,成少飞
目的 观察超声引导胸椎旁神经阻滞(TPVB)对于肋骨骨折患者术后镇痛效果的影响。方法 40例择期行肋骨骨折切开复位内固定术的患者,随机分为全麻组(GA组,n=20)和全麻联合胸椎旁神经阻滞组(GA+TPVB组,n=20)。GA组接受标准的全身麻醉。在GA+TPVB组,全麻诱导后以0.5%罗哌卡因行患侧超声引导胸椎旁神经阻滞。所有患者在麻醉后恢复室(PACU)开始接受含有舒芬太尼的静脉镇痛泵,术后前3d应用注射用帕瑞昔布钠(特耐)40mg静脉推注,每日2次。记录两组患者术中切皮前后5min平均动脉压(MAP)及心率(HR)变化,术中舒芬太尼的用量;于术后1、12、24、48和72h对患者进行静息和活动下(深呼吸、咳嗽时)疼痛评估,主要预后指标为所有视觉模拟评分法(VAS);记录患者满意度;同时观察术后有无血肿、恶心、呕吐、呼吸抑制等不良反应的发生。结果 与GA组比较,GA+TPVB组切皮前后MAP、HR波动明显减小(P<0.05),术中舒芬太尼用量明显减少(P<0.05);两组患者术后1、12、24、48h的VAS有显著差异,与GA组比较,GA+TPVB组VAS明显降低(P<0.05);GA组和GA+TPVB组术后呕吐发生率分别为15%和0,差异有统计学意义(P<0.05)。术后两组患者均未见血肿、呼吸抑制等不良反应发生。结论 超声引导胸椎旁神经阻滞定位准确,操作成功率高,明显减少围手术期镇痛药物用量,提供有效的术后镇痛。
肋骨骨折; 神经阻滞; 超声; 镇痛
外周神经阻滞作为联合麻醉的一部分和椎管内麻醉的替代方法已广泛应用于临床[1]。胸椎旁神经阻滞(thoracic paravertebral nerve block,TPVB)是指将局麻药注射到胸部脊神经从椎间孔穿出处即椎旁间隙处,产生注射部位同侧邻近多个节段的躯体和交感神经的阻滞[2],从而达到镇痛目的。传统的神经阻滞有很大的盲目性,增加了穿刺失败率。超声引导TPVB提供了可视化的解剖学结构、穿刺针轴等有利条件[3]。本文旨在介绍超声引导TPVB在肋骨骨折患者术后镇痛的应用。
临床资料
1 一般资料
择期行肋骨骨折切开复位内固定术患者40例,男女不限,年龄25~62岁,体重45~76kg,美国麻醉医师学会(ASA)分级Ⅰ~Ⅱ级。采用随机数字表法将患者分为:全麻组(GA组,n=20)和全麻联合胸椎旁神经阻滞组(GA+TPVB组,n=20)。GA组采用静吸复合麻醉;GA+TPVB组,全麻诱导后以0.5%罗哌卡因行患侧胸椎旁神经阻滞,其他同GA组。
2 麻醉方法
入室后开放外周静脉,监测血压(BP)、心电图(ECG)、血氧饱和度(SpO2)。常规行麻醉诱导:采用丙泊酚2~2.5mg/kg、舒芬太尼0.4~0.5μg/kg和顺式阿曲库铵0.25mg/kg缓慢静脉注射,待患者肌肉松弛后气管插管行机械通气。术中以泵注1%丙泊酚15~20mL/h和吸入2%~3%七氟烷(氧流量为1.3L/min)维持麻醉,根据需要间断静推舒芬太尼10μg。所有患者在PACU开始接受静脉镇痛泵(舒芬太尼100μg+生理盐水至100mL,恒速维持,48h内用完),术后前3d应用注射用帕瑞昔布钠(特耐)40mg静脉推注,每日2次。
GA+TPVB组麻醉诱导后,患者取术侧在上侧卧位,使用S-NERVE便携式超声仪(SonoSite公司,美国)行胸椎旁神经阻滞。具体操作如下:常规皮肤消毒,准备超声探头,将2~5MHz低频凸阵探头放置在胸椎棘突间,与脊柱方向垂直,探头一端置于脊柱正中线上,超声图像上可显示3个高回声声影,从左向右分别为棘突、关节突、横突(图1)。将探头向头端移0.5cm错开横突,在横突水平下1cm左右即为胸椎旁间隙(图2),沿超声探头外侧缘进针,即采取长轴平面内技术。进针深度为横突水平下1cm,回抽无血将0.5%罗哌卡因(商品名为耐乐品,AstraZeneca公司)注射到胸椎旁间隙,根据支配手术区域的神经分布范围行相应的神经阻滞,每个胸椎旁间隙注射0.5%罗哌卡因15mL。
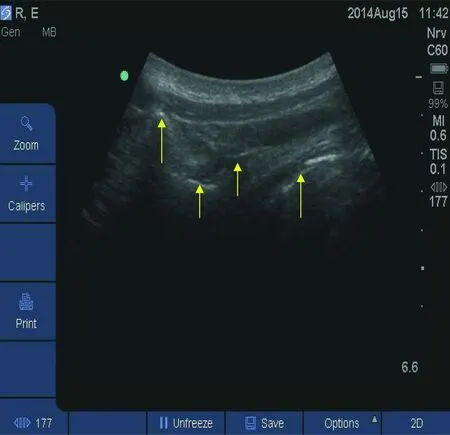
图1 棘突、关节突、横突的超声声影。箭头所示从左至右分别为棘突、关节突、横突和胸膜
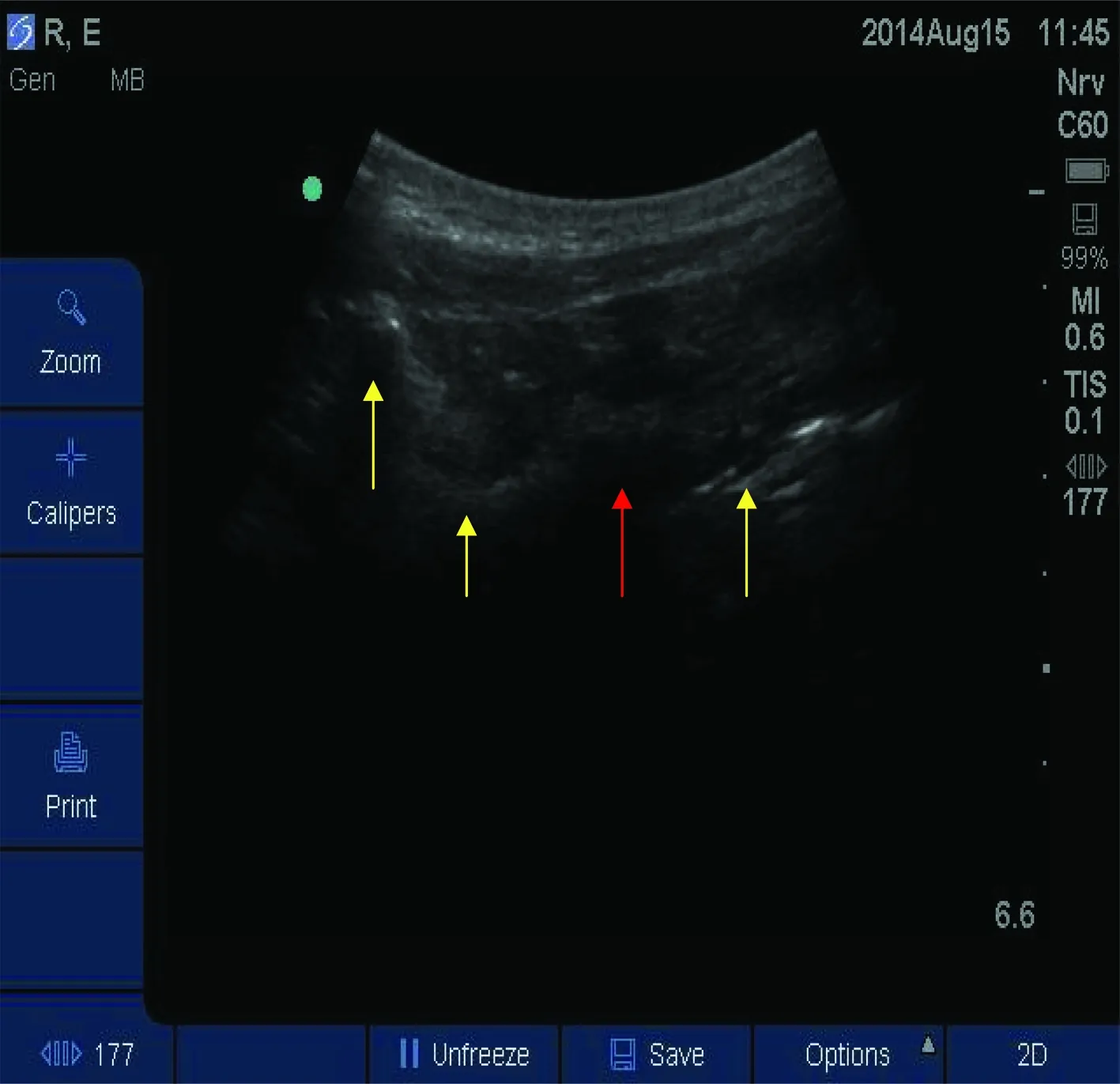
图2 避开横突,棘突、关节突和胸椎旁间隙的超声声影。箭头所示从左至右分别为棘突、关节突、胸椎旁间隙和胸膜
3 观察指标
记录两组患者术中切皮前后5min平均动脉压(MAP)及心率(HR)的变化,术中舒芬太尼的用量;于术后1、12、24、48和72h对患者进行静息和活动(深呼吸、咳嗽时)的疼痛评估,主要预后指标为所有视觉模拟评分法(visual analogue scale,VAS),即0为无痛,10为难以忍受的剧痛。观察患者术后有无血肿、恶心、呕吐、呼吸抑制(呼吸频率<8次/min、SpO2<90%)等不良反应的发生。同时让患者对本次总体镇痛效果进行满意度评分(0为完全不满意,10为非常满意)。
4 统计学分析
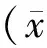
结 果
1 两组患者一般资料比较
两组患者年龄、体重、性别比、麻醉时间、手术时间、拔管时间比较,差异无统计学意义(P>0.05),见表1。
表1 两组一般资料比较
2 两组患者切皮前后MAP及HR变化比较
与GA组比较,GA+TPVB组患者切皮前后MAP、HR变化小,血流动力学稳定,差异有统计学意义(P<0.05),见表2。
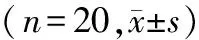
表2 两组切皮前后MAP及HR变化比较
与GA组比较:*P<0.05
3 两组患者术后VAS比较
GA组术后1、12、24、48h静息及活动(深呼吸、咳嗽)时的VAS均显著高于GA+TPVB组,差异有统计学意义(P<0.05);两组术后72h静息及活动(深呼吸、咳嗽)时的VAS比较差异无统计学意义(P>0.05),见表3。
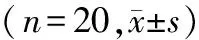
表3 两组患者VAS疼痛评分比较
与GA组比较:*P<0.05
4 两组术后不良反应及术中舒芬太尼用量比较
GA组和GA+TPVB组术中舒芬太尼用量分别为(45.00±6.22)μg和(34.43±3.52)μg,差异有统计学意义(P<0.05)。GA组和GA+TPVB组术后呕吐发生率分别为15%和0,差异有统计学意义(P<0.05)。术后两组患者均未见血肿、呼吸抑制等不良反应发生。
讨论
TPVB是将局麻药注射到胸椎旁间隙(thoracic paravertebral space,TPVS)。TPVS的横轴位呈三角形,其底部由后外侧椎体、椎间盘、椎间孔、关节突组成,其前外侧为壁层胸膜,而后缘为肋横突上韧带(此韧带起自横突下方,延伸至下位肋骨结节上方),其侧方为肋间肌腱膜延续而成,走形在相邻上下肋缘之间的肋间内膜。TPVS内的脊神经并无筋膜鞘覆盖,这是其对局部麻醉阻滞敏感的原因。以往的研究多为盲探经验法[4](阻力消失法)或神经刺激器引导[5],本研究采用超声引导平面内进针技术,此法可直观显示针尖的具体位置及局麻药的扩散情况。超声显影下的平面内进针技术可降低刺破胸膜和进入椎间孔的风险,本研究在TPVB操作过程中无血肿,术后无胸闷、呼吸困难等不良反应发生。
围手术期镇痛不全是术后持续性疼痛的一个重要因素[6],可导致10%~50%患者出现慢性疼痛及1/3患者出现日常活动受限[7-8]。肋骨骨折患者术后伤口剧烈疼痛,呼吸运动严重受限,往往导致术后咳嗽无力、通气功能下降,进而引起肺不张、呼吸道感染、低氧血症等并发症。因此,对此类患者进行完善的术后镇痛,具有非常重要的临床意义。
传统的肋骨骨折术后镇痛多采用口服或注射镇痛药、硬膜外镇痛及肋间神经阻滞等方法。口服或注射镇痛药方法简单可行,但不能产生及时止痛的效果,有效镇痛时间有限,镇痛效果往往不够满意;硬膜外镇痛可引起脊神经损伤、硬膜外血肿、气胸等并发症;传统的肋间神经阻滞定位不准确,作用效果不确切。研究表明,TPVB为胸科和上腹部手术提供了有效的术后镇痛,且优于硬膜外镇痛[9]。TPVB镇痛完善,对呼吸、循环影响较小[10],缺点是单次神经阻滞镇痛作用维持时间有限,不能提供持久的术后镇痛。本研究结果显示,GA+TPVB组患者在切皮前后5min的MAP、HR的变化低于GA组,差异有统计学意义(P<0.05),表明胸椎旁神经阻滞可以提供比较完善的镇痛。由于支配手术区域的传入神经纤维得到比较完善的阻滞,避免了手术刺激强度变化引起的血流动力学波动,从而维持稳定的麻醉深度。
罗哌卡因是一种新型长效酰胺类局麻药,其作用持续时间长,具有麻醉和镇痛作用。长效局麻药在单次神经阻滞中提供良好镇痛效果的时间是9~14h[11]。目前,为了提供良好的术后镇痛,平衡镇痛和多模式镇痛治疗理念已经被广泛采纳。本研究联合应用神经阻滞、静脉镇痛泵及静脉镇痛药对患者施行术后镇痛,研究结果显示,GA+TPVB组患者术后1、12、24、48h VAS显著优于GA组,且术中阿片类药物的用量明显减少,原因可能为外周神经阻滞阻断了手术伤害性刺激向中枢的传导,抑制中枢神经敏化形成,避免痛觉过敏及痛觉发生,从而提供了完善且持久的镇痛作用。
超声引导TPVB定位准确,操作安全,可提供完善的术后镇痛,同时减少术中阿片类药物用量。超声引导TPVB技术为肋骨骨折患者术后多模式镇痛提供了较好的临床方案。
[1] Marissa GV,Neesa P,Marjorie PS.Case scenario: local anesthetic systemic toxicity after combined psoas compartment-sciatic nerve block[J].Anesthesiology,2014,120(4):987-996.
[2] Karmakar MK.Thoracic paravertebral block[J].Anesthesiology,2001,95(3):771-780.
[3] Bouzinac A,Delbos A,Mazieres M,et al.Interest of ultrasound in the realization of thoracic paravertebral block in breast surgery[J].Ann Fr Anesth Reanim,2011,30(5):453-455.
[4] Cheema S,Richardson J,McGurgan P,et al.Factors affecting the spread of bupivacaine in the adult thoracic paravertebral space[J].Anaesthesia,2003,58(7):684-687.
[5] Kaya FN,Turker G,Mogol EB,et al.Thoracic paravertebral block for video-assisted thoracoscopic surgery: single injection versus multiple injection[J].J Cardiothorac Vasc Anesth,2012,26(1):90-94.
[6] Aasvang EK,Gmaehle E,Hansen JB,et al.Predictive risk factors for persistent postherniotomy pain[J].Anesthesiology,2010,112(4):957-969.
[7] Nienhuijs S,Staal E,Strobbe L,et al.Chronic pain after mesh repair of inguinal hernia: a systematic review[J].Am J Surg,2007,194(3):394-400.
[8] Poobalan AS,Brucc J,Smith WC,et al.A review of chronic pain after inguinal herniorrhaphy[J].Chin J Pain,2003,19(1):48-54.
[9] Elsayed H,McKevith J,McShane J,et al.Thoracic epidural or paravertebral catheter for analgesia after lung resection: is the outcome different[J].J Cardiothorac Vasc Anesth,2012,26(1):78-82.
[10] Thavaneswaran P,Rudkin GE,Cooter RD,et al.Brief reports: paravertebral block for anesthesia: a systematic review[J].Anesth Analg,2010,110(6):1740-1744.
[11] Brummett CM,Mary A,Norat BS,et al.Perineural administration of dexmedetomidine in combination with bupivacain enhances sensory and motor blockade in sciatic nerve block without inducing neurotoxicity in the rat[J].Anesthesiology,2008,109(1):502-511.
(本文编辑: 黄小英)
Effects of ultrasound-guided thoracic paravertebral nerve block on postoperative analgesia in patients with rib fracture
ZHANGYing1,CHENJun1,WANGAi-zhong1,LIQian-ping2,CHENGShao-fei2
(1.Department of Anesthesiology,East Camp of Sixth People’s Hospital Affiliated to Shanghai Jiaotong University, Shanghai 201306,China; 2.Department of Cardiothoracic Surgery,East Camp of Sixth People’s Hospital Affiliated to Shanghai Jiaotong University,Shanghai 201306,China)
Objective To observe the effects of ultrasound-guided thoracic paravertebral nerve block on postoperative analgesia in patients with rib fracture. Methods Forty patients scheduled for rib fracture internal fixation under general anesthesia were randomly divided into two groups(n=20 each): general anesthesia group (group GA) and general anesthesia combined with thoracic paravertebral nerve block group (group GA+TPVB). After induction of anesthesia,ultrasound-guided thoracic paravertebral nerve block was performed and 0.5% Ropivacaine was injected in group GA+TPVB,while nothing was done in group GA. All patients received intravenous analgesia with sufentanil in the PACU. Dynastat 40 mg was injected at two times a day in the first three days after surgery. The hemodynamic parameters during skin incision were recorded. The consumption of sufentanil during operation and VAS score at 1,6,12,24 and 48h after operation were recorded. The adverse reactions were also recorded. Results Compared with group GA,hemodynamic parameters in group GA+TPVB maintained even stable during skin incision(P<0.05);sufentanil consumption was significantly reduced during operation(P<0.05);VAS at 1,6,12,24 and 48h after operation were significantly lower(P<0.05). The postoperative vomitting rate in group GA and group GA+TPVB was 15% and 0, respectively.There was no adverse reaction in either groups. Conclusion Ultrasound-guided thoracic paravertebral nerve block can provide accurate positioning,high operation success rate,and effective analgesia.And it can obviously decrease the need for analgesic drugs in perioperative period.
rib fracture; nerve block; ultrasound; analgesia
1009-4237(2016)10-0591-04
201306 上海,上海交通大学附属第六人民医院麻醉科(张瑛,陈军,王爱忠),心胸外科(李谦平,成少飞)
成少飞,E-mail:shaofeicheng@126.com
王爱忠,E-mail: w19680420@sohu.com
R 683.1
A 【DOI】 10.3969/j.issn.1009-4237.2016.10.005
2015-10-08;
2015-11-13)
