普萘洛尔与卡维地洛治疗肝硬化门静脉高压的Meta分析
2015-12-31李文渊
李文渊,叶 超
1.浙江中医药大学附属第一医院感染科,浙江 杭州310000;2.浙江大学传染病国家重点实验室
门静脉高压是肝硬化最常见的并发症之一[1],常表现为食管胃底静脉曲张(或合并破裂出血),是肝硬化临床表现最致命的并发症,死亡率高达10% ~15%[2]。肝静脉压力梯度(hepatic venous pressure gradient,HVPG)是目前国际公认的测定门静脉压力的有效措施,其与肝硬化食管静脉曲张破裂出血风险密切相关[3]。研究[4]显示,当HVPG 下降到12 mmHg 以下或较基线水平下降20%,可以显著减少首次出血和再出血的风险,提高生存率。非选择性β 受体阻断剂(nonselective beta-blocker,NSBB)是目前推荐使用的降低门静脉压力的主要药物,传统使用的NSBB 如普萘洛尔在临床上广泛用于静脉曲张出血或再出血[5]。卡维地洛作为第三代的NSBB 具有更好的降低门静脉压力的作用[6]。本研究旨在通过系统评价对卡维地洛与普萘洛尔在降低门静脉高压患者血流动力学方面疗效及安全性进行比较。
1 资料与方法
1.1 文献检索 计算机检索如下数据库:Medline、Embase、Cochrane library、Cochrane controlled trial registry、中国生物医学文献数据库(CBM)、中国期刊全文数据库、万方数据库等。检索时间为各库建库至2014年5 月。英文检索的关键词为“Propranolol、Carvedilol、portal hypertension、random* trail”等。中文检索的关键词为“普萘洛尔、心得安、卡维地洛、门静脉高压、随机对照”等。
1.2 文献纳入及排除标准 纳入标准:(1)文献是关于普萘洛尔与卡维地洛治疗肝硬化门脉高压患者的随机对照试验(RCT);(2)所有研究对象均是肝硬化门脉高压患者(肝静脉压力梯度HVPG >10 mmHg 或伴有食管静脉曲张);(3)文献以HVPG 作为判断治疗效果的标准。排除标准:(1)非RCT 研究;(2)无必需的基本数据或基本数据不全面;(3)有重复发表的文献取最新最全面的报道。
1.3 文献的质量评价及资料提取 通过以下几个方面来评价文献质量:(1)随机序列的产生;(2)分配的隐藏;(3)是否为盲法;(4)撤出与退出的描述;(5)意向性分析等[7-8]。资料的提取包括所有研究对象的基本信息、纳入及排除标准、普萘洛尔与卡维地洛给药的剂型剂量,及结局观察时间及指标等。所有资料由2名评论员分别独立进行评价和提取,交叉核对,如有意见分歧,通过讨论或咨询第3 位评论员解决。
1.4 统计学方法 应用Meta 分析专用软件Revman 5.2 进行统计学处理。采用相对危险度(RR)作为二分类变量的评价指标,采用加权均数差值(weighted mean difference,WMD),95%的可信区间(CI)对单位相同的连续变量进行评估。并进行异质性检验,若各研究效应同质,则使用固定效应模型;若各研究效应不同质,则使用随机效应模型。对各研究做敏感性分析及偏倚分析,若存在亚组可能,进行亚组分析。
2 结果
2.1 纳入文献的特点 通过计算机检索共得到英文文献30 篇,中文文献7 篇。根据纳入和排除标准,通过阅读全文,纳入6 篇RCT 文献进行分析[9-14]。其中英文文献5 篇,中文文献1 篇。仔细分析全文后,发现Hobolth 等[13]2014 年发表的一篇文献的研究数据是其2012 年发表的研究数据的子数据,故予以排除,最终纳入5 篇文献进行分析[9-12,14]。5 篇入选文献均为完全随机设计,所有文献都是关于普萘洛尔和卡维地洛治疗肝硬化门静脉高压的对照研究,均以血流动力学改变(特别是HVPG)作为疗效观察的指标。其中有1篇文献观察急性疗效[9](结局时间为60 min),另有2篇文献观察长期疗效[结局时间分别为(11 ±4. 1)周[10]和1 个月[14],2 篇文献既观察了急性疗效(90 min)也观察了长期疗效(1 周)[11]和(92. 7 ±13. 6)d[12]]。共计3 个急性疗效观察试验和4 个长期疗效观察试验纳入分析。根据观察结点的时间长短进行急性/长期亚组分析。所有纳入文献的基本信息如表1所示。

表1 纳入文献的基本信息Tab 1 Summarized information of included studies
2.2 纳入文献的方法质量学评价 纳入的5 篇文献均采用完全随机设计,有2 篇文章有恰当的随机序列产生的描述,有2 篇文章提到了随机方法的隐藏,除1篇中文文献外,其余4 篇文献均采用了单盲或双盲的方法,并采用意向性分析,所有文献都对受试者的撤出或退出进行了描述,并有基线比较(见表2)。

表2 纳入文献的方法质量学评价Tab 2 Research quality assessment of included studies
2.3 结局指标的分析 该5 篇入选文献均以血流动力学指标的改变作为疗效的判断依据,分别观察了基线水平和疗程结束时的HVPG、平均动脉压(MAP)、体循环血管阻力(SVR)、平均肺动脉压(MPAP)、右房压(RAP)等多个指标。
2.3.1 基线水平:卡维地洛组所有受试者的HVPG 基线均值为19.1 mmHg(17.6 ~20.6 mmHg),普萘洛尔组的HVPG 基线均值为19.2 mmHg(16.6 ~20.4 mm-Hg),两组HVPG 基线水平基本相同。
2.3.2 使用药物治疗后HVPG 较基线下降的幅度(%):卡维地洛组HVPG 较基线下降均值(%)为23.2(19.0 ~28.2),普萘洛尔组为16.0(12.0 ~23.0)。各组发生HVPG 应答的人数和比例见表3。

表3 纳入文献的主要结果分析Tab 3 Clinical data of the included studies
2.3.3 根据观察结点时间不同,分为急性和长期两个亚组来进行Meta 分析:两个亚组分析均显示了较好的同质性(异质性检验结果分别为P =0.78 和0.99,I2=0%),急性组两种药物治疗后HVPG 较基线下降水平比较的WMD 为6.47,95%CI:2.10 ~10.85,差异有统计学意义(P <0. 05),长期组WMD 为7. 45,95%CI:6.19 ~8.71(P <0.05)。总体WMD 为7.38,95%CI:6.17 ~8.59,差异有统计学意义(固定效应模型,合并后P 值<0.00001)。提示与普萘洛尔相比,卡维地洛具有更好的降低门静脉高压的效果。合并后异质性检验显示P=0.67,I2=0%,提示各研究同质性较好,无明显异质性(见图1)。
2.3.4 不良事件分析:直立性低血压是描述较多的一种不良反应,有3 篇文章提到共有14 例(14/65)服用卡维地洛的患者出现直立性低血压,9 例(9/60)服用普萘洛尔的患者出现这种症状(P =0.37)[10-12]。其他不良反应包括需要使用利尿剂[10,12]、气促[10,12]、脑病[10]等。卡维地洛组共计有6 例(6/65)退出试验,普萘洛尔组有8 例(8/60)退出试验[10-12],所有不良反应差异均无统计学意义(P <0.05)。
2.4 发表偏倚的评估 利用Revman 软件对收集到文献做Funnel plot 倒漏斗图,显示漏斗两侧基本对称,无明显发表偏倚(见图2)。
3 讨论
在过去的30 多年中,关于预防食管胃底静脉破裂药物的研究从未停歇,如血管紧张素受体的抑制剂、选择性的β 受体阻滞剂、硝酸酯类、α 受体拮抗剂、内皮素受体的拮抗剂等,但这些药物均未表现出比NSBB 更为有效的优越性。随机试验和成本效益分析都显示NSBB 是预防食管胃底静脉曲张破裂出血的首选药物,受到国内外指南的推荐[15]。作为一种传统的NSBB,普萘洛尔在很长一段时间都被认为是降低门脉压力最主要的药物,而卡维地洛作为一种新型的NSBB,除了β 受体的阻滞功能外兼具α1 受体拮抗功能,α1受体主要分布在血管平滑肌上,该受体的阻断使得肝内血流量减少,从而进一步降低门脉压力。而卡维地洛的β 受体拮抗作用也是普萘洛尔的2 ~4 倍,所以其可以更加有效持久地降低HVPG。随着研究的不断推进,越来越多的研究着眼于比较普萘洛尔和卡维地洛降低HVPG 的效果及其安全性等,本研究通过系统评价,以期比较卡维地洛和普萘洛尔在降低门脉高压疗效及安全性方面的优劣。

图1 卡维地洛与普萘洛尔治疗肝硬化门脉高压HVPG 下降水平的森林图Fig 1 Forest plot of Carvedilol compared with Propranolol for HVPG reduction in cirrhosis patients with portal hypertension
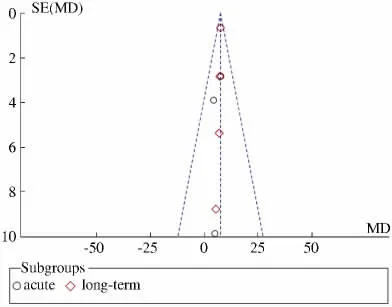
图2 纳入5 项研究的漏斗图Fig 2 Funnel plot of 5 included studies
本篇Meta 分析结果表明,卡维地洛具有更好的降低HVPG 的效果。无论是短期疗效还是长期疗效的判断,所有纳入文献报道的HVPG 下降到12 mmHg 以下或较基线水平下降20%的人数,也是卡维地洛组明显优于普萘洛尔组(72/128 vs 33/111)。所有纳入的研究均显示了卡维地洛的优越性,敏感性分析也并未发现各研究间明显异质性。本篇Meta 分析纳入的5篇文献总体质量较高,得出结论可信度较好,虽并未十分详细地描述不良事件,但都对纳入试验者的撤出有明确描述,所提及的不良事件,特别是直立性低血压、气促、使用利尿剂等,普萘洛尔组与卡维地洛组之间的差异并无统计学意义,提示普萘洛尔与卡维地洛在降低门静脉高压的疗效安全性相当,而卡维地洛具有更为有效地降低HVPG 的作用。
普萘洛尔作为目前研究最成熟也是应用最广泛的NSBB,仍然只能达1/2 ~2/3 的降低门脉压力的效果。部分患者使用普萘洛尔后,在收缩内脏血管的同时也增加了侧支循坏的阻力,从而抵消了其降低门静脉血流的作用,导致有1/3 ~1/2 的门静脉高压患者服用普萘洛尔治疗后无效。目前认为第三代NSBB 卡维地洛是一种更为安全有效的降低门脉高压的药物。因为卡维地洛及普萘洛尔均具有非选择性的β 受体阻滞功能,所以他们都有降低MAP 和心率的作用,卡维地洛α 和β 受体阻滞的协同作用,其MAP 下降的程度较普萘洛尔组更大。
在此次Meta 分析中,我们纳入了评估药物11 周长期疗效的RCT。发现卡维地洛组患者的血浆容量及质量都显著增加,而普萘洛尔组的受试者并未出现此种情况。因为腹水大量增加和踝关节水肿问题而加大利尿剂剂量的患者在卡维地洛组有7 例,而在普萘洛尔组只有2 例。这种情况与普萘洛尔联合哌唑嗪的效果类似[16],都是因为钠潴留的增加而导致了水肿的产生,在数周后可以得到缓解[9-10]。在两个关于静脉曲张破裂出血[17]及再出血[18]的预防的RCT 中,发现腹水的增加或踝关节水肿并无意义。研究发现低剂量的卡维地洛(12.5 mg/d)即可有效地降低HVPG,又不易造成水钠潴留。而在用于治疗普萘洛尔无效的门脉高压患者上,即使给予≥25 mg/d 的卡维地洛也并不会增加腹水负担[19]。
总之,本次Meta 分析显示,无论是短期还是长期(1 周~3 个月)疗效的判断,卡维地洛都比普萘洛尔有着更好的降低HVPG 的效果。然而一些患者出现的水钠潴留等问题,目前尚缺乏有效的随机对照试验针对这一临床问题的比较。另外,目前也有2 个RCT研究在预防静脉曲张破裂出血方面卡维地洛发挥了与结扎相类似的效果[20],而在再出血的预防上,其与纳多洛尔联合单硝酸异山梨的效果相当[18]。在普萘洛尔治疗失败的患者中,约有56%可以通过卡维地洛来实现血流动力学应答。
综上所述,卡维地洛是治疗肝硬化门脉高压的极具潜力的药物,但其不良反应特别是低血压和水钠潴留等需要更加严密的监控。
[1] Bosch J,Berzigotti A,Garcia-Pagan JC,et al. The management of portal hypertension:rational basis,available treatments and future options[J]. Hepatology,2008,48 (Suppl 1):S68-S92.
[2] D'Amico G,Luca A. Natural history. Clinical-haemodynamic correlations. Prediction of the risk of bleeding[J]. Baillieres Clin Gastroenterol,1997,11(2):243-256.
[3] Groszmann RJ,Bosch J,Grace ND,et al. Hemodynamic events in a prospective randomized trial of propranolol versus placebo in the prevention of a first variceal hemorrhage[J]. Gastroenterology,1990,99(5):1401-1407.
[4] Feu F,García-Pagán JC,Bosch J,et al. Relation between portal pressure response to pharmacotherapy and risk of recurrent variceal haemorrhage in patients with cirrhosis [J]. Lancet,1995,346(8982):1056-1059.
[5] Garcia-Tsao G,Sanyal AJ,Grace ND,et al. Prevention and management of gastroesophageal varices and variceal hemorrhage in cirrhosis[J]. Hepatology,2007,46(3):922-938.
[6] Tripathi D,Hayes PC. Beta-blockers in portal hypertension:new developments and controversies[J]. Liver Int,2014,34(5):655-667.
[7] Kjaergard LL,Villumsen J,Gluud C. Reported methodologic quality and discrepancies between large and small randomized trials in metaanalyses[J]. Ann Intern Med,2001,135(11):982-989.
[8] Gluud LL. Bias in clinical intervention research[J]. Am J Epidemiol,2006,163(6):493-501.
[9] Banares R,Moitinho E,Piqueras B,et al. Carvedilol,a new nonselective beta-blocker with intrinsic anti-Alpha1-adrenergic activity,has a greater portal hypotensive effect than propranolol in patients with cirrhosis[J]. Hepatology,1999,30(1):79-83.
[10] Banares R,Moitinho E,Matilla A,et al. Randomized comparison of long-term carvedilol and propranolol administration in the treatment of portal hypertension in cirrhosis [J]. Hepatology,2002,36(3):1367-1373.
[11] De BK,Das D,Sen S,et al. Acute and 7-day portal pressure response to carvedilol and propranolol in cirrhotics[J]. J Gastroenterol Hepatol,2002,17(2):183-189.
[12] Hobolth L,Møller S,Grønbæk H,et al. Carvedilol or propranolol in portal hypertension?A randomized comparison[J]. Scand J Gastroenterol,2012,47(4):467-474.
[13] Hobolth L,Bendtsen F,Hansen EF,et al. Effects of carvedilol and propranolol on circulatory regulation and oxygenation in cirrhosis:a randomised study[J]. Dig Liver Dis,2014,46(3):251-256.
[14] Li B,Huang ZG,Shen JW,et al. The randomized controlled study of the efficacy of carvedilol and propranolol in patients with cirrhosis and portal hypertension[J]. Zhejiang Medical Journal,2012,34(24):1973-1975.李波,黄志刚,沈建伟,等. 卡维地洛与普萘洛尔降低肝硬化门静脉高压效果的对照研究[J]. 浙江医学,2012,34(24):1973-1975.
[15] Opio CK,Garcia-Tsao G. Managing varices:drugs,bands and shunts[J].Gastroenterol Clin North Am,2011,40(3):561-579.
[16] Albillos A,García-Pagáan JC,Iborra J,et al. Propranolol plus prazosin compared with propranolol plus isosorbide-5-mononitrate in the treatment of portal hypertension [J]. Gastroenterology,1998,115(1):116-123.
[17] Tripathi D,Hayes P. The role of carvedilol in the management of portal hypertension[J]. Eur J Gastroenterol Hepatol,2010,22(8):905-911.
[18] Lo GH,Chen WC,Wang HM,et al. Randomized controlled trial of carvedilol versus nadolol plus isosorbidemononitrate for the prevention of variceal rebleeding[J]. J Gastroenterol Hepatol,2012,27(11):1681-1687.
[19] Reiberger T,Ulbrich G,Ferlitsch A,et al. Carvedilol for primary prophylaxis of variceal bleeding in cirrhotic patients with haemodynamic non-response to propranolol [J]. Gut,2013,62 (11):1634-1641.
[20] Tripathi D,Ferguson JW,Kochar N,et al. Randomized controlled trial of carvedilol versus variceal band ligation for the prevention of the first variceal bleed[J]. Hepatology,2009,50(3):825-833.
