人免疫缺陷病毒阳性人群人乳头状瘤病毒感染的型别分析
2015-11-07吴焱王鹏魏春波张亮闫会文伦文辉李兴旺
吴焱 王鹏 魏春波 张亮 闫会文 伦文辉 李兴旺
·论著·
人免疫缺陷病毒阳性人群人乳头状瘤病毒感染的型别分析
吴焱 王鹏 魏春波 张亮 闫会文 伦文辉 李兴旺
目的 了解人免疫缺陷病毒(HIV)阳性人群人乳头状瘤病毒(HPV)感染状况、型别分布特征及与HIV阴性人群的差异。方法 选择门诊患有尖锐湿疣或主诉近期与可疑尖锐湿疣患者有性接触者作为研究对象,包括HIV阳性组62例和HIV阴性组2 716例,采用基因芯片技术对外生殖器部位皮肤黏膜样本进行HPV检测,采用SPSS 19.0统计软件进行χ2检验。结果 HIV阳性组中,HPV总感染率74.19%(46/62),高危型HPV感染率67.74%(42/62),低危型HPV感染率58.06%(36/62);HIV阴性组三者感染率分别为42.30%、29.57%、24.71%,两组比较,差异有统计学意义(均P<0.01)。HIV阳性组男性HPV检出率高达92.11%(35/38),和HIV阴性组男性检出率相比(37.38%,382/1 022)差异有统计学意义(χ2=45.98,P<0.01)。低危型HPV在HIV阳性组检出率前3位为HPV6(37.10%,23/62)、43和11型,在HPV阴性组检出率排序相同但HPV6的检出率仅11.12%(302/2 716)。高危型HPV在HIV阳性组检出率前5位依次是HPV16(22.58%,14/62)、52、66、58和18型,在HIV阴性组前5位依次为HPV16(7.77%,211/2 716)、58、56、66和52型。HPV亚型重叠感染情况,HIV阳性组最多八重,HIV阴性组最多九重,三重及以上感染者,HIV阳性组65.21%(30/46),HIV阴性组16.71%(192/1 149),差异有统计学意义。结论 HIV阳性人群HPV总感染率、高危型HPV感染率、低危型HPV感染率、男性HPV感染率以及HPV多重感染率均明显高出HIV阴性组,值得临床高度重视。
HIV感染;乳头状瘤病毒感染;α乳头状瘤病毒属;重叠感染
人乳头状瘤病毒(HPV)是一种属于乳多空病毒科的乳头状瘤空泡病毒,目前已被鉴定出的HPV血清亚型有100多种。临床上根据HPV血清亚型致病力大小或致癌危险性大小的不同,将HPV分为低危型和高危型两大类。国外研究表明,HPV和人免疫缺陷病毒(HIV)感染的关系密切[1-2],而我国近年来HIV合并尖锐湿疣及HPV感染的病例也在逐渐增加[3],多局限于单一性别人群和小样本观察[4-5]。我们对HIV阳性人群进行了HPV检测分析,并和大样本HIV阴性人群进行比较,以了解中国HIV阳性人群HPV感染情况、HPV型别感染的特征。
对象与方法
一、对象
2012年12月至2013年12月在我院皮肤科/性病艾滋病中心就诊的HIV/AIDS人群及同期就诊的非HIV人群,将其中患有尖锐湿疣或主诉近期与尖锐湿疣患者有性接触者作为研究对象,进行回顾性研究,比较两组外生殖器部位HPV检测结果。纳入研究的HIV阳性组62例,年龄23~65岁,平均31.76岁;男38例,女24例,HIV感染的诊断均经过蛋白印迹试验确认,其中较为明确的经性接触感染HIV者57例,占91.93%,血液途径1例,其余感染途径不详。HIV阴性组2 716例,年龄18~68岁,平均33.18岁;男1 022例,女1 694例。两组各年龄段患者比例差异无统计学意义。HIV阳性组合并尖锐湿疣者19例(30.65%),HIV阴性组合并尖锐湿疣625例(23.01%),两组尖锐湿疣并发率差异无统计学意义(χ2=1.98,P > 0.05)。
二、标本采集
男性患者HPV检测样本取自龟头包皮及肛周肛内,女性患者取自阴道口和宫颈。采集方法:有尖锐湿疣者,直接用采样器从疣体表面刷取采集脱落细胞;无尖锐湿疣者,直接刷取性接触部位皮肤黏膜表面采集脱落细胞,然后把采样器加入取样管内的细胞保存液中,置于4℃冰箱保存待检。取样及检测均专人负责。
三、检测原理和试剂
通过基因芯片技术(PCR和反向点杂交技术)检测HPV,即利用HPV基因组中晚期区(L区)相对保守区的引物,对待测样品中可能存在的HPV基因型进行PCR扩增并进行生物素标记,再将PCR扩增产物与固定在膜芯片上的基因型特异性探针进行核酸分子杂交,最后通过化学显色进而判读结果。HPV基因分型检测试剂盒为亚能生物技术(深圳)有限公司产品。该方法可同时一次性检测到18种高危型 HPV 基因型(包括 HPVl6、18、31、33、35、39 45、51、52、53、56、58、59、66、68、73、83、MM4)和 5 种低危型 HPV(HPV6、11、42、43、44)。按试剂盒说明书操作。
四、统计学分析
采用SPSS19.0统计软件进行χ2检验。
结 果
一、高危型及低危型HPV检出情况
无论是高危型、低危HPV检出率,还是总的HPV检出率,HIV阳性组均高于HIV阴性组,差异均有统计学意义。见表1。
二、男性及女性HPV检出情况
HIV阳性男性38例中,检出HPV35例(92.11%)HIV阳性女性24例中,检出HPV11例(45.83%)。HIV阴性男性1022例中,检出HPV382例(37.38%),HIV阴性女性1 694例中,检出HPV 767例(45.28%)男性HIV阳性与HIV阴性组HPV感染率差异有统计学意义(χ2=45.98,P < 0.01),而女性 HIV 阳性与HIV阴性组HPV感染率差异无统计学意义(χ2=0.003,P > 0.05)。
三、低危型HPV型别检出情况
HIV阳性组低危型HPV检出率由高到低排序见表2,其中HPV6检出率最高,为37.10%,未检出HPV44型。HPV阴性组HPV检出率由高到低的顺序与HIV阳性组一致,但HPV6的检出率仅11.12%,HPV6检出率两组比较,χ2=39.60,P<0.01。
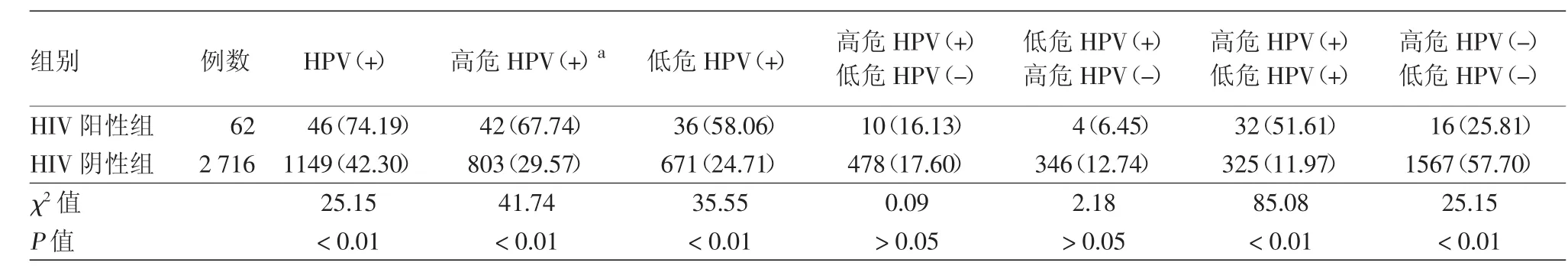
表1 HIV阳性组与阴性组HPV检出情况[例(%)]

表2 HIV阳性/阴性组HPV型别检出情况
四、高危型HPV型别检出情况
HIV阳性组高危型HPV检出率由高到低排序见表2,其中HPV16型检出率最高,为22.58%,未检出HPV83型及MM4型。HIV阴性组检出率前5位依次为HPV16、58、56、66和 52型,与HIV 阳性组略有不同,HPV16型检出率仍为最高,为7.77%。HPV16型检出率两组比较,χ2=17.87,P<0.01。
五、HPV多重感染情况
HIV阳性组检出的46例HPV阳性病例中,共检出低危型HPV 61例次,高危型HPV 105例次。HIV阴性组查出的1 149例HPV阳性病例中,共查出低危型HPV 784例次,高危型HPV 1 187例次。HIV阳性组最常见的感染前3位是一重感染(高1),五重感染(高3低2)和四重感染(高3低1)。而HIV阴性组最常见的感染前3位是一重感染(高1)、一重感染(低1)和二重感染(高1低1)。HIV阳性组最多有八重HPV亚型感染,HIV阴性组最多有九重HPV亚型感染。其中,二重及以上感染在HPV阳性者中所占比例HIV阳性组为78.26%,HIV阴性组为42.91%;三重及以上感染在HIV阳性组为65.21%,HIV阴性组为16.71%;四重及以上感染在HIV阳性组为50%,HIV阴性组为6.44%。见表3。
讨 论
有研究表明,HIV阳性人群有更高的HPV感染率,且更易于感染HPV高危型,HPV感染持续时间更长,更易于发生癌变[1-2,6-7]。我们的研究表明,HIV阳性组HPV检出率(74.19%)远高于HIV阴性组(42.30%),而且无论是HPV高危型检出率,还是低危型检出率,两组间差异均有统计学意义,尤其是HPV高危型表现得更为明显。感染率最高的HPV型别,低危型HPV在两组中都是HPV6,高危型HPV在两组中都是HPV16。从型别分布的特点来看,虽然两组在感染率高低的排名顺序上有一定差异,但几乎所有型别在HIV阳性人群中的感染率都显著高于HIV阴性人群。国外报道普通人群HPV感染率为8.4%~13.4%[8],国内尚未对普通人群的HPV感染率做过大规模的流行病学研究。我们在2 716例HIV阴性人群中HPV检出率为42.3%,高于上述报道,可能与研究对象来自皮肤性病科的患者,感染HPV的概率比普通人群更高有关。
不同性别HPV感染状况会有差异。意大利北部男性的一项研究发现,HIV阳性患者中HPV感染率高达90.9%[9]。本研究HIV阳性男性HPV检出率高达92.11%(35/38),与国外报道一致,而且和HIV阴性男性HPV感染率差异有统计学意义。女性感染方面,国外研究显示,HIV阳性妇女HPV感染率为54%~63%[7]。张永喜等[4]对比 HIV 阳性和阴性妇女子宫颈HPV检测,两者HPV感染率分别为44.4%和20.0%。而我们的研究中,HPV感染率在女性HIV阳性(45.83%)和阴性(45.28%)组间差异无统计学意义,这一点和其他报道不一致,原因尚不清楚,其中可能的原因之一,与HIV阳性女性样本量过小(24例)有关。
在既往的文献中,HPV重叠感染最多有四重或五重感染的报道[10]。我们通过大样本检测,发现HIV阳性组最多8种HPV亚型重叠感染,HIV阴性组最多9种HPV亚型重叠感染,高危亚型最多出现7种亚型同时感染。从本研究还可以看出,HIV阳性组和HIV阴性组多重感染情况有明显差别,重叠感染的HPV亚型型别数越多,HIV阳性组和HIV阴性组之间检出率的差别就越明显。今后我们会加大对HIV阳性人群HPV重叠感染的研究,以获得更多资料。需要注意到,多种型别HPV重叠感染,可能提示机体清除病毒不利,也可能更易发展为持续感染,增大临床治疗的难度。

表3 HIV阳性组与阴性组HPV检测阳性者中HPV多重感染情况
HIV阳性人群HPV感染率增高的机制目前尚不十分清楚。研究发现,HIV阳性患者HIV病毒载量越高,CD4细胞数计数越低(例如<200×106/L),HPV感染率会增加,HPV相关疾病的发病率也会增加,免疫抑制可能会加快从HPV感染到出现HPV相关疾病的进程[11]。除细胞免疫外,体液免疫功能异常也可能是HIV人群HPV感染增加的机制之一[12],但体液免疫在其中的作用受到质疑。此外,HIV血浆病毒载量高的患者,HPV持续感染和HPV相关疾病的发病率是增加的[11],表明HIV可能通过与感染HPV细胞的直接相互作用,加重HPV引起的病变。
[1]Rositch AF,Gravitt PE,Smith JS.Growing evidence that HPV infection is associated with an increase in HIV acquisition:exploring the issue of HPV vaccination[J].Sex Transm Infect,2013,89(5):357.
[2]Auvert B,Lissouba P,Cutler E,et al.Association of oncogenic and nononcogenic human papillomavirus with HIV incidence[J].J Acquir Immune Defic Syndr,2010,53(1):111-116.
[3]陈晓霞,于建平,李民,等.北京市男男性接触者人乳头瘤病毒及人类免疫缺陷病毒感染状况调查[J].国际病毒学杂志,2011,18(4):101-105.
[4]张永喜,熊艳,桂希恩,等.HIV阳性妇女子宫颈感染HPV状况分析[J].中华妇产科杂志,2012,47(3):185-190.
[5]毕曼曼,赵学良.山东省潍坊市尖锐湿疣患儿乳头瘤病毒检测和型别分析[J].中华皮肤科杂志,2014,47(9):660-662.
[6]Conley LJ,Ellerbrock TV,Bush TJ,et al.HIV-1 infection and risk of vulvovaginal and perianal condylomata acuminata and intraepithelial neoplasia:a prospective cohort study[J].Lancet,2002,359(9301):108-113.
[7]Mbulawa ZZ,Coetzee D,Marais DJ,et al.Genital human papillo-mavirus prevalence and human papillomavirus concordance in heterosexualcouplesare positively associated with human immunodeficiency virus coinfection[J].J Infect Dis,2009,199(10):1514-1524.
[8]de Sanjosé S,Diaz M,Castellsagué X,et al.Worldwide prevalence and genotype distribution of cervical human papillomavirus DNA in women with normal cytology:a meta-analysis[J].Lancet Infect Dis,2007,7(7):453-459.
[9]de Pokomandy A,Rouleau D,Ghattas G,et al.Prevalence,clearance,and incidence of anal human papillomavirus infection in HIV-infected men:the HIPVIRG cohort study[J].J Infect Dis,2009,199(7):965-973.
[10]金玉姬,陶林,岳丽杰,等.深圳计划生育门诊中男性人乳头状瘤病毒感染状况[J].中国男科学杂志,2008,22(3):22-25.
[11]Strickler HD,Burk RD,Fazzari M,et al.Natural history and possible reactivation of human papillomavirus in human immunodeficiency virus-positive women [J].J Natl Cancer Inst,2005,97(8):577-586.
[12]Silverberg MJ,Ahdieh L,Munoz A,et al.The impact of HIV infection and immunodeficiency on human papillomavirus type 6 or 11 infection and on genital warts[J].Sex Transm Dis,2002,29(8):427-435.
皮肤科原料药等供应消息
西安大唐医药销售有限公司化工原料部常年供应皮肤性病科药用辅料、各种性病病原体检测试剂盒,最新医用图书、包装材料等,品种齐全,价格低廉。为了回馈新老客户对本公司的支持与关怀,定期举办制剂技术专业培训,常年免费技术咨询。顾伟程教授主编的《精编皮肤病学》一书,介绍我国常见皮肤病千余种,为适应临床医师需要详尽收录相关治疗方法,32开本携带方便,每册定价90元。欢迎来电、来函。电话:029-86265583,13991328466,地址:西安市北关正街33号,邮编710014,联系人:李永靖、罗广林,Email:lglzsj@163.com,QQ:406576437,778069730。
Genotyping of human papillomavirus among human immunodeficiency virus-positive populations
Wu Yan*,Wang Peng,Wei Chunbo,Zhang Liang,Yan Huiwen,Lun Wenhui,Li Xingwang.*Department of Dermatology and Venereology,Beijing Ditan Hospital,Capital Medical Univesity,Beijing 100015,China
ObjectiveTo compare the prevalence and genotype distribution of human papillomavirus(HPV)between human immunodeficiency virus(HIV)-positive and-negative populations.MethodsPatients with condyloma acuminatum or persons who recently had sexual contact with patients with condyloma acuminatum were enrolled into this study,and classified into HIV-positive group (n=62)and HIV-negative group (n=2 716).GeneChip analysis was performed to detect HPV and determine HPV genotypes in mucocutaneous samples collected from the external genitalia of these subjects.Statistical analysis was carried out by chi-square test using the SPSS software version 19.0.ResultsThe prevalence rates of HPV infection,high-risk HPV types and low-risk HPV types were significantly higher in HIV-positive persons than in HIV-negative persons(74.19%(46/62)vs.42.30%(1 149/2 716),67.74%(42/62)vs.29.57%(803/2 716),58.06% (36/62)vs.24.71% (671/2 716),respectively,allP< 0.01).The detection rate of HPV was also increased in HIV-positive men compared with HIV-negative men(92.11%(35/38)vs.37.38%(382/1 022),χ2=45.98,P < 0.01).Although the top three genotypes of low-risk HPV were types 6,43 and 11 in both HIV-positive and-negative groups,the prevalence rate of HPV 6 was 37.10%(23/62)in HIV-positive group,but only 11.12%(302/2 716)in HIV-negative group.The top five genotypes of high-risk HPV were types 16 (22.58%,14/62),52,66,58 and 18 in HIV-positive group,and types 16 (7.77%,211/2716),58,56,66 and 52 in HIV-negative group.Coinfections with multiple HPV subtypes were common in both groups,and the number of concurrent HPV genotypes was as high as 8 in HIV-positive group,and 9 in HIV-negative group.The prevalence rate of coinfections with three or more HPV genotypes in HIV-positive group was significantly higher than that in HIV-negative group(65.21%(30/46)vs.16.71%(192/1 149)).ConclusionsCompared with HIV-negative populations,HIV-positive populations show elevated prevalence of HPV infection,high-risk HPV genotypes and low-risk HPV genotypes.Moreover,the prevalence of HPV is higher in HIV-positive men than in HIV-negative men.These findings are worthy of further attention in clinic.
HIV infections;Papillomavirus infections;Alphapapillomavirus;Superinfection
Lun Wenhui,Email:lunwenhui@163.com
10.3760/cma.j.issn.0412-4030.2015.02.002
“十二五”国家科技重大专项(2012ZX10005010)
100015北京,首都医科大学附属北京地坛医院皮肤性病科(吴焱、魏春波、闫会文、伦文辉),病理科(王鹏、张亮),感染科(李兴旺)
伦文辉,Email:lunwenhui@163.com
2014-03-17)
(本文编辑:颜艳)
