胎儿先天性脊柱裂的产前超声诊断及其预后评估研究
2015-08-04张蒂荣石宇胡海云杨晓东薛敏王玥葛喜凤陈然
张蒂荣 石宇 胡海云 杨晓东 薛敏 王玥 葛喜凤 陈然
(北京大学深圳医院 超声科,广东 深圳 518036)
本研究对经产后MRI或尸检证实的胎儿脊膜膨出6例、脊髓脊膜膨出16例、脊髓外翻3例、隐性脊柱裂9例及30例正常胎儿脊柱的相应超声影像资料进行回顾性分析,旨在深入探讨产前超声对诊断胎儿先天性脊柱裂及其预后评估的临床价值。
1 资料与方法
1.1 一般资料 2008年8月至2014年8月在本院行常规产前超声检查或因在外院发现胎儿可疑脊柱裂来本院接受会诊超声检查的孕妇。产前超声检出脊膜膨出6例、脊髓脊膜膨出16例、脊髓外翻3例、隐性脊柱裂9例,除脊髓脊膜膨出有1例病变位于颈部外,其余脊柱裂均位于腰脊部,30例正常胎儿作为对照组。孕妇年龄20~39岁,平均(26±6)岁,孕20~38周,平均(23±6)周。全部病例均经产后MRI或引产后尸体解剖证实。
1.2 使用仪器 GE E8及Philips iU22彩色多普勒超声诊断系统,探头频率为2~6MHz。
1.3 检查方法 按系统筛查要求检查胎儿后,常规测量后颅窝、定位脊髓圆锥位置并记录相关数值。
发现脊柱病变后,对病变部位进行纵切、横切及冠状等多切面扫查并测量,病变图像存入超声影像工作站。常规启动3D键,先后选择透明和骨骼成像模式,取样框置于感兴趣部位并调整取样框大小,选择好合适的扫查角度后,启动三维扫查,每个病变部位采集3次后储存于硬盘,以备重建时选择理想图像。脊髓圆锥位于第三腰椎(L3)以上定为脊髓圆锥位置正常,脊髓圆锥位于第三腰椎(L3)以下定为脊髓圆锥低位,脊髓圆锥定位方法见参考文献[5]。
2 结 果
6例脊膜膨出、16例脊髓脊膜膨出、3例脊髓外翻、9例隐性脊柱裂及30例正常胎儿脊柱超声显像总结分析如下表1。
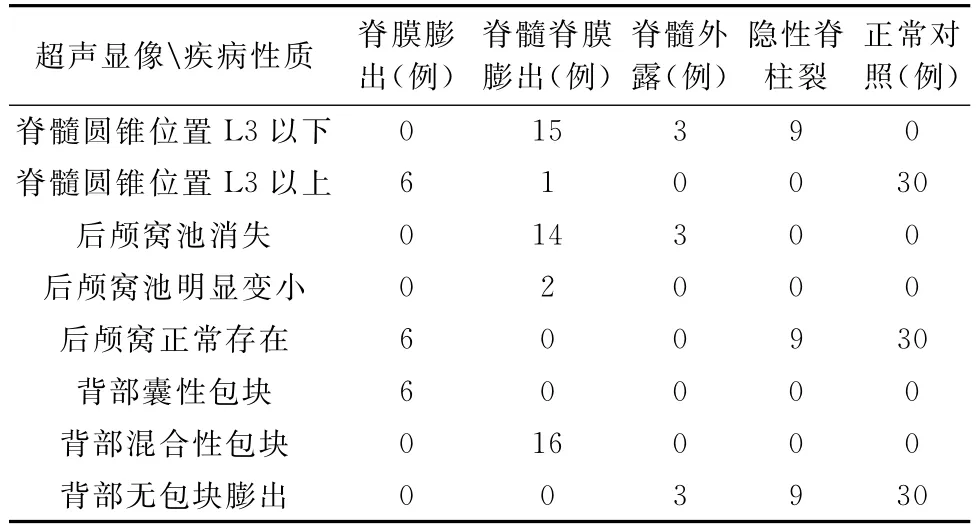
表1 6例脊膜膨出、16例脊髓脊膜膨出、3例脊髓外翻、9例隐性脊柱裂及30例正常胎儿脊柱超声显像
从上表可以看出,脊膜膨出时仅见背部囊性包块膨出,脊髓圆锥位置和后颅窝池均正常;脊髓脊膜膨出时均见背部混合性包块膨出,除1例病变在颈部脊髓圆锥位置正常外,15例病变在腰背部均显示脊髓圆锥低位,后颅窝池除2例明显变小外,其余14例均显示消失;
脊髓外露背部均未显示包块膨出,但均显示脊髓圆锥低位和后颅窝池消失;隐性脊柱裂均显示脊髓圆锥低位,但背部均未显示包块膨出,后颅窝池均正常存在。
3 讨 论
胎儿脊柱裂是胎儿神经系统系统常见畸形之一,是后神经孔闭合失败所致。脊柱裂分类较多[1]。目前临床应用比较多的有以下两种分类方法:一种分类方法是根据病变部位有无明显牲特征,把脊柱裂分为显性脊柱裂和隐性脊柱裂[2],显性脊柱裂是指棘突及椎板有不同程度的缺如,椎管向背侧开放,椎管内容物向后膨出,分脊膜膨出、脊膜脊髓膨出和脊髓外露;隐性脊柱裂是指只有椎弓板的缺损而无椎管内容物的膨出;另一种分类方法是根据病变部位是否有完整皮肤覆盖,把脊柱裂分为开放性脊柱裂和闭合型性脊柱裂两类[3,4],开放性脊柱裂是指病变部位皮肤连续性中断,椎管内成分部分或全部经过脊柱缺损处向后膨出,脑脊液通过缺损处漏出;闭合性脊柱裂是指病变部位皮肤连续性完整,椎管内成分部分或全部经过脊柱缺损处向后膨出或不膨出,脑脊液不能通过缺损处漏出。尽管分类方法不同,但目前公认的影响脊柱裂预后的因素是一致的。一方面受累脊髓神经的损伤,导致双下肢运动异常和尿失禁等;另一方面Amold-ChiariⅡ畸形导致颅压增高征、共济失调(表现为小脑性或脊髓性共济失调)、锥体束征、后组颅神经和上颈髓脊神经麻痹等。所以产前超声评估脊神经是否受损和(或)是否存在Amold-ChiariⅡ畸形至关重要。目前产前超声评估脊柱裂是否存在脊神经受损,主要根据脊髓圆锥是否低位[5-7],其发生机制解释为胎儿发育初期脊髓与椎管等长,之后脊髓的生长速度慢于脊柱,脊髓向头侧移动,出生时脊髓圆锥位于L2~3间隙之间,而脊柱裂并脊髓栓系时脊髓上升受制[8],而导致以双下肢运动异常和尿失禁等为主要症状的临床综合征称脊髓栓系综合征(tethered cord syndrome,TCS)。而产前超声评估脊柱裂是否存在Amold-ChiariⅡ畸形,则主要根据后颅窝池是否消失、是否伴“香蕉小脑”及是否脑室扩张等典型颅内继发声像改变,主要原因是显性脊柱裂时,脑脊液从椎管流出,椎管压力低于颅脑压力,导致小脑向下疝入枕骨大孔,第四脑室、小脑幕和延髓移位,后颅窝池消失,呈现“香蕉小脑”等,出生后出现颅压增高征、共济失调等相关症状。由于病变部位皮肤完整性产前超声常难以明确显示,所以本研究按显性脊柱裂和隐性脊柱裂的分类方法进行讨论。
显性脊柱裂分脊膜膨出、脊膜脊髓膨出和脊髓外露3个亚型。脊膜膨出是指病变处有囊性包块膨出,囊壁为脊膜,囊内容物为脑脊液。囊肿大小不一,囊腔常通过椎骨缺损处形成较细的管状结构(图1),管腔通畅或狭窄。单纯脊膜膨出不会引起脊髓圆锥低位和典型颅内继发声像改变,囊肿切除后可完全治愈。本研究组该亚型6例,均位于腰骶部,病变部位均见囊性包块向外膨出,脊髓圆锥位置、后颅窝池及小脑形态均正常。脊膜脊髓膨出是指病变处有囊性包块膨出,囊壁为脊膜,囊内容物为马尾神经或神经组织。超声表现为病变处混合回声包块,外有囊壁结构,内见带状或不规则强回声从脊椎缺损处进入包块内(图2),此特征可与颈背部其他性质包块如淋巴囊肿等鉴别。颅内常显示为后颅窝池消失和“香蕉小脑”征(图3)。本研究组该亚型12例,16例病变位于腰骶部,1例位于颈部。16例病变部位均见混合回声包块膨出。15例腰骶部脊髓脊膜膨出均显示为脊髓圆锥低位,颈部脊髓脊膜膨出则显示脊髓圆锥位置正常。16脊髓脊膜膨出中14例显示为后颅窝池消失和“香蕉小脑”征,另2例也显示为后颅窝池明显变小。对于脊髓脊膜膨出的胎儿,尽管一出生就进行手术,但此时脊髓和周围神经损伤已相当明显,且不可避免。几乎所有的脊髓脊膜膨出的婴儿出生时都有Arnold-ChiariⅡ型畸形。对于明确诊断的病例,早期开展宫内治疗,能够明显提高运动功能,降低中重度脑疝和脑积水的发病率,但同时宫内治疗增加了羊水过少的风险,可因子宫提前收缩而需住院治疗,出现分娩提前以及新生儿体重较轻等问题,增加了母体子宫破裂的风险[12]。脊髓外露是指一段脊髓呈平板式自缺损处暴露于外界。此型脊髓神经和颅内继发损害最严重。超声显像病变处常无明显包块向外膨出,仅依靠直接征像常易漏诊,但脊髓圆锥低位和典型颅内继发声像改变明显。本研究组该亚型仅见2例,病变均位于腰骶部,均首先发现典型颅内继发声像改变,再仔细观察脊柱,才发现病变部位皮肤连续中断、脊髓外露(图4)及脊柱裂其他直接声像。

图1 脊膜膨出:显示胎儿背部窄蒂囊状膨出结构
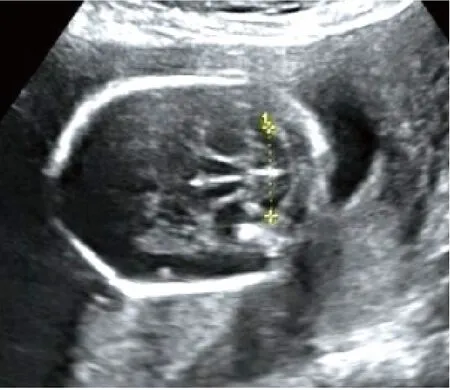
图3 脊髓脊膜膨出:显示后颅窝池消失及“香蕉小脑”
隐性脊柱裂是指只有椎弓板的缺损而无椎管内容物的膨出,多发生于第1和第2骶椎与第5腰椎处。隐性脊柱裂的大多数患者无临床表现或仅有轻微的临床症状,少数患者可出现肢体无力甚至下肢瘫痪、排尿排便功能障碍等脊髓栓系综合征表现[13]。隐性脊柱裂常合并腰骶部局部皮肤色素沉着、异常毛发、皮毛窦、皮肤陷窝、脊髓纵裂,终丝脂肪瘤等,但无背部膨出肿块,也无典型颅内继发声像改变,产前超声几乎全部漏诊[1]。本研究组通过常规定位胎儿脊髓圆锥位置,诊断隐性脊柱裂9例,当脊髓圆锥位置低于L3时,则多切面仔细观察下段腰椎和上段骶椎是否存在脊柱裂的直接证据如两个椎弓骨化中心向后开放呈典型的“V”字形改变,以及皮毛窦(图5)、椎管内脂肪瘤(图6)等隐性脊柱裂相关声像。本组隐性脊柱裂9病例均位于腰骶部,除1例发生于L4,其余均发生于L5-S2,均无包块向外膨出,均无典型颅内继发声像改变。不伴脊髓圆锥低位的隐性脊柱裂本研究未发现。
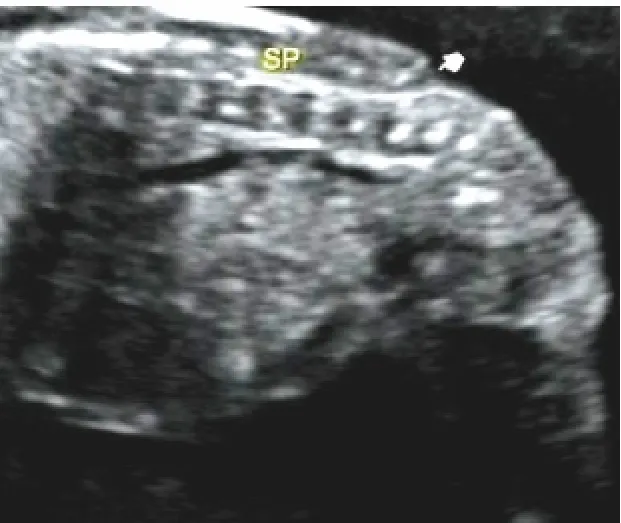
图4 脊髓外露:小手所指显示为皮肤连续中断,小手上方片状偏回声考虑为外露脊髓,后者未膨出皮肤表面
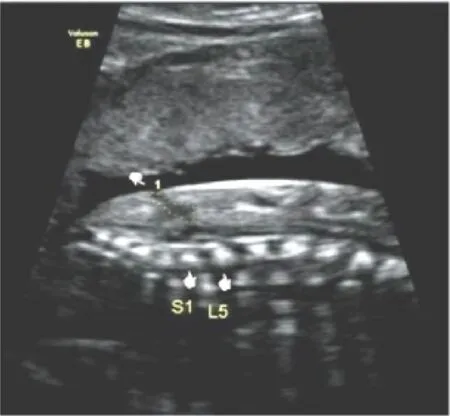
图5 隐性脊柱裂:显示脊髓圆锥低位,位于S1处,并显示皮毛窦声像
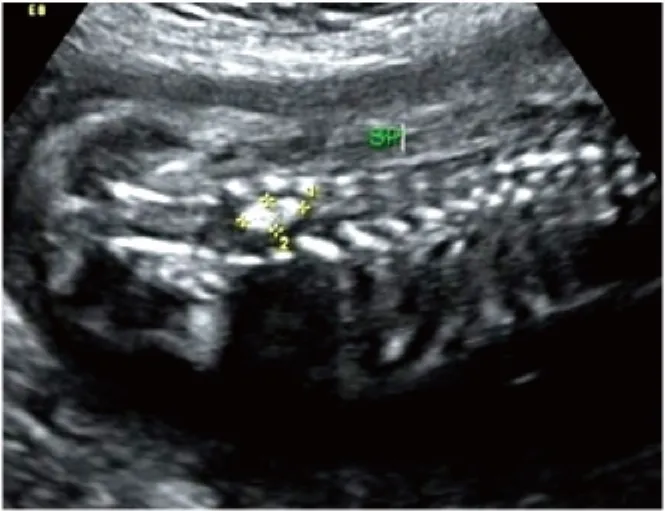
图6 隐性脊柱裂:显示椎管内脊髓圆锥末端脂肪瘤形成
综上所述,显性脊柱裂单纯脊膜膨出亚型可根据腰背部显示外膨囊性包块,而无脊髓圆锥低位及无典型颅内继发声像改变,产前超声可做出诊断,该型手术治疗预后较好;显性脊柱裂脊膜脊髓膨出亚型可根据腰背部显示混合回声包块,且伴脊髓圆锥低位及典型颅内继发声像改变,产前超声可做出诊断,该型出生后预后较差,宫内治疗能否提高治疗效果正在探索中;显性脊柱裂脊髓膨出亚型病变部位无包块膨出,仅根据脊柱裂直接声像常易漏诊,但结合其典型颅内继发声像改变,再仔细寻找可发现病变部位皮肤连续中断、脊髓外露及椎体裂等直接声像,此型预后最差。隐性脊柱裂大多数患者无临床表现或仅有轻微的临床症状,少数因可出现脊髓栓系综合征而预后不良,因病变部位无包块外膨,也无典型颅内继发声像改变,目前普通认认为产前难以诊断隐性脊柱裂,但本研究认为产前超声可根据脊髓圆锥低位,再仔细观察下段腰椎和上段骶椎是否存在脊柱裂的直接证据,以及是否存在皮毛窦及椎管内脂肪瘤等,可诊断隐性脊柱裂伴脊髓栓系亚型。
产前超声能为胎儿先天性脊柱裂的产前诊断及预后评估提供有价值的信息。
[1]李胜利,顾莉莉,文华轩.胎儿开放性与闭合性脊柱裂的产前诊断及分类[J/CD].中华医学超声杂志(电子版),2011,8(8):3-9.
[2]吴在德.外科学[M].北京 :人民卫生出版社,2008.
[3]Chi T,Pilu G,Falco P,et al.Prenatal diagnosis of open and closed spinal bifida[J].Ultrasound Obstet Gynecol,2006,28(7):899-903.
[4]Tortori-Donati P,Rossi A,Cama A.Spinal dysraphism :a review of Neuroradiological features with embryological correlations and proposal for a new classification[J].Neuroradiology,2000,42(7):471-491.
[5]张蒂荣,温影红,胡海云,等,产前超声定位胎儿脊髓圆锥的临床意义[J].中国超声医学杂志,2012,28(12):1127-1129.
[6]胡海云,张蒂荣,王玥,等.超声定位中晚孕期胎儿脊髓圆锥位置[J].中国医学影像技术,2013,29(4):136-139.
[7]雷婷,谢红宁,江南,等.正常与隐性脊柱裂胎儿脊髓圆锥位置的三维超声评估[J].中国超声医学杂志,2013,29(8):715-717.
[8]唐毅,全学模,王荞.超声影像诊断在脊髓栓系综合征中的临床应用[J].重庆医科大学学报,2004,29(5):651-653.
[9]孙志英,梁会泽,贾化平,等.脊柱裂胎儿小脑延髓池改变的超声研究.临床超声医学杂志,2010,12(1):52-54.
[10]梁华庚,贾斌,杨栋,等.脊柱裂并发脑积水的发病率及相关问题初探[J].临床泌尿外科杂志,2009,24(9):683-684.
[11]胡杰,张志学.婴幼儿囊性脊柱裂的手术治疗[J].中国脊柱脊髓杂志,2000,9(3):154-155
[12]Adzick ZS,Thom EA,Spong CY,et al.A randomized trial of prenatal versus postnatal repair of myelomeningocele[J].N Engl J Med,2011,364(11):993-1004
[13]王亦舟,阮狄克.隐性脊柱裂及腰骶常见伴发畸形[J].海军总医院学 报,2007,20(3):167-169.
