Pauwels 3 型股骨颈骨折的手术治疗 46 例分析
2015-06-09高悠水陈松周祖彬于晓巍宋文奇张伟孙玉强张长青
高悠水 陈松 周祖彬 于晓巍 宋文奇 张伟 孙玉强 张长青
股骨颈骨折的 Pauwels 分型始于 1935 年。依据股骨颈骨折的骨折线在冠状面上与髋臼上缘连线的夹角测量,将夹角<30° 的骨折称为 Pauwels 1 型骨折,夹角 30°~50° 的为 Pauwels 2 型骨折,而>50°的为 Pauwels 3 型骨折[1]。由于 Pauwels 分型只根据股骨颈骨折线在冠状面的综合投影,而忽略了骨折移位等情况,临床应用不及 Garden 分型广泛。然而,从骨折愈合的生物力学角度看,Pauwels 分型具有重要的应用价值[2-3]。Pauwels 1 型股骨颈骨折断端主要为压应力,而 3 型骨折主要为剪切力。剪切力是骨折愈合的不利因素,若不能通过内植物固定克服剪切力,骨不连、内植物失效在所难免,对股骨头血供重构带来的危害也使得股骨头坏死发生率非常高。
Pauwels 3 型股骨颈骨折并不常见,手术及内固定方法尚未达成共识,治疗结果和影响因素也缺乏深入研究。本研究回顾性分析一组 Pauwels 3 型股骨颈骨折的手术治疗方法及治疗结果,讨论可能和结果相关的影响因素。
资料与方法
一、病例资料
2011 年 1~11 月,共手术治疗 Pauwels 3 型股骨颈骨折 46 例,其中男 31 例,女 15 例,年龄20~80 岁,平均 51.3 岁。累及左侧者 32 例,右侧14 例。按照 Garden 分型,7 例骨折无明显移位,为Garden II 型,39 例为 Garden III / IV 型。14 例股骨颈后下方或前下方存在粉碎的骨折片,32 例断端较完整。受伤至手术时间平均为 2.8 天,45 例没有显露骨折断端,为闭合复位;1 例为切开复位。
对于无明显移位的股骨颈骨折,Pauwels 角测量依据于骨盆前后位平片即可。当骨折移位明显或骨折断端有粉碎骨块时,Pauwels 角需借助于骨盆冠状面 CT 测量,也可根据股骨颈骨折复位后的骨盆前后位片测量。
纳入标准:( 1 )股骨近端骨骺线已明显闭合;( 2 )经颈型股骨颈骨折;( 3 )股骨颈骨折术前等待时间<3 周;( 4 )骨折前股骨近端解剖结构正常,无髋部疾病史。排除标准包括骨骺未闭合的股骨颈骨折、头下型和基底部的股骨颈骨折、陈旧性股骨颈骨折、有髋关节疾病史或病理性骨折者。
二、手术和内固定方式
本组所有股骨颈骨折均在骨科牵引床辅助复位下进行,对于 Garden III / IV 型骨折,一般需轴向牵引患肢以恢复短缩畸形,再内外旋下肢以矫正旋转畸形。需透视患髋侧位片以判定股骨颈的前倾角,透视髋关节正位片判断股骨颈干角,必要时可以透视健侧髋关节,以小转子形态作为对比,评估下肢旋转的矫正程度。股骨颈骨折复位质量采用Haidukewych 等[4]提出的标准,当断端移位<2 mm且任何平面异常成角<5° 时,为“优秀”;当移位2~5 mm 或成角为 5°~10° 时,为“良好”,当移位为 5~10 mm 或成角 10°~20° 时,认为复位为“一般”,当移位>10 mm 或成角>20° 时,判断为“差”。本组患者 45 例闭合复位,1 例切开复位;根据上述复位标准,44 例复位质量优良,2 例一般。1 例闭合复位为差的经 Smith-Peterson 入路切开复位,复位质量为良好。
复位完成后,根据不同的内固定方式从髋关节外侧作长度不一的切口。35 例为空心螺钉 [ ( cannulated screws,CS )7.3 或 6.5 mm ]固定 ( 图 1a ),8 例为动力髋螺钉 ( dynamic hip screw,DHS )辅以 1 枚 CS固定 ( 图 1b ),3 例为近端股骨锁定加压钢板 ( locking compression plates,LCP )固定 ( 图 1c )。对于断端粉碎的 Pauwels 3 型股骨颈骨折,若复位良好后,较大的骨块仍游离、未复位,术者则采用 DHS+CS 或LCP 内固定方式,余者则采用 CS。CS 固定不拘泥于正或反三角固定形态,下方 1 或 2 枚 CS 靠近股骨距,3 枚螺钉尽可能平行、均匀地分散在股骨颈内。CS 长度以距离软骨下骨约 5~10 mm 为宜,需要较大加压力、骨质疏松或需调节微小的螺钉长度时,可添加垫片。采用 DHS+CS 固定时,也力求CS 与滑动螺钉平行,控制尖顶距在正位和侧位片之和不超过 20 mm。采用 LCP 固定时,对螺钉的方向则无平行要求,一般需 3~4 枚螺钉固定股骨颈近端骨折块。
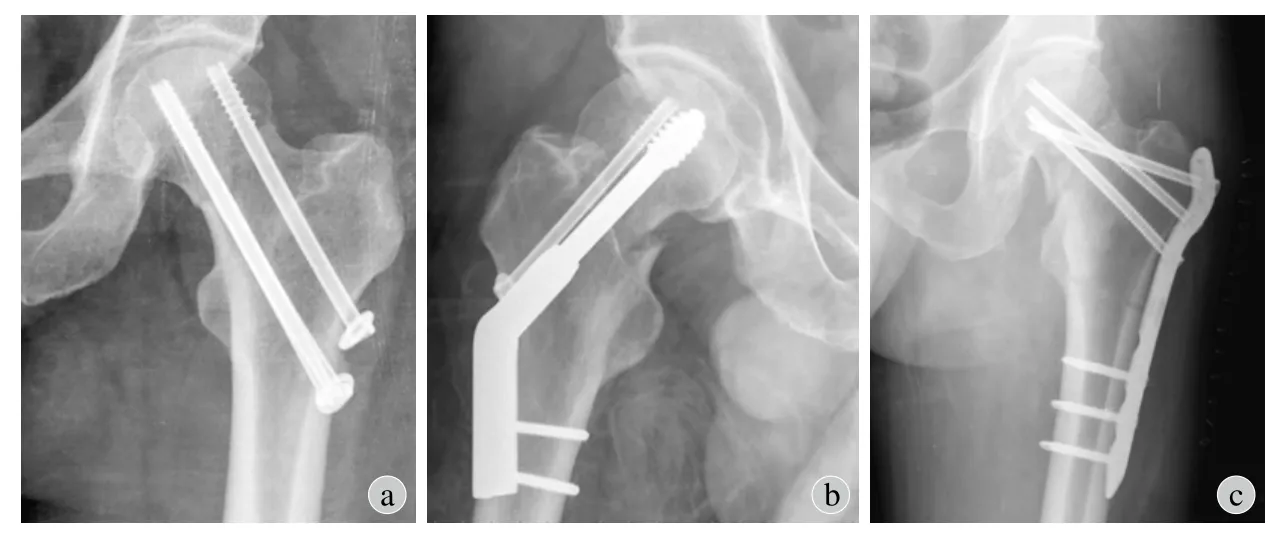
图1 本研究中治疗 Pauwels 3 型股骨颈骨折采用的内固定方式 a:平行 CS;b:DHS 联合CS;c:LCPFig.1 Three kinds of internal fixation methods were used for Pauwels type-3 femoral neck fractures in the current study a: Paralleled cannulated screws ( CS ); b: Dynamic hip screw plus CS ( DHS+CS ); c: Proximal femoral locking compression plate ( LCP )
三、术后处理
术后予以预防性抗感染治疗 1 天。预防深静脉血栓住院期间予以注射低分子肝素,出院后口服凝血因子 Xa 抑制剂,无需监测凝血功能。术后镇痛采用联合方案,常为选择性外周神经阻滞,辅以口服或肌注 Cox-2 抑制剂。下肢肌力和髋关节活动范围训练术后第 1 天即可开始。一般术后 8~12 周禁止患肢负重,以规避剪切力对内植物或骨折愈合造成不利影响。开始部分负重的时间依据于术后影像学检查结果。
四、随访
术后第 1、3、6、12 个月进行骨盆正位和患髋关节侧位平片检查,评估骨折愈合进度、髋关节形态和内植物状态。对于可疑股骨颈骨不连的病例,进行髋部三维 CT 检查。骨折手术后 6 个月,股骨颈骨折仍未愈合,即认为其骨不连[5]。由于金属内植物存留,无法行 MRI 检查,股骨头坏死依据于Ficat-Arlet 标准,当髋部平片存在股骨头影像密度不均、股骨头形态改变等特征,即认为存在股骨头坏死。CS 或 DHS+CS 固定时,股骨颈骨折为一期愈合,无明显的骨痂形成,骨小梁连续性形成、髋部无疼痛感、行走功能良好即可认为骨折愈合。骨折断端粉碎时,以二期愈合的方式,在断端形成骨痂,在平片上也容易辨认。当患者出现股骨头坏死或骨不连,进行二次髋部手术时,随访即结束,股骨颈内固定治疗手术宣告失败。
五、统计学分析
结 果
手术治疗的 46 例 Pauwels 3 型股骨颈骨折,15 例失访,31 例有完整的随访资料。1 例 DHS+CS 固定的骨折术后 1 个月出现伤口深部感染,经抗感染与清创治疗后,于术后 6 个月取出内植物,骨折为畸形愈合。其余 30 例中,男 23 例,女 7 例,年龄 17~75 岁,平均 49 岁,累及左侧23 例,右侧 7 例。无明显移位 Garden II 型骨折的5 例,移位的骨折 Garden III / IV 型为 25 例。受伤至手术 2~4 天,平均 2.8 天。股骨颈骨折断端有粉碎者 11 例,无粉碎 19 例。闭合复位 29 例,切开复位1 例。根据 Haidukewych 标准,29 例复位质量为优良,1 例一般。采用 CS 固定的为 22 例,DHS+CS固定 5 例,LCP 固定 3 例。随访 12~36 个月,平均20.1 个月。
8 例出现股骨头坏死,2 例骨不连,有 1 例同时存在股骨头坏死和骨不连,19 例骨折愈合且维持了良好的髋关节形态 ( 63.3% )。按 Garden 分型分析,9 例股骨头坏死中,7 例来自于有明显移位的股骨颈骨折,2 例来源于无移位的股骨颈骨折;3 例骨不连病例全部来源于 Garden III / IV 型病例。按骨折断端有无粉碎分析,4 例股骨头坏死有断端粉碎,5 例断端完整;1 例骨不连断端有粉碎,2 例无粉碎。按内固定方式进行分析,6 例股骨头坏死为 CS 内固定,3 例为 DHS+CS 内固定,LCP 固定无股骨头坏死病例;2 例骨不连为 CS 内固定,1 例为 LCP 内固定,DHS+CS 内固定组没有骨不连 ( 表 1~3 )。9 例股骨头坏死患者中,1 例已行带血管蒂的游离腓骨移植,2 例行人工髋关节置换术。

表1 Garden 分型与股骨头坏死、骨不连的关系Tab.1 The relationship between Garden classification and ONFH and nonunion
讨 论
Pauwels 分型根据骨折愈合的压力或剪切力环境不同,确定 30° 和 50° 作为三种类型股骨颈骨折的划分标准。然而,将 Pauwels 分型标准以讹传讹的文章或著作至今仍不断涌现,部分论文将 Pauwels 角>70° 作为 3 型股骨颈骨折的诊断标准,这并不符合作者提出的规则[1,6]。
根据骨折愈合理论,剪切力环境不利于骨折愈合。对于 Pauwels 3 型股骨颈骨折,研究者将重点放在股骨颈骨折骨不连方面。Liporace 等[6]1993~2005 年共治疗了 76 例 Pauwels 3 型股骨颈骨折,61 例 ( 62 处 )骨折随访至骨折愈合或翻修手术,平均随访 24 个月。37 例骨折为 CS 固定,25 例为固定角度装置固定 ( 包括 DHS、顺行髓内钉和动力髁螺钉 )。复位优良率为 95% ( 59 / 62 ),3 例复位较差。59 例良好复位的骨折中,骨不连发生率为 14%,3 例复位较差的骨折中,2 例发展为骨不连。CS 治疗的骨折中,骨不连发生率为 19%,而固定角度装置治疗组的骨不连发生率为 8%。股骨头坏死的发生率为 11%。虽然固定角度装置的失败率低于 CS,但由于病例数量有限,统计学差异性不能成立,因而尚不能明确治疗 Pauwels 3 型股骨颈骨折的最优方式。应用近端股骨的截骨技术,将 Pauwels 3 型骨折转化为角度较小的 2 或 1 型骨折,则将骨折断端间的剪力转变为压力,进而利于骨折愈合,而由此带来髋关节 offset 改变则又是另外的话题[7]。

表2 断端粉碎与股骨头坏死、骨不连的关系Tab.2 The relationship between comminution and ONFH and nonunion

表3 内固定方式与股骨头坏死、骨不连的关系Tab.3 The relationship between method of internal fixation and ONFH and nonunion
Rupprecht 等[8]比较了 Intertan 髓内钉、CS 和DHS 治疗 Pauwels 3 型股骨颈骨折的生物力学试验。研究发现,不论何种固定方式,都无法重建出近端股骨完整的力学强度;与 CS 和 DHS 相比,Intertan具有一定的力学优势。作者认为,单纯从体外生物力学角度比较何种内植物具有更强大的力学性能并无重要的研究意义。其一,若骨折延迟愈合或不愈合,无论内植物如何强大都终将失败;其二,强大的内植物是否有利于股骨颈骨折愈合目前尚无定论;其三,对于股骨颈骨折而言,股骨颈的生物特点与骨折愈合力学影响同等重要。
对于 Pauwels 3 型股骨颈骨折,最优的内植物及手术方式目前尚无定论。Pauwels 3 型股骨颈骨折治疗在基于患者个体化特征和骨折特点的基础上 ( 如年龄、骨量等 ),需考虑骨折移位程度、断端粉碎、手术侵入性及患者耐受程度、患者期望值及手术医师的习惯等。对于本组患者,CS、DHS+CS、近端股骨 LCP 是作者治疗 Pauwels 3 型的内植物选择。CS手术操作简便,在满意复位的基础上,部分螺纹的空心钉在骨折断端加压,实现骨折一期愈合,为绝对稳定固定。CS 治疗 Pauwels 3 型股骨颈骨折时,须注意以下几点:( 1 )负重时间不能太早,否则过大的剪力会导致内固定失败,出现骨不连、髋内翻或内植物断裂等并发症;( 2 )适应证选择十分重要,对于靠近股骨颈基底部、股骨颈粉碎骨折或骨质疏松明显的骨折,不适宜进行 CS,这在 Pauwels 3 型股骨颈骨折尤其重要;( 3 )使用 CS 固定时,螺钉的空间分布非常重要。目前普遍认为,倒置的三角固定具有更好的力学强度,下方螺钉应该靠近股骨距。CS 治疗 Pauwels 3 型股骨颈骨折时,螺钉及产生的压力与骨折线并非垂直。骨折断端间产生的压力实则为螺钉产生拉力的分作用力,这是有益的部分。而另一分作用力则与骨折线平行,在骨折断端间会产生一种滑坡效应 ( 图 2 )。滑坡效应是股骨颈骨折解剖复位后,在内固定过程中复位部分丢失的力学现象。虽然多枚螺钉平行固定本身有对抗滑坡效应能力,但在骨质疏松、粉碎骨折等情况时,首先拧紧近股骨距螺钉产生强大拉力的分力可能会使对抗螺钉与骨质间产生切割,降低了固定强度。DHS 和 Intertan 髓内钉固定 Pauwels 3 型股骨颈骨折时,这种滑坡效应也非常常见。DHS 固定 Pauwels 3 型股骨颈骨折时,合并使用 1 枚 CS ,既可以对抗旋转,也可以克服加压时的滑坡效应。DHS+CS 也是一种较方便的固定方式,对于近基底的股骨颈骨折,DHS+CS 能够提供良好的固定强度。作者使用近端股骨 LCP 固定股骨颈骨折的病例也较少,其手术侵入性较大,内植物价格也昂贵。然而对于股骨颈粉碎较明显的病例,在获得完美复位后,LCP 多角度固定骨折能为骨折愈合提供稳定的力学环境。若使用加压的 CS,极易造成复位丢失、髋内翻畸形。跨骨折的螺钉一般不要超过 4 枚,以免影响股骨头的血运。
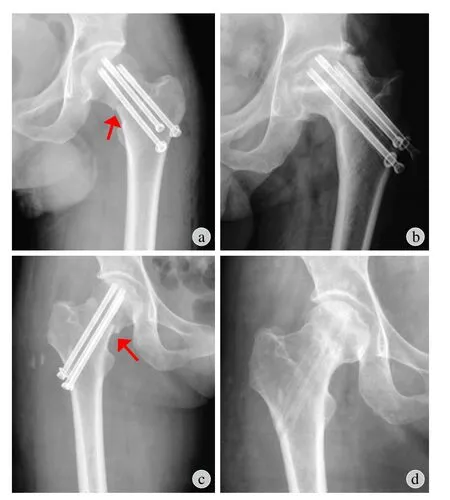
图2 CS 治疗 Pauwels 3 型股骨颈骨折,产生拉力的方向与骨折方向不垂直,可能会产生骨折间滑坡效应。解剖复位后,螺钉内固定过程中致复位丢失 a:CS 治疗 Pauwels 3 型股骨颈骨折,箭头指示滑坡效应的结果;b:术后 9 个月,股骨头坏死;c:CS治疗 Pauwels 3 型股骨颈骨折,箭头指示滑坡效应,较图 a 更加显著;d:骨折愈合,内植物取出,髋关节形态良好Fig.2 When CS were used for Pauwels type-3 femoral neck fractures, the pulling force was not perpendicular to the fracture direction. The slide effect may appear. Loss of reduction might be induced by screwing, although anatomical reduction was achieved primarily a: Pauwels type-3 femoral neck fracture was treated by paralleled CS, and the slide effect was showed ( arrow ); b: ONFH was presented at 9 months after the operation; c: Pauwels type-3 femoral neck fracture was treated by paralleled CS. The arrow indicated the slide effect, which was more signif i cant than that showed in Figure A;d: The fracture healed uneventfully. The hardware was removed, with good hip joint contour
骨折愈合的力学和生物学环境配合在股骨颈骨折治疗中表现的十分显著。即使辅以最坚固的固定方式,若没有良好的骨折愈合进程,终将失败[9]。在获得良好复位和内固定的基础上,延迟完全负重时间可以减少骨折断端间的剪切力影响,对于维持 Pauwels 3 型股骨颈骨折愈合的力学环境有益。当然,这是一种复杂的决策过程,需要充分结合患者及骨折本身的个体化特征,以充分权衡负重的进度。相比之下,骨科医师对股骨颈骨折的生物学环境改善目前仍无良策。关节囊切开减压一直存有争论,笔者认为,复位过程及满意的复位结果、合理的内固定方式是能够实现的治疗目标。骨不连是Pauwels 3 型股骨颈骨折不容忽视的并发症,而股骨头坏死也是其面临的难题[10-11]。
由于 Pauwels 3 型股骨颈骨折并不常见,因此本组病例数量不多。在进行各组治疗结果的比较时,未发现并发症与骨折移位、断端粉碎等特征的关系。本组患者的随访时间平均为 20.1 个月,有必要进一步延长随访时间。此外,本组病例的失访病例较多,这与人口流动性密切相关。
综上所述,Pauwels 3 型股骨颈骨折是一种较少见的骨折类型,股骨头坏死和骨不连是最常见的并发症。CS、DHS+CS、近端股骨 LCP 均可应用为Pauwels 3 型股骨颈骨折的内固定方式,何种内固定具有更好的治疗结果目前仍无定论。
[1]Bartoníček J. Pauwels’ classif i cation of femoral neck fractures:correct interpretation of the original. J Orthop Trauma, 2001,15(5):358-360.
[2]Collinge CA, Mir H, Reddix R. Fracture morphology of high shear angle “vertical” femoral neck fractures in young adult patients. J Orthop Trauma, 2014, 28(5):270-275.
[3]Luttrell K, Beltran M, Collinge C. Preoperative decisionmaking in the treatment of high-angle “vertical” femoral neck fractures in young adult patient. J Orthop Trauma, 2014,28(9):e221-225.
[4]Haidukewych GJ, Rothwell WS, Jacofsky DJ, et al. Femoral neck fractures in patients between the ages of fi fteen and fi fty years. J Bone Joint Surg Am, 2004, 86(8):1711-1716.
[5]裴国献, 主译. 洛克伍德-格林: 成人骨折(第6版). 北京: 人民军医出版社, 2009: 1649.
[6]Liporace F, Gaines R, Collinge C, et al. Results of internal fixation of Pauwels type-3 vertical femoral neck fractures.J Bone Joint Surg Am, 2008, 90(8):1654-1659.
[7]Eid A. Valgus osteotomy for delayed presentation of femoral neck fractures Pauwels grade III. J Orthop Trauma, 2010,24(2):115-119.
[8]Rupprecht M, Grossterlinden L, Ruecker AH, et al. A comparative biomechanical analysis of fi xation devices for unstable femoral neck fractures: the Intertan versus cannulated screws or a dynamic hip screw. J Trauma, 2011, 71(3):625-634.
[9]Kunapuli SC, Schramski MJ, Lee AS, et al. Biomechanical analysis of augmented plate fixation for the treatment of vertical shear femoral neck fractures. J Orthop Trauma, 2014.
[10]Lu-Yao GL, Keller RB, Littenberg B, et al. Outcomes after displaced fractures of the femoral neck. A meta-analysis of one hundred and six published reports. J Bone Joint Surg Am, 1994,76(1):15-25.
[11]Ly TV, Swiontkowski MF. Treatment of femoral neck fractures in young adults. J Bone Joint Surg Am, 2008, 90(10):2254-2266.
