上海市三级和一级医院新生儿先天性巨细胞病毒感染横断面调查
2015-05-04叶丽静董妞妞叶颖子
叶丽静 董妞妞 叶颖子 徐 锦 俞 蕙
·论著·
上海市三级和一级医院新生儿先天性巨细胞病毒感染横断面调查
叶丽静1董妞妞2叶颖子1徐 锦2俞 蕙1
目的 通过上海市区的三级甲等医院和相对远离上海市区的一级医院先天性巨细胞病毒(CMV)检测,反映上海地区先天性CMV感染情况。方法 收集复旦大学附属妇产科医院(简称复旦妇产医院)和上海闵行区浦江镇社区卫生服务中心(简称浦江医院)出生时活产的、并行新生儿疾病筛查的新生儿,利用新生儿疾病筛查后余下的干血斑点(DBS)标本以荧光定量PCR方法检测CMV DNA载量,根据新生儿疾病筛查信息和电话随访分析先天性CMV感染危险因素。危险因素定义如下:性别;出生胎龄(胎龄<37周、~42周和≥42周);出生体重(<2 500 g、~3 999 g和≥4 000 g);母亲分娩年龄(25~30岁、>30岁第1胎或≥35岁);户籍(上海和非上海市户籍);教育程度(初中及以下、高中、大学及以上);家庭人口数(≤3口人、4口人、>5口人)。结果 2011年9月至2013年3月1 780份DBS标本用于CMV感染率的分析,其中浦江医院942份,复旦妇产医院838份,两医院先天性CMV总感染率为0.9%(17/1 780),其中浦江医院感染率为1.6%(15/942),复旦妇产医院感染率为0.2%(2/838),差异有统计学意义(P=0.003 4)。共收集到1 530例新生儿及母亲临床资料的电话随访数据,CMV阳性和阴性新生儿母亲文化程度差异有统计学意义(P=0.008 5),其他危险因素两组间差异均无统计学意义。结论 上海地区先天性CMV感染率为0.9%,与性别、胎龄、出生体重及母亲户籍、家庭人口数不相关,与母亲教育程度相关。
先天性; 巨细胞病毒; 感染率; 危险因素
人类巨细胞病毒(CMV)是导致先天性宫内感染最常见的病毒之一,而且是先天性感染中引起婴儿智力发育障碍的最常见原因,30%不明原因的严重耳聋是先天性CMV感染的后遗症[1]。10%~15%先天性CMV感染患儿在出生时有临床症状,其中约10%患儿在围生期死亡,死亡前表现为不同程度的全身播散性致命的疾病(包括宫内发育迟缓,肝脾肿大,皮肤瘀点,瘀斑,血小板减少,直接胆红素升高的黄疸,转氨酶升高,肺炎,神经系统累及的临床和影像学表现);存活的患儿中70%~80%遗留严重神经系统后遗症[2~5]。目前中国尚缺乏大样本先天性CMV感染数据以及相关危险因素的研究,本研究以上海市区的一个三级甲等医院和相对远离上海市区的一个一级医院为样本收集场所,调查先天性CMV感染情况,并对其相关危险因素进行探讨。
1 方法
1.1 纳入标准 复旦大学附属妇产科医院(简称复旦妇产医院)和上海市闵行区浦江镇社区卫生服务中心(简称浦江医院)出生时活产的、并行新生儿疾病筛查的新生儿。
1.2 排除标准 ①行新生儿疾病筛查后的干血斑点(DBS)量不足以再行CMV DNA检测;②随访中不能配合危险因素调查;③随访电话失去联系。
1.3 CMV DNA标本来源 复旦大学附属儿科医院(我院)为上海新生儿疾病筛查指定医院之一,复旦妇产医院和浦江医院新生儿DBS标本均送至我院行新生儿疾病筛查。复旦妇产医院和浦江医院DBS标本均在出生3 d内采集足跟末梢血,并按标准[6]制做DBS标本。本研究利用新生儿疾病筛查后余下的DBS标本,将其存放于干燥的塑料口袋中4℃保存,备后续检测CMV DNA。
1.4 先天性CMV感染危险因素 主要根据人民卫生出版社第8版《儿科学》和《妇产科学》定义以下危险因素。①性别;②出生胎龄(早产儿:胎龄<37周,足月儿:胎龄~42周,过期产儿:≥42周);③出生体重(低出生体重儿:<2 500 g,正常出生体重儿: ~3 999 g,巨大儿:≥4 000 g);③母亲分娩年龄(适龄产妇:25~30岁,高龄产妇:>30岁第1胎或≥35岁);④户籍(上海户籍,非上海市户籍);⑤教育程度(初中及以下,高中,大学及以上);⑥人均居住面积:在上海居住的房屋面积/在其中生活的家庭人口数(≤3口人,4口人,>5口人);⑦家庭月收入。
1.5 危险因素采集 根据新生儿疾病筛查登记回顾性收集符合本文纳入标准的新生儿及其母亲的病历,行新生儿CMV感染危险因素的采集,病历中未能完整体现的因素(如户籍、教育程度)或病历中不体现的危险因素(如人均居住面积、家庭月收入)行电话随访。
1.6 CMV DNA检测方法
1.6.1 试剂与仪器 CMV DNA抽提试剂盒Qiagen DNA mini Kit和荧光定量PCR检测试剂Quanti Tect Probe PCR Kit均购自德国Qiagen公司;引物和探针购自美国Invitrogen公司;Mx 3000P实时荧光PCR仪购自美国Agilent Stratagene公司。
1.6.2 实验方法 DBS标本均按照Qiagen DNA mini Kit的操作说明抽提DNA。应用荧光定量PCR方法检测CMV-DNA载量,PCR反应体系为25 μL,包括:Quanti Tect Probe PCR Master Mix 12.5 μL,RNA酶水8.75 μL,GB1、GB2、GB-P各0.25 μL,模板3 μL。PCR反应程序为:50℃ 2 min,95℃ 10 min,之后95℃15 s,60℃ 60 s,共45个循环。因DBS标本中CMV含量较低,所以每1次反应中均置弱阳性对照(CMV毒株104倍稀释后制备的DBS)和强阳性对照(CMV毒株10倍稀释后制备的DBS)。所有PCR检测均在Mx 3000P实时荧光PCR仪上进行[7]。
1.7 统计学方法 采用SAS 9.4软件进行统计学分析。计数资料组间比较行χ2检验或精确概率法。对新生儿性别、出生胎龄、出生体重、母亲分娩年龄、户籍、教育程度、人均居住面积和家庭月收入行单因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 2011年9月至2013年3月复旦妇产医院和浦江医院送我院的新生儿DBS标本20 892例,DBS量足以再行CMV检测的标本为1 780例,本文以此计算先天性CMV感染率,其中复旦妇产医院838例,浦江医院942例。在对上述1 780例的母亲及新生儿家庭电话随访时,应询在上海的居住房屋面积和家庭月收入问题普遍回答不准确,或不愿回答,故分析危险因素时不纳入家庭月收入项,将在上海的人均居住面积项改为目前家庭人口数(≤3口人,4口人,>5口人),行先天性CMV感染危险因素分析时以1 530例为基数,其中复旦妇产医院713例,浦江医院827例(图1)。
2.2 新生儿先天性CMV感染率 1 780例DBS标本中,CMV DNA检测阳性17例,先天性CMV感染率为0.9%。复旦妇产医院838例,CMV DNA检测阳性2例,先天性CMV感染率为0.2%;浦江医院942例 , CMV DNA检测阳性15例,先天性CMV感染率为1.6%; 2所医院先天性CMV感染率差异有统计学意义(P=0.003 4,χ2=8.59)。

图1 研究对象纳入及排除流程图
Fig 1 The flow chart of including and excluding procedure
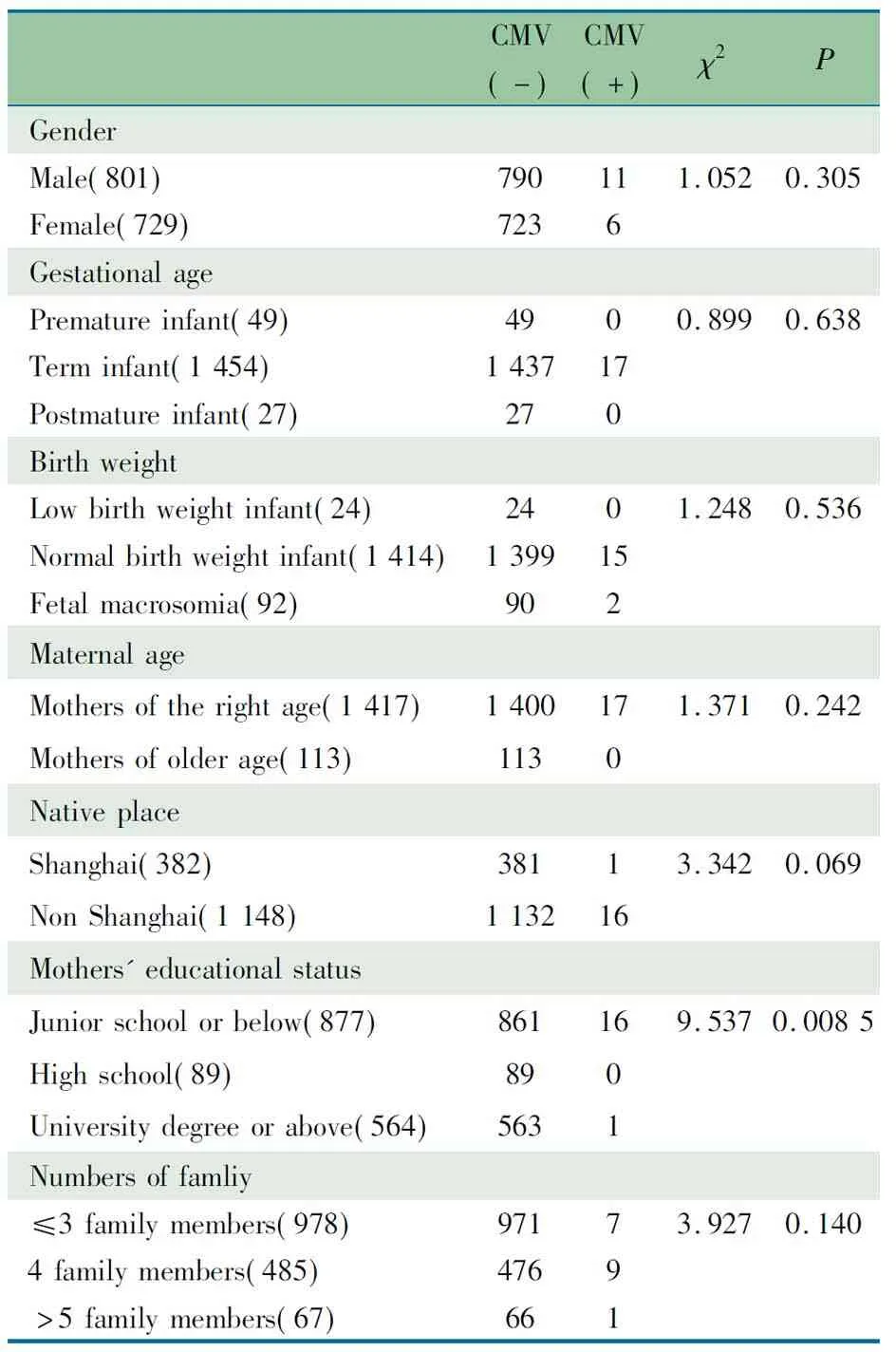
2.3 新生儿先天性CMV感染危险因素 本文以收集调整后的7项危险因素的1 530例母亲及新生儿家庭为基数,行相关危险因素分析。表1显示,CMV阳性和阴性新生儿母亲文化程度(P=0.008 5)差异有统计学意义,其他危险因素差异均无统计学意义。
表1 先天性CMV感染危险因素分析(n)
Tab 1 Analysis of risk factors of congenital CMV infection(n)
CMV(-)CMV(+)χ2PGenderMale(801)790111.0520.305Female(729)7236GestationalagePrematureinfant(49)4900.8990.638Terminfant(1454)143717Postmatureinfant(27)270BirthweightLowbirthweightinfant(24)2401.2480.536Normalbirthweightinfant(1414)139915Fetalmacrosomia(92)902MaternalageMothersoftherightage(1417)1400171.3710.242Mothersofolderage(113)1130NativeplaceShanghai(382)38113.3420.069NonShanghai(1148)113216Mothers'educationalstatusJuniorschoolorbelow(877)861169.5370.0085Highschool(89)890Universitydegreeorabove(564)5631Numbersoffamliy≤3familymembers(978)97173.9270.1404familymembers(485)4769>5familymembers(67)661
需要说明的是:复旦妇产医院713例中,上海市户籍375例(53.0%),非上海市户籍338例,母亲高中及以上文化程度84.0%(599/713),1例CMV感染新生儿的母亲为非上海户籍、初中及以下文化程度,1例CMV感染新生儿的母亲为上海户籍、高中及以上文化程度;浦江医院817例中,上海市户籍7例,非上海市户籍810例(99.1%),母亲高中及以上文化程度6.6%(54/817),15例CMV感染新生儿的母亲均为非上海户籍、初中及以下文化程度。
3 讨论
CMV是导致先天性宫内感染最常见的病毒之一,亦是引起新生儿发育障碍的最常见感染性因素[1]。美国临床Ⅲ期的研究报道,新生儿期予更昔洛韦治疗能够阻止出生后前2年内的听力恶化,减少神经系统发育落后的发生[8]。提示若在新生儿出生时筛选CMV,早期发现宫内CMV感染,可密切随访听力及其他发育方面的问题,予相应的干预措施,改善先天性CMV感染患儿的预后。
据报道[3],在所有活产婴儿中先天性CMV的感染率为0.64%,但在不同人群中该研究结果波动范围较大(0.3%~2.3%)。在美国,活产婴儿先天性CMV感染率约1%[9]。先天性CMV感染的途径可通过母体的初次感染、病毒再次激活及再感染,以及母婴传播而感染,其中感染危险性最高的是母体CMV原发性感染,是导致宫内感染最主要的危险因素[10,11]。每年有1%~7%的孕妇初次感染CMV,由于孕妇初次感染CMV而引起所生婴儿发生先天性CMV感染为14.2 %~52.4 %,并且约28%的胎儿在出生时会发生症状性感染及后遗症[3]。而孕期的非原发性感染(CMV病毒再激活或再感染)的传播率相对较低,由此而导致的先天性CMV感染率仅为1.0%~2.2%[12],而且患儿多为无症状性感染,病情较轻。目前中国大陆地区育龄妇女的CMV感染率尚无权威的资料发布,有报道中国台湾地区育龄妇女的CMV感染率高达91.1%以上[13],提示中国大陆育龄妇女亦可能存在较高的CMV感染率;这些育龄妇女若在孕期发生CMV再感染或病毒重新激活,会导致部分新生儿的先天性CMV感染,特别是出生时的无症状感染。本研究选择在上海市2家有产科病区的医院就诊的孕产妇,行先天性CMV感染率的调查,感染率为0.9%。
经典的诊断先天性CMV感染的方法是在新生儿出生2周内,从尿液或唾液中分离到CMV[14],这种方法取材不方便,费时、费力,而且不经济,很难普遍推广。1994年,研究人员从用于新生儿筛查的DBS标本中成功检测到CMV DNA,从而建立了用微量标本检测CMV的新方法[15]。有报道,美国加利福尼亚州的3 972名新生儿,用PCR检测DBS上的CMV DNA,检测结果的可靠性接近经典的病毒分离方法[6]。法国学者利用同样的方法,从271名新生儿发现了64例先天性CMV感染,与经典的尿液病毒分离比较,敏感度为95%,特异度为98.5%[7]。利用DBS检测CMV DNA筛查先天性CMV感染,具有取材方便、快速和特异度高等优势。但亦存在敏感度较低的问题,因此多用于婴幼儿听力损害回顾性诊断[16]。本研究亦采用新生儿出生3 d内采集DBS检测的先天性CMV感染率为0.9%,接近发达国家的感染率水平。另外,PCR检测DBS的CMV DNA,其检测性能的分析与评价还需今后累积更多的临床标本和资料,特别对CMV DNA阳性患儿的持续随访,以进一步分析先天性CMV感染对患儿的影响,达到早发现、早诊断和早干预的目的[17]。
本文回顾分析2家医院母亲及新生儿的临床资料,CMV DNA阴性与阳性新生儿的性别、胎龄、出生体重等因素差异无统计学意义。 有研究显示,先天性CMV感染与教育程度、人均住房面积、外来移民、家庭收入及个人卫生习惯均相关[18~20]。浦江医院地处上海偏远郊区,收住孕妇非上海户籍占99.1%,浦江医院母亲教育程度为高中及以上仅为6.6%。复旦妇产医院位于上海市中心城区,收住孕妇上海户籍占53.0%,母亲高中及以上文化程度占84.0%。两家医院先天性CMV感染率差异有统计学意义,说明先天性CMV的感染率与母亲教育程度相关,母亲受教育程度越低,先天性CMV的感染率越高。
分析上海户籍/非上海户籍与先天性CMV感染率关系时(卡方检验)P=0.067 5,差异无统计学意义,有文献报道所有活产婴儿中先天性CMV的感染率较低(0.64%)[3],以此种低发生率的事件行卡方检验的效能会非常低,故大样本量才能保证其检验效能。本研究中非上海户籍母亲的新生儿,其先天性CMV的感染率为1.3%(16/1 248),比上海户籍母亲的新生儿感染率0.3%(1/382)高出4.3倍,虽然户籍危险因素差异无统计学意义,但本研究的结论是,上海户籍的母亲,教育程度越高,其分娩婴儿的先天性CMV感染率越低,反之亦然。
此外,本研究因未完整收集到当前家庭居住房屋面积和家庭月收入2项的资料,故未将这两项纳入危险因素分析,仅纳入目前家庭人口数(≤3口人,4口人,>5口人) 为危险因素,故未能真实反映人均住房面积、家庭经济状况与先天性CMV感染率之间是否存在关系。
本文的不足与局限性:①本文选取上海市区的一个三级甲等医院和相对远离上海市区的一个一级医院作为样本收集场所,虽然具有一定的代表性,但并不能准确反映上海地区先天性CMV感染的真实情况;②本文分析的先天性CMV危险因素受回顾性收集的限制,采集不够全面。
[1]Cannon MJ. Congenital cytomegalovirus (CMV) epidemiology and awareness. J Clin Virol, 2009, 46(S4):6-10
[2]Boppana SB, Fowler KB, Pass RF, et al. Congenital cytomegalovirus infection: association between virus burden in infancy and hearing loss. J Pediatr, 2005,146(6):817-823
[3]Kenneson A, Cannon MJ. Review and meta-analysis of the epidemiology of congenital cytomegalovirus (CMV) infection. Rev Med Virol,2007,17(4):253-276
[4]Nigro G, Adler SP, La Torre R, et al. Passive immunization during pregnancy for congenital cytomegalovirus infection. N Engl J Med, 2005,353(13):1350-1362
[5]Chen MH, Chen PC, Jeng SF, et al. High perinatal seroprevalence of cytomegalovirus in northern Taiwan. J Paediatr Child Health, 2008,44(4):166-169
[6]Kharrazi M, Hyde T, Young S, et al. Use of screening dried blood spots for estimation of prevalence, risk factors, and birth outcomes of congenital cytomegalovirus infection. J Pediatr, 2010,157(2):191-197
[7]Leruez-Ville M, Vauloup-Fellous C, Couderc S, et al. Prospective identification of congenital cytomegalovirus infection in newborns using real-time polymerase chain reaction assays in dried blood spots. Clin Infect Dis, 2011,52(5):575-581
[8]Foulon I, Naessens A, Foulon W, et al. A 10-year prospective study of sensorineural hearing loss in children with congenital cytomegalovirus infection. J Pediatr, 2008,153(1):84-88
[9]Dollard SC, Grosse SD, Ross DS. New estimates of the prevalence of neurological and sensory sequelae and mortality associated with congenital cytomegalovirus infection. Rev Med Virol,2007,17(5):355-363
[10]Johnson JM, Anderson BL. Cytomegalovirus: should we screen pregnant women for primary infection. Am J Perinatol,2013,30(2):121-124
[11]Yamamoto AY, Castellucci RA, Aragon DC, et al. Early high CMV seroprevalence in pregnant women from a population with a high rate of congenital infection. Epidemiol Infect,2013,141(10):2187-2191
[12]Nassetta L, Kimberlin D, Whitley R. Treatment of congenital cytomegalovirus infection: implications for future therapeutic strategies. J Antimicrob Chemother,2009,63(5):862-867
[13]Oliver SE, Cloud GA, Sanchez PJ, et al. Neurodevelopmental outcomes following ganciclovir therapy in symptomatic congenital cytomegalovirus infections involving the central nervous system. J Clin Virol, 2009,46(S4):22-26
[14]Lazzarotto T, Guerra B, Lanari M, et al. New advances in the diagnosis of congenital cytomegalovirus infection. J Clin Virol,2008,41(3):192-197
[15]Shibata M, Takano H, Hironaka T, et al. Detection of human cytomegalovirus DNA in dried newborn blood filter paper. J Virol Methods, 1994,46(2):279-285
[16]Barbi M, Binda S, Caroppo S, et al. Neonatal screening for congenital cytomegalovirus infection and hearing loss. J Clin Virol,2006,35(2):206-209
[17]Wang L, Xu X, Zhang H, et al. Dried blood spots PCR assays to screen congenital cytomegalovirus infection: a meta-analysis. Virol J,2015,12(1):60
[18]Korndewal MJ, Mollema L, Tcherniaeva I, et al. Cytomegalovirus infection in the Netherlands: seroprevalence, risk factors, and implications. J Clin Virol, 2015,63:53-58
[19]Basha J, Iwasenko JM, Robertson P, et al. Congenital cytomegalovirus infection is associated with high maternal socio-economic status and corresponding low maternal cytomegalovirus seropositivity. J Paediatr Child Health,2014,50(5):368-372
[20]de Vries JJ, Korver AM, Verkerk PH, et al. Congenital cytomegalovirus infection in the Netherlands: birth prevalence and risk factors. J Med Virol,2011,83(10):1777-1782
(本文编辑:张崇凡)
Cross-sectional study on newborn congenital cytomegalovirus infection in a tertiary special hospital and a community hospital in Shanghai
YELi-jing1,DONGNiu-niu2,YEYing-zi1,XUJin2,YUHui1
(1DepartmentofInfectiousDiseases, 2LaboratoryofInfectiousDiseases,Children′sHospitalofFudanUniversity;Shanghai201102,China)
YU Hui,E-mail:yuhui4756@sina.com ;XU Jin,E-mail:jin030101@aliyun.com
ObjectiveTo estimate the prevalence of congenital cytomegalovirus (CMV) in Shanghai by analyzing the situation of congenital cytomegalovirus infection in newborns in a tertiary special hospital and a community hospital.MethodsRelevant data of the live births were collected, who were systematically screened for neonatal diseases by using dry blood spot (DBS) samples derived from heel picking in the Affiliated Obstetrics and Gynecology Hospital of Fudan University, referred to as the Maternity Hospital of Fudan University, and in Pujiang Town Community Health Center Hospital in Minhang District, Shanghai, called Pujiang Hospital for short. CMV DNA loading in the rest of DBS after the neonatal diseases screening, was detected by fluorescence quantitative PCR. Risk factors of congenital CMV infection were analyzed according to the neonatal medical records and telephone follow-up. The risk factors included the following definitions: ① Neonatal sex; ② Gestational age (<37 weeks, ~42 weeks, ≥42 weeks) ; ③ Birth weight (<2 500 g, ~3 999 g, ≥4 000 g) ; ④ Maternal age( 25-29 years old, first births >30 years old or ≥35 years old);⑤ Native place(Shanghai, Non Shanghai);⑥ Mothers′ educational status (junior school degree or below, high school, university degree or above); ⑦ Current family population(≤3 family members, 4 family members,>5 family members). Results① Among 1 780 DBS of newborn screening collected from neonatal heel peripheral blood within 3 days from September 2011 to March 2013, 942 of which were from the Pujiang Hospital and the rest were from the Maternity Hospital of Fudan University. The congenital CMV infection rate of the two hospitals was 0.9%(17/1 780). 1.6% (15/942) for the former and 0.2% (2/838) for the latter, with significant difference between the two groups (P=0.003 4). ②1 530 neonatal and mothers′ medical records and telephone follow-ups were collected to analyze the risk factor related to CMV infection. There was a significant difference in mothers′ education levels between the CMV positive and negative groups (P=0.008 5), but the difference of other six risk factors had no statistical significance between 2 groups. ConclusionThe congenital CMV infection rate was 0.9% in Shanghai. There was no obvious correlation between congenital CMV infection rates and the neonatal sex, gestational age, birth weight, mothers′ native place and family size. There was statistically significance in mothers′ educational status between the negative and positive groups.
Congenital; Cytomegalovirus; Infection rate; Risk factors
复旦大学附属儿科医院 1 感染科,2 感染传染病实验室 上海,201102
俞蕙,E-mail: yuhui4756@sina.com; 徐锦,E-mail:jin030101@aliyun.com
10.3969/j.issn.1673-5501.2015.06.007
2015-06-30
2015-11-15)
