手术部位感染目标性监控及其危险因素多中心研究
2015-01-30刘胜男李六亿贾会学文建国刘运喜李卫光吴安华宗志勇0胡必杰徐英春姜亦虹张秀月何雪芬谢金兰侯铁英
张 玉,刘胜男,李六亿,贾会学,陆 群,文建国,杨 怀,刘运喜,李卫光,吴安华,杨 芸,宗志勇0,胡必杰,徐英春,姜亦虹,姜 利,张秀月,何雪芬,谢金兰,侯铁英
(1广东省人民医院 广东省医学科学院,广东 广州 510000;2北京大学第一医院,北京 100034;3浙江大学医学院附属第二医院,浙江 杭州 310009;4郑州大学第一附属医院,河南 郑州 450052;5贵州省人民医院,贵州 贵阳 550002;6解放军总医院,北京 100853;7山东省立医院,山东 济南 250021;8中南大学湘雅医院,湖南 长沙 410008;9山西医学科学院山西大医院,山西 太原 030001;10华西医院,四川 成都 610041;11复旦大学附属中山医院,上海 200032;12北京协和医院,北京 100032;13南京大学医学院附属鼓楼医院,江苏 南京 210008;14复兴医院,北京 100000;15中国医科大学附属盛京医院,辽宁 沈阳 110004;16东阳市人民医院,浙江 东阳 322103;17苏北人民医院,江苏 扬州 225001)
手术部位感染(surgical site infection,SSI)是手术患者最常见的并发症,约占外科患者医院感染的38%[1-2]。SSI可导致患者心理创伤,延长其术后恢复时间,增加患者病死率和医疗费用,给医院和社会带来沉重的经济负担[3]。据报道,美国每年约发生30~50万例次SSI,造成的经济损失超过100亿美元[4]。基于SSI引起的一系列不良影响及其可预防性,针对SSI发病率及SSI相关危险因素的多中心监测评估分析很有必要。本研究采用统一的SSI定义、监测系统和数据收集及处理方法,对SSI发病率及其相关危险因素进行监测及比较,旨在了解我国SSI的发生现状及主要危险因素,提高SSI防控能力。
1 对象与方法
1.1 研究对象 2013年10月—2014年9月全国华东、华北、中南和西南地区共29所医院参加研究。监测4类手术,包括大肠手术(1 655例)、腹式子宫切除术(2 139例)、股骨颈修复术(2 372例)、血管手术(143例),共监测手术6 309例。
1.2 诊断标准 SSI诊断标准参考美国疾病控制与预防中心-美国国家医疗保健安全网(The Centers for Disease Control and Prevention-National Healt hcare Saf ety Network,CDC/NHSN)的标准[5]。SSI分为仅累及皮肤和皮下组织内的表浅切口感染、延伸到筋膜和肌肉等深部组织的深部切口感染,以及累及除切口外的任何手术中打开或进行操作的解剖部位(器官/腔隙)感染。
1.3 监测方法 采用前瞻性目标性监测方法,由感染控制专职人员实施SSI的主动性和前瞻性监测,查看患者病程记录单、各种感染相关检查结果,与临床医生及护士协调合作,明确感染诊断,完成SSI监测。监测期间,医护人员填写SSI监测登记表中患者的基本信息,包括手术类别、手术名称、ASA评分、切口类型、是否有植入物等。统计分析监测周期内4类手术SSI发病率、各地区医院SSI发病率、各类手术切口感染专率,分析SSI危险因素。
1.4 统计学方法 所有数据录入Excel表格,应用SPSS 17.0软件对数据进行统计分析。单因素分析采用χ2检验。多因素分析将单因素分析中差异具有统计学意义的变量纳入logistic回归分析,计算比值比(Odds Ratio,OR)和95%可信区间(CI),以双侧P≤0.05为差异具有统计学意义。
2 结果
2.1 SSI发病率 监测6 309例手术,发生SSI 101例,SSI发病率为1.60%,4类手术SSI发病率比较,差异具有统计学意义(χ2=114.213,P<0.05),其中大肠手术术后 SSI发病率最高(4.47%),其次为腹式子宫切除术(1.03%)、股骨颈修复术(0.21%)等。见表1。
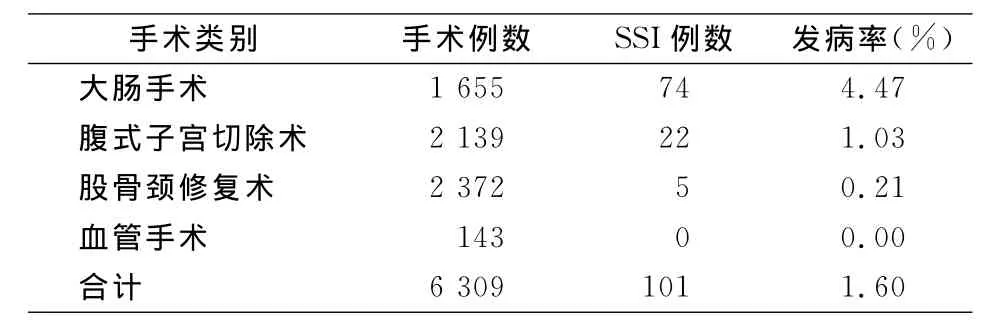
表1 4类手术SSI发病率Table 1 Incidences of SSI following 4 types of surgeries
2.2 不同地区SSI发病率 不同地区大肠手术SSI发病率比较,差异具有统计学意义(χ2=14.318,P=0.003),华北地区(8所医院)大肠手术术后SSI发病率最高(9.24%),其次为西南、华东地区,SSI发病率分别为4.46%和3.60%。不同地区腹式子宫切除术SSI发病率比较,差异无统计学意义(χ2=5.030,P=0.170)。股骨颈修复手术SSI发病率普遍较低,其中仅华北地区报告了术后SSI病例,SSI发病率为0.45%,其他地区未报告SSI病例。血管手术监测例数较少,且各监测地区均未报告术后SSI病例。见表2。

表2 不同地区SSI发病率(%)Table 2 Incidences of SSI in different regions(%)
2.3 SSI类型 4类手术最常见的术后SSI类型为表浅切口感染,其次为深部切口感染。腹式子宫切除术术后SSI类型最常见的为表浅切口感染,其次为器官/腔隙感染;大肠手术SSI类型最常见的也为表浅切口感染,其次为深部切口感染;股骨颈修复手术SSI类型最常见的为深部切口感染,其次为表浅切口感染,无器官/腔隙感染;血管手术无SSI。见表3。
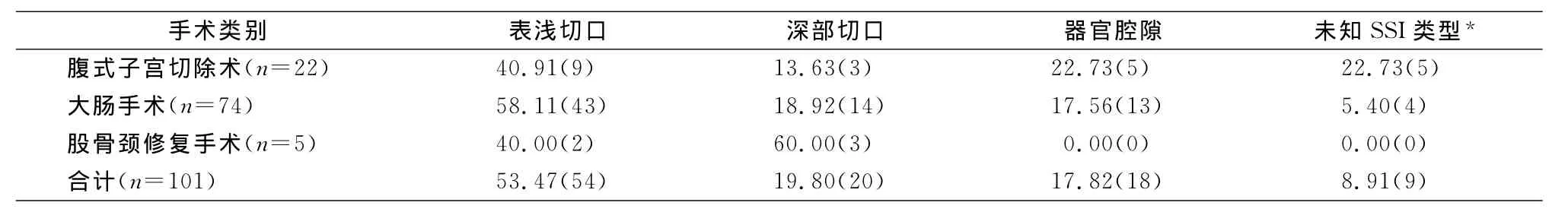
表3 4类手术SSI类型分布(%,例)Table 3 Categories of SSI of 4 types of surgeries(%,No.of cases)
2.4 病原体 101例SSI病例中,68例患者送检标本培养阳性,共培养病原菌75株,其中最常见的病原菌为大肠埃希菌(占45.33%),其次是肠球菌属细菌(12.00%)、凝固酶阴性葡萄球菌(8.00%)、金黄色葡萄球菌(6.67%)、肺炎克雷伯菌(6.67%)、鲍曼不动杆菌(5.33%)、铜绿假单胞菌(1.33%)和变形杆菌(1.33%)等。
2.5 SSI危险因素分析 单因素分析结果显示,男性、ASA评分高、Ⅱ类/Ⅲ类手术切口、手术持续时间长、NNIS评分高和1个切口多项手术可能是SSI的危险因素。见表4。利用非条件logistic回归模型,采用后退法进行多因素分析,退出标准为P<0.1,结果显示:男性、手术持续时间长、NNIS评分高是SSI发生的独立危险因素。见表5。
3 讨论
为保证数据的可比性,本项目参照美国SSI诊断标准、监测方法,纳入临床上较常发生SSI的大肠手术、腹式子宫切除术、股骨颈修复术、血管手术4种类型手术,于2013年10月—2014年9月收集全国29所医院共6 309例手术,发现SSI发病率为1.60%。各类手术中,大肠手术SSI发病率最高(4.47%),与国外 Anderson等[6]报道一致。4类手术SSI发病率均低于英国NHS[7]报道的同种手术SSI发病率,分析原因:一方面是由于SSI发病率随着诊断标准、纳入手术类型、监测方法、患者风险系数等不同而有较大差异;另一方面,近年来随着医疗技术的改进,越来越多的外科手术从医院转移到了门诊,与此同时术后住院时间也逐渐缩短,30%~40%的SSI发生在出院以后[8],这种趋势突出了出院后SSI监测的重要性,若无后续跟踪监测,就可能低估SSI发病率。本项目出院后的随访率相对较低,可能导致报告的SSI发病率低于SSI的实际发病率。

表4 SSI危险因素单因素分析Table 4 Univariate analysis on risk factors for SSI
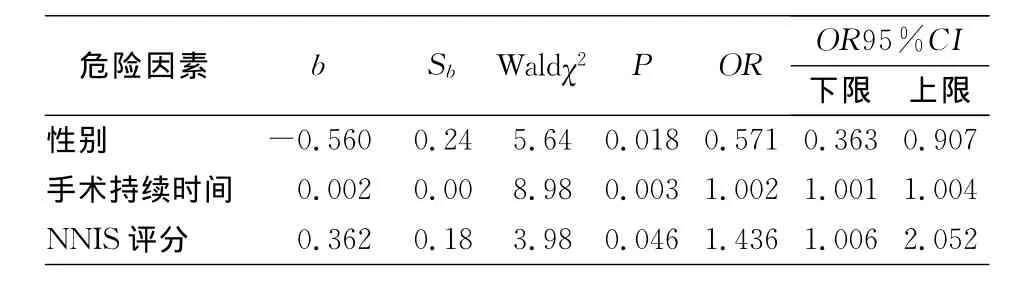
表5 SSI危险因素多因素分析Table 5 Multivariate analysis on risk factors for SSI
本项目101例SSI病例中,最常见的SSI类型为表浅切口感染,其次为深部切口感染,最少见的为器官/腔隙感染,与国外Berrios等[9]的报道一致。引起SSI最常见的病原体为大肠埃希菌、肠球菌属细菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌和肺炎克雷伯菌,与2010—2011年英国NHS以及美国NHSN 监 测 系 统 报 道 的 病 原 体 构 成 相 同[7-10]。Berrios等[9]通过对美国2006—2008年的数据分析发现,年龄每增加10岁、ASA评分高、术前住院时间每多10 d、急诊手术、床位数>500张、非清洁手术切口和创伤是SSI的危险因素。法国SSI监测系统INCISO 1997—1999年报告指出,男性、年龄>65岁、NNIS评分>0、术前住院时间>48 h、急诊手术是SSI发生的危险因素。本项目的数据分析发现,男性、ASA评分高、非清洁手术切口、手术持续时间长、NNIS评分高和1个切口多项手术可能是SSI的危险因素。多因素logistic回归分析发现,男性、手术持续时间长、NNIS评分高是SSI发生的独立危险因素,与文献[11]报道基本一致。
本研究是国内首次关于SSI的全国性研究,具有一定的前瞻性,分析了我国SSI发病率、感染类型、病原体构成以及其发生的危险因素,填补了我国大型SSI研究数据的空白,对我国进行SSI防控研究具有一定的指导意义,准确的SSI发病率有利于了解我国SSI发生的真实情况,也是SSI防控工作进行的基础,但手工上报数据的方式具有一定的主观性,今后我国SSI防控的顺利、有效开展,还需依赖于医院感染信息监测系统的完善。
致谢:感谢中国医院协会医院感染管理专业委员会专家组对该项目的指导,感谢各参与单位负责人对该项目做出的贡献!
[1] Turnbull F.Postoperative inflammatory disease of lumbar discs[J].J Neurosurg,1953,10(5):469-473.
[2] Mangram AJ,Horan TC,Pearson ML,et al.Guideline for prevention of surgical site infection,1999.Hospital Infection Control Practices Advisory Committee[J].Infect Control Hosp Epidemiol,1999,20(4):250-278.
[3] Najjar PA,Smink DS.Prophylactic antibiotics and prevention of surgical site infections[J].Surg Clin Nort h Am,2015,95(2):269-283.
[4] Astagneau P,Rioux C,Golliot F,et al.Mor bidity and mortality associated with surgical site infections:results from the 1997-1999 INCISO surveillance[J].J Hosp Infect,2001,48(4):267-274.
[5] Horan TC,Andr us M,Dudeck MA.CDC/NHSN surveillance definition of health care-associated infection and criteria for specific types of infections in t he acute care setting[J].Am J Infect Control,2008,36(5):309-332.
[6] Anderson DJ,Kaye KS,Classen D,et al.Strategies to prevent surgical site infections in acute care hospitals[J].Infect Control Hosp Epidemiol,2008,29(Suppl 1):S51-S61.
[7] Healt h Protection Agency.Surveillance of surgical site infection in NHS hospitals in England 2010/2011[R].London,HPA,2011.
[8] Granick M,Gameli R.Surgical wound healing and management [M].New York:Informa Healthcare USA,Inc.,2007.
[9] Berríos-Torres SI,Mu Y,Ed war ds JR,et al.Improved risk adjustment in public reporting:coronary artery bypass graft surgical site infections[J].Infect Control Hosp Epidemiol,2012,33(5):463-469.
[10]Sievert DM,Ricks P,Ed wards JR,et al.Antimicrobial-resistant pathogens associated with healt hcare-associated infections:summary of data reported to t he National Healt hcare Safety Network at t he Centers for Disease Control and Prevention,2009-2010[J].Infect Control Hosp Epidemiol,2013,34(1):1-14.
[11]彭美玲,刘惕,周健,等.骨科手术部位感染危险因素[J].中国感染控制杂志,2014,13(11):665-668.
