超声乳化白内障吸除术联合人工晶状体植入术治疗闭角型青光眼的效果
2015-01-19张士宏
张士宏
河北省保定市第二中心医院眼科,河北涿州 072750
原发性闭角型青光眼是老年人常见眼病之一,其发病机制主要与虹膜膨隆、瞳孔阻滞、房角狭窄、闭锁等因素有关[1]。此病极易致盲,缩瞳剂等虽然能短期缓解病情,但容易复发[2-3]。传统上多在眼压下降后根据病情选择周边虹膜切除术或滤过性手术来治疗,但术后往往伴有严重并发症[4-6]。随着现代医学技术的迅速发展,超声乳化白内障吸除术联合人工晶状体植入术已成为一种安全有效的新型治疗手段,其可明显加深中央及周边前房深度,解除瞳孔阻滞状态,不仅能有效降低眼压,还能明显降低并发症的发生率[7-9]。本研究采用超声乳化白内障吸除术联合人工晶状体植入术治疗闭角型青光眼,观察其有效性及安全性,现报道如下:
1 资料与方法
1.1 一般资料
选择2013 年10 月~2014 年10 月河北省保定市第二中心医院(以下简称“我院”)收治入院的60 例(68 眼)闭角型青光眼患者作为研究对象。 60 例患者术前视力<0.1 者15 眼,0.1~0.4 者42 眼,≥0.5 者11眼。按随机数字表法将患者分为对照组和观察组,各30例(34 眼)。 对照组男20 例(24 眼),女10 例(10 眼);年龄40~79 岁,平均(59.3±8.7)岁;病程2.5~16.0 个月,平均(8.4±1.3)个月。 观察组男18 例(20 眼),女12 例(14 眼);年龄42~81 岁,平均(61.5±9.3)岁;病程1.5~17.5 个月,平均(9.2±1.8)个月。两组一般资料比较,差异无统计学意义(P >0.05),具有可比性。本研究经所有患者知情同意并签署知情同意书,并经医院医学伦理委员会批准同意。
1.2 术前准备
所有患者入院后均常规行房角镜检查前房角的宽窄和开闭, 采用裂隙灯显微镜作光学切面检查,以Haag-StreitⅡ型前房深度测量仪检测前房深度。 采用超声生物显微镜(天津索维3200L 型)检查眼前段组织结构,其探头扫描频率为50 mHz,探查深度约为4 mm,分辨率为40 μm,眼杯直径为25 mm,显示器显示的深度和宽度为5 mm×5 mm。 术前根据患者入院时眼压的不同情况全身或局部应用降眼压药物,以最大程度降低眼压,采用的药物主要包括:局部应用β 受体阻滞剂(0.5%噻吗心安眼液),静注或口服碳酸酐酶抑制剂(醋氮酰胺片), 反应不佳时可应用高渗剂(20%甘露醇注射液),然后应用缩瞳剂(1%~2%毛果芸香碱眼液),将术前眼压控制在35 mmHg 之内。 患者如合并或伴有其他全身性疾病,术前给予针对性措施,以控制病情在平稳范围内。
1.3 手术方法
1.3.1 对照组 对照组患者施行青光眼滤过性手术,即小梁切除术。 先给予盐酸奥布卡因滴眼液行表面麻醉。以2%利多卡因注射液进行球后麻醉,手术部位球结膜下浸润麻醉。 手术操作步骤如下:①行角巩膜缘角膜穿刺。 ②上直肌缝牵引线。 ③做球结膜瓣。 ④用锐刀做以角膜缘为基底的巩膜瓣,先做两条垂直于角膜缘的切口,前端直至清亮的角膜,但注意不要伤及球结膜瓣;然后做1 个平行于角膜缘的切口,并将3个边连起,做成3 mm×3 mm 的四边形,夹住巩膜瓣边缘向瞳孔侧轻轻牵拉,划断巩膜层间的纤维,向前分离,直至清亮角膜区内1 mm。 ⑤用镊子夹住角巩膜组织的游离边缘,切除角巩膜深层组织1.5 mm×1.0 mm 或2.0 mm×1.5 mm。 ⑥将虹膜剪刀平行于角巩膜缘做周边部虹膜切除。 ⑦缝合巩膜瓣,然后将平衡盐水经角膜注入前房,如果巩膜瓣侧边外渗过多,应加固缝线。反之太少,则予以调整。⑧缝合球结膜伤口。⑨经角膜穿刺处向前房内注入平衡盐水,以恢复前房。
1.3.2 观察组 观察组患者施行超声乳化白内障吸除术联合人工晶状体植入术。 术前30 min 滴注复方托毗卡胺眼液散瞳,常规麻醉。 做以穹隆部为基底的结膜瓣,做巩膜隧道切口3.2 mm,并以前房穿刺刀于透明角膜缘行辅助切口,将黏弹剂注入前房内,以加深前房深度。对于术前瞳孔过小者(<2.5 mm),前房内注入低浓度肾上腺素,沿瞳孔领分离虹膜后粘连并推压至周边,扩大瞳孔到5 mm 以上。 对于黏弹剂扩张无效者,则辅以晶状体调位钩、虹膜恢复器,通过角膜切口牵拉瞳孔,以满足手术需要。 以撕囊针行约5.5 mm的连续环形撕囊,进行水分离和水分层。以拦截-劈核法行白内障超声乳化(Alcon 公司生产的Universal Ⅱ型超声乳化仪),视晶状体核混浊分级不同,采用不同的超声乳化模式:NO2、NO3级核采用原位超声碎核法,超声脉冲模式,能量为70%~90%,吸引流量为30~35 mL/min, 负压为200~250 mmHg;NO4级核采用普通超声乳化模式,能量为90%~100%,吸引流量为30~35 mL/min,负压为200~250 mmHg,时间为8~90 s。以自动注吸系统抽吸囊袋内残留皮质,抛光后囊膜,前房再次注入透明质酸钠,所有患者于囊袋内植入5.5 mm折叠人工晶体(620 型,英国RAYNER 公司生产)。 光学部直径为5.5 mm,总长度12.75 mm,屈光度+5.0~+25.0 D,吸除黏弹剂,恢复前房,密闭切口。
两组患者手术结束后于结膜囊内涂妥布霉素地塞米松眼膏。对照组可视患者病情适当给予眼球按摩。
1.4 观察指标
两组患者术后均随访3 个月,观察比较两组手术前后最佳矫正视力、眼压及前房深度,并记录两组并发症发生情况。
1.5 统计学方法
采用SPSS 17.0 统计学软件进行数据分析, 计量资料数据用均数±标准差(s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验;等级资料比较采用秩和检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组手术前后最佳矫正视力情况比较
两组术前视力比较,差异无统计学意义(P >0.05)。两组术后1 周及随访3 个月后最佳矫正视力均明显优于术前,差异有统计学意义(Z=6.218、8.322,均P <0.05)。 观察组术后1 周及随访3 个月后最佳矫正视力均明显优于对照组术后1 周及随访3 个月后,差异有统计学意义(Z=7.925、9.437,均P <0.05)。 见表1。
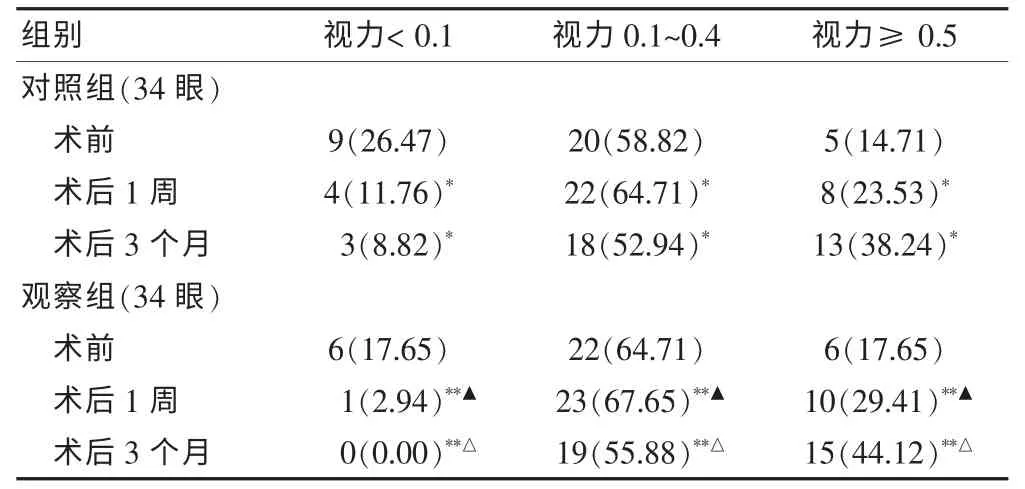
表1 两组手术前后最佳矫正视力情况比较[n(%)]
2.2 两组术前及术后3 个月眼压及前房深度比较
两组术前眼压及前房深度比较,差异均无统计学意义(均P >0.05)。 两组术后3 个月眼压均较术前明显下降,差异有高度统计学意义(均P <0.01),两组术后3 个月前房深度均较术前明显扩大,差异有统计学意义(均P <0.05),且观察组术后3 个月前房深度较对照组扩大更明显,差异有统计学意义(P <0.05)。见表2。
表2 两组术前及术后3 个月眼压及前房深度比较(s)

表2 两组术前及术后3 个月眼压及前房深度比较(s)
注: 与本组术前比较,*P <0.01,**P <0.05; 与对照组术后3 个月比校,#P <0.05; 1 mmHg=0.133 kPa
组别 眼压(mmHg) 前房深度(mm)对照组(30 例)术前术后3 个月观察组(30 例)术前术后3 个月32.28±12.02 15.37±4.84*1.68±0.45 2.35±0.98**30.47±11.85 13.29±4.06*1.72±0.53 3.16±1.08**#
2.3 两组术后并发症发生情况比较
术后随访3 个月,对照组患者出现2 例脉络膜脱离、1 例滤过泡漏,合计3 例,占10.0%;观察组出现1例角膜水肿, 占3.3%, 经相应的保守治疗后均完全治愈。 两组并发症发生率比较,差异有统计学意义(χ2=4.127,P <0.05)。
3 讨论
闭角型青光眼是常见的青光眼类型,是由于患者的前房角关闭,眼内的房水排出受阻所致[10-12]。闭角型青光眼分原发性和继发性两种类型,原发性闭角型青光眼是由于患者的瞳孔阻滞或虹膜根部肥厚、 前移,导致前房角突然或进行性关闭、房水流出受阻,进而升高眼压[13-18]。 继发性闭角型青光眼多由其他原因所致的房角关闭诱发。对于尚未发作或只有小发作的早期闭角型青光眼病例,治疗上只需采取简单的激光手术或外科手术[19]。 对于单纯的药物治疗或激光治疗不能有效控制眼压的患者,应及时施行青光眼滤过性手术,小梁切除术是最常见的类型。 小梁切除术破坏了眼球的正常生理结构,但相对于高眼压对眼球的严重损害,小梁切除术的危害相对较小。 小梁切除术的结果也有着严重的不可控性, 术后并发症往往比较严重,影响到患者的生活质量,有的患者还需二次或多次手术[20]。
晶状体厚度和位置、房角结构、前房深度和虹膜组织结构等眼前段解剖结构异常是引起房角关闭的重要因素。 晶状体前后径在膨胀期的进一步扩大,使得瞳孔缘与晶状体表面的间距缩短,加剧了眼前段的狭窄程度,房水流出阻力增加,晶状体导致的瞳孔阻滞是引发闭角型青光眼最主要的因素[21-22]。 超声乳化白内障吸除术联合人工晶状体植入术治疗闭角型青光眼,可彻底解除瞳孔阻滞、加深前房、开放非粘连性的关闭房角、降低眼压、限制房角粘连的发展,是治疗闭角型青光眼的有效治疗手段。
本研究采用超声乳化白内障吸除术联合人工晶状体植入术治疗闭角型青光眼,结果显示,两组术后1 周及随访3 个月后最佳矫正视力均明显优于术前(P <0.05), 且观察组术后1 周及随访3 个月后最佳矫正视力均明显优于对照组(P <0.05)。 两组术后3 个月眼压均较术前明显下降(P <0.01),前房深度均较术前明显扩大(P <0.05),且观察组术后3 个月前房深度较对照组扩大更明显(P <0.05)。 术后随访3 个月, 对照组出现2 例脉络膜脱离、1 例滤过泡漏,观察组出现1 例角膜水肿, 两组比较差异有统计学意义(P <0.05)。
本研究结果提示,超声乳化白内障吸除术联合人工晶状体植入术治疗闭角型青光眼术后最佳矫正视力恢复效果显著,效果较为明显,能明显降低眼压,扩大前房深度,且术后并发症发生率低,值得临床上进一步推广应用。
[1] 苗培建,郑钦象,吴荣瀚,等.超声乳化白内障吸除联合人工晶状体植入手术后视网膜脱离的手术效果[J].中华眼底病杂志,2012,28(2):134-137.
[2] 洪晶,郝燕生,马志中,等.角膜内皮移植联合超声乳化白内障吸除及人工晶状体置换手术的疗效评价[J].中华眼科杂志,2011,47(1):11-16.
[3] 谢军谊,晏世刚,卢浩泉,等.超声乳化联合人工晶状体植入手术治疗闭角型青光眼合并白内障疗效的临床观察[J].中国医药科学,2014,4(10):190-192.
[4] 苏丹,李虹霓,李洪龙,等.超声乳化人工晶体植入联合房角分离术与小梁切除术治疗闭角型青光眼的临床效果比较[J].中国医药科学,2013,3(15):57-58.
[5] 曹燕,赵平,赵俊宏,等.超声乳化与房角分离手术联合治疗合并闭角型青光眼白内障的效果观察[J].现代中西医结合杂志,2013,22(24):2675-2676.
[6] 王宁利,吴河坪,范志刚,等.中国人原发性闭角型青光眼的研究进展[J].中华医学杂志:英文版,2002,115(11):1706-1715.
[7] 刘明,邓一鹏.超声乳化白内障吸除术治疗原发闭角型青光眼的临床观察[J].中国医药导报,2010,7(29):161-162.
[8] 吴爱华.慢性闭角型青光眼周边虹膜切除和滤过性手术前后眼前段结构参数的对比探讨[J].中国医药导报,2014,11(11):54-57.
[9] 葛坚,郭彦,刘奕志,等.超声乳化白内障吸除术治疗闭角型青光眼的初步临床观察[J].中华眼科杂志,2001,37(5):355-358.
[10] 雷智,王志勇,高永杰,等.闭角型青光眼合并白内障两种术式的临床比较[J].眼科新进展,2005,25(5):444-445.
[11] 麦志昌,林沾醒.浅谈闭角型青光眼白内障术后房角形态的改变[J].医药前沿,2014,(8):223-223,224.
[12] 朱靖,赵伟,邵珺,等.单纯房角分离术和超声乳化联合房角分离术治疗慢性闭角型青光眼远期疗效比较[J].中华实验眼科杂志,2013,31(10):964-967.
[13] 段觉昵.原发性闭角型青光眼的基因学研究进展[J].中华实验眼科杂志,2015,33(3):270-274.
[14] 吕慧.超声乳化术辅助治疗闭角型青光眼临床观察[J].现代中西医结合杂志,2014,23(9):999-1000.
[15] 赖飞明,余娟凤.超声乳化白内障摘除联合房角分离术治疗闭角型青光眼合并白内障的临床效果分析[J].中国当代医药,2014,21(29):22-24.
[16] 张付生.白内障超声乳化吸除联合房角分离术治疗急性闭角型青光眼合并白内障的效果观察[J].中国当代医药,2014,21(16):38-39.
[17] 韩真.超声乳化白内障吸除人工晶体植入治疗闭角型青光眼的临床优势分析[J].局解手术学杂志,2011,20(5):553-554.
[18] 李辉. 超声乳化白内障吸出术与小切口非超声乳化囊外摘除术治疗高龄白内障的疗效比较[J].中国医药科学,2014,4(15):214-216.
[19] 王海梅.超声乳化及青光眼白内障联合手术治疗合并白内障的闭角型青光眼疗效对比[J].河北医学,2011,17(4):441-443.
[20] 庄靖玲.白内障超声乳化联合人工晶状体植入术在治疗闭角型青光眼合并白内障患者中的应用[J].眼科新进展,2013,33(12):1179-1181.
[21] 孟杨,陈经伟,汤诚,等.超声乳化白内障吸除、人工晶状体植入联合小梁切除术治疗白内障合并青光眼效果观察[J].山东医药,2011,51(46):98-99.
[22] 冯冰冰,张俊杰.150 例白内障合并高度近视应用改良超声乳化手术的临床疗效分析[J].中国医药科学,2014,4(16):158-160.
