临床N0期甲状腺乳头状癌颈部淋巴结隐匿性转移规律的分析
2014-11-28傅丽兰刘子文
李 涛,傅丽兰,刘子文
(1.北京协和医学院 临床医学专业, 北京 100005; 2.中国医学科学院 北京协和医院 基本外科, 北京 100730)
研究论文
临床N0期甲状腺乳头状癌颈部淋巴结隐匿性转移规律的分析
李 涛1,傅丽兰1,刘子文2*
(1.北京协和医学院 临床医学专业, 北京 100005; 2.中国医学科学院 北京协和医院 基本外科, 北京 100730)
目的探讨临床N0期甲状腺乳头状癌(cN0 PTC)的颈部淋巴结转移规律,为cN0 PTC预防性淋巴结清扫范围提供循证医学证据。方法检索PubMed、Embase、Cochrane和Medline等数据库,纳入行甲状腺切除和淋巴结清扫的cN0 PTC病例。以Stata10.2进行分析。结果共纳入6项研究(4 154例cN0 PTC)。中央组淋巴结转移率57%,侧方淋巴结转移率40%,各颈部淋巴结分区淋巴结转移率从高到低依次为Ⅵ区(57%)、Ⅲ区(42%)、Ⅳ区(21%)、Ⅱ区(10%)、Ⅴ区(6%)、Ⅶ区(2%)、Ⅰ区(2%)。结论预防性淋巴结清扫,需同时清扫Ⅵ区、Ⅲ区和Ⅳ区。
甲状腺乳头状癌;淋巴结转移
甲状腺癌的发病率在近30年均有增加,以乳头状癌(papillary thyroid carcinoma, PTC)为著(约80%)[1]。手术是目前治疗PTC的首选,总体预后良好,但15%~30% PTC术后出现局部复发,以局部淋巴结转移复发为主[2]。临床N0期(cN0)在术前常规检查未发现转移淋巴结, 但不少研究表明,cN0 PTC术后病理淋巴结转移比例高[3],存在颈部淋巴结隐匿性转移者术后局部复发率高[4]。手术完全切除肿瘤及受累淋巴结对降低cN0 PTC的局部复发率至关重要,但cN0 PTC术前无法判断受累淋巴结,故关于预防性淋巴结切除范围的确定,目前争议较大。本研究旨在探讨cN0 PTC的颈部淋巴结转移规律及各颈部淋巴结分区转移比例,为预防性淋巴结清扫范围提供循证医学证据。
1 材料与方法
1.1 搜索策略
检索PubMed(1966—2013.9)、Embase(1974—2013.9)、Cochrane(1997—2013.9) 和Medline(1966—2013.9)数据库,所有数据库均由两名研究者独立检索,检索词包括“papillary thyroid carcinoma”、“thyroid cancer”、“carcinoma of thyroid”、“thyroid carcinoma”、“N0”、“lymph node negative”、“lymph-negative”、“lymph node metastasis”、“lymphatic metastasis”、“lymph node dissection”、“neck metastasis”、“cervical metastases”、“neck dissection”和“cervical nodes”。对检索出的条目均阅读其标题、关键词及摘要,选择符合选取标准的文献进行全文阅读。原始文献的选取均由两名研究者独立进行,然后汇总,减小研究者主观判断偏倚。
1.2 纳入标准
1)术后病理均为PTC。2)术前分期均为N0期,N0的判断标准参考Kowalski等提出的颈淋巴结临床评价标准。3)手术是初次治疗,同时行中央组及单侧或双侧淋巴结清扫。
1.3 排除标准
1)有颈部其他疾病史,如颈部放射史。2)合并其他类型肿瘤。3)临床资料不完整。
1.4 颈淋巴结分区标准
根据1991年美国耳鼻喉头颈外科基金会的颈淋巴结分区标准。
1.5 数据整理
两名研究者独立阅读符合选取标准的原始文献,并提取相应数据。为提高所整理数据的准确性同时降低研究者主观判断偏倚,对两名研究者所提取的数据分别进行核对,对不符合及存在争议的数据,共同讨论决定。
1.6 统计学分析
使用Stata10.2软件(Stata Corp College Station,TX,USA)进行统计分析。以Begg’s漏斗图评价发表偏倚。以Q检验评价入选研究的内部异质性,并计算异质性指数I2。依据异质性大小选择合并模型计算合并效应量。
2 结果
2.1 入选文献
共检索出179条无重复条目;阅读其标题、关键词、摘要后,排除109条不相关文献,选取70条相关文献;其中有6篇文献符合本研究的纳入及排除标准,其详细信,见表1。在这6篇文献中,有2篇文献来自Patron等[5,6],详细比对后发现二者数据有重复:2011年发表的研究只纳入侧方淋巴结清扫完整的病例[6],故分析颈部各分区淋巴结转移情况时采用;而2012年发表研究纳入所有行侧方清扫的病例[5],故分析颈部中央组及侧方淋巴结转移时采用。
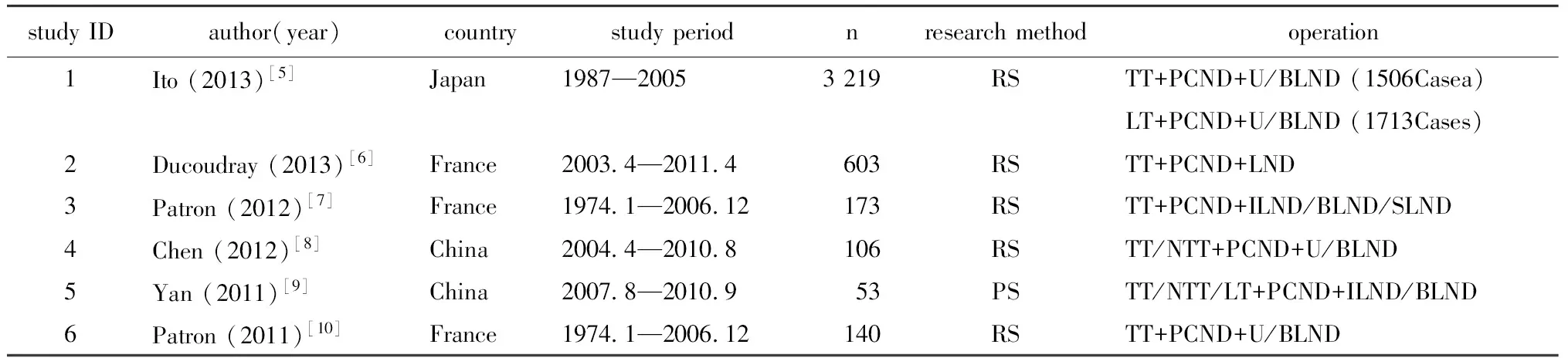
表1 纳入的6项研究的基本信息Table 1 Characteristics of the 6 reports
RS.retrospective study; PS.prospective study; TT.total thyroidectomy; LT.limited thyroidectomy; NTT.near total thyroidectomy; PCND.prophylactic central node dissection; ULND.unilateral lymph node dissection; BLND.bilateral node dissection; SLND.selective lateral node dissection.
以各研究的侧方淋巴结转移率作Begg’s漏斗图(图1),可看出所有研究均落于漏斗内,呈倒漏斗形,各研究分布于对称线两侧,表明纳入的研究无明显的发表偏倚。
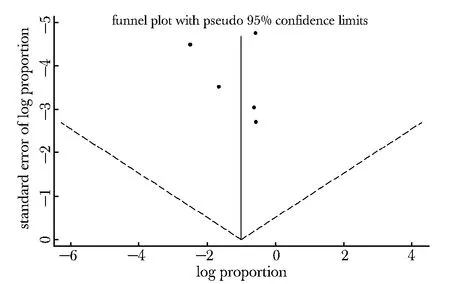
Dots represent the 5 relevant studies.The horizontal axis represents the proportion of patients in the particular study presenting with any LLN metastasis.The vertical axis represents the standard error of this proportion of interest图1 纳入文献的漏斗图分析Fig 1 Begg’s Funnel Plot assessing publication bias for the studie
2.2 淋巴结转移情况
纳入的全部研究中,其颈部淋巴结转移情况如表2所示,共包含4 154例cN0 PTC患者,其中193例详细提及颈部各分区淋巴结转移情况。
分别对中央区淋巴结、侧方淋巴结、各颈部分区淋巴结转移情况用Stata10.2进行分析,其结果列于图2。计算H统计量,侧方淋巴结转移H 17.53(15.55,19.76),中央组H 14.59(12.48,17.07);Ⅱ、Ⅲ、Ⅳ和Ⅴ区以I2描述其异质性,分别为30.3%、98.9%、95.3%和100%,可以看出除了Ⅱ区外,余各组异质性均较大,故除Ⅱ区以固定效应模型进行分析外,其余各组均以随机效应模型分析。
因Ⅰ区、Ⅵ区和Ⅶ区的数据不完整,采用研究5和研究6的数据,与分析得到的颈部淋巴结转移率合并,作cN0 PTC颈部淋巴结转移情况的条形图(图3)。可见中央组和侧方淋巴结转移率分别为57%、40%,各颈部淋巴结分区淋巴结转移率从高到低依次为Ⅵ区、Ⅲ区、Ⅳ区、Ⅱ区、Ⅴ区、Ⅶ区、Ⅰ区。根据各分区淋巴结转移率,可推断Ⅵ区为颈部淋巴结引流第1站,Ⅲ区和Ⅳ区为第2站,其余淋巴结分区为第3站。
3 讨论
目前对cN0 PTC颈部淋巴结的转移情况研究尚少,本研究通过对截至目前发表的6项临床试验结果进行分析,发现约一半cN0 PTC有颈部淋巴结转移,中央组淋巴结转移率最高。各颈部淋巴结分区淋巴结转移率从高到低依次为Ⅵ区、Ⅲ区、Ⅳ区、Ⅱ区、Ⅴ区、Ⅶ区和Ⅰ区。Ⅲ区和Ⅵ区为高风险区域。
上述发现对cN0 PTC预防性颈部淋巴结清扫范围的确定具有重要意义。以中央组淋巴结为例,多数研究预防性切除双侧中央组淋巴结[7- 8],也有研究仅切除同侧中央组淋巴结[9]。本研究认为Ⅵ区淋巴结转移率高,为完全切除隐匿性转移的淋巴结,行预防性中央淋巴结切除应同时切除双侧中央组淋巴结,这与美国国立综合癌症网络(national comprehensive cancer network, NCCN)发表的甲状腺癌指南推荐是一致的。对于侧方淋巴结清扫的范围,文献报道有Ⅱ~Ⅳ区、 Ⅲ~Ⅳ区和Ⅱ~Ⅴ区[5- 6,10- 13],Ⅱ区和Ⅴ区存在增加手术创伤的问题,故一般不清扫Ⅱ区和Ⅴ区。本研究的结果与其一致,侧方转移最高为Ⅲ区和Ⅳ区,Ⅱ区和Ⅴ区转移少。故为减少手术创伤,行预防性侧方淋巴结切除时应清扫Ⅲ区和Ⅳ区。综上所述,针对cN0 PTC行预防性淋巴结清扫,需同时清扫Ⅵ区、Ⅲ区和Ⅳ区。
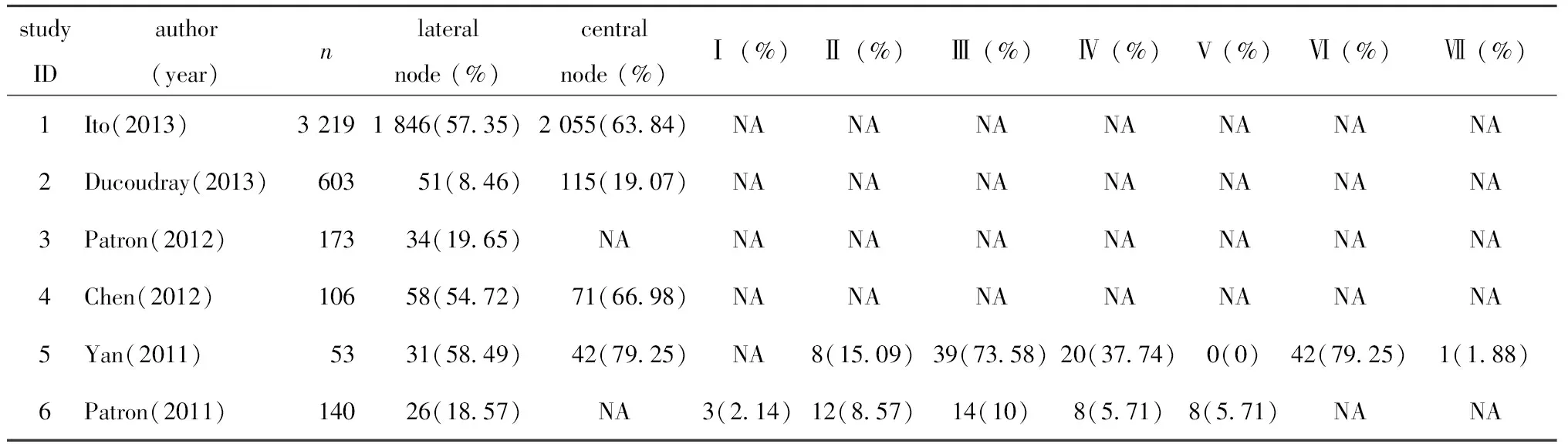
表2 入选的6项研究中cN0 PTC颈部淋巴结情况Table 2 Data for cervical LN metastasis of cN0 PTC extracted from the 6 included studies
NA.not available.

A.lateral LN metastasis; B.central LN metastasis; C.level Ⅱ LN metastasis; D.level Ⅲ LN metastasis; E.level Ⅳ LN metastasis; F.level Ⅴ LN metastasis
图2各分区淋巴结转移的森林图
Fig2Meta-analysisplotforpatientswithregionalLNmetastasis
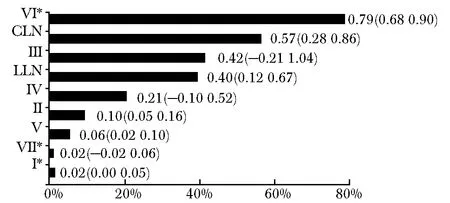
The horizontal axis percentages represent the percentage of nodal involvement at the respective levels; The star indicates data from just one single study图3 cN0期PTC颈部各分区淋巴结转移情况Fig 3 Graphical representation of the results of LNs metastasis in cN0 PTC divided into their respective LN levels and group
目前cN0 PTC颈部淋巴结转移研究尚少,故纳入的研究样本量偏少,多为回顾性研究,各研究之间异质性较大,虽以随机效应模型进行分析,但仍存在偏倚。故仍需大样本、高质量的临床试验来验证本研究的结论。
[1] Pellegriti G, Frasca F, Reqalbuto C,etal. Worldwide Increasing Incidence of Thyroid Cancer: Update on Epidemiology and Risk Factors [J]. J Cancer Epidemiol, 2013;2013:965212. doi: 10.1155/2013/965212.
[2] Hay ID, Thompson GB, Grant CS,etal. Papillary thyroid carcinoma managed at the Mayo Clinic during six decades (1940—1999): Temporal trends in initial therapy and long-term outcome in 2444 consecutively treated patients [J]. World J Surg, 2002, 26:879- 885.
[3] Hartl DM, Leboulleux S, Al Ghuzlan A,etal. Optimization of staging of the neck with prophylactic central and lateral neck dissection for papillary thyroid carcinoma [J]. Ann Surg, 2012, 255:777- 783.
[4] Patron V, Hitier M, Bedfert C,etal. Occult lymph node metastases increase locoregional recurrence in differentiated thyroid carcinoma [J]. Ann Oto Rhinol Laryn, 2012, 121: 283- 290.
[5] Patron V, Hitier M, Bedfert C,etal. Predictive factors for lateral occult lymph node metastasis in papillary thyroid carcinoma [J]. Eur Arch Otorhinolaryngol, 2012, 270:2095- 2100.
[6] Patron V, Bedfert C, Le Clech G,etal. Pattern of lateral neck metastases in N0 papillary thyroid carcinoma [J]. BMC Cancer, 2011, 11: 8. doi: 10.1186/1471- 2407- 11- 8.
[7] Wang W, Gu J, Shang J, Wang K. Correlation analysis on central lymph node metastasis in 276 patients with cN0 papillary thyroid carcinoma [J]. Int J Clin Exp Pathol, 2013, 6: 510- 515.
[8] Zuniga S, Sanabria A. Prophylactic central neck dissection in stage N0 papillary thyroid carcinoma [J]. Arch Otolaryngol Head Neck Surg, 2009, 135: 1087- 1091.
[9] Raffaelli M, De Crea C, Sessa L,etal. Prospective evaluation of total thyroidectomy versus ipsilateral versus bilateral central neck dissection in patients with clinically node-negative papillary thyroid carcinoma [J]. Surg, 2012, 152: 957- 964.
[10] Ito Y, Fukushima M, Higashiyama T,etal. Tumor size is the strongest predictor of microscopic lymph node metastasis and lymph node recurrence of No papillary thyroid carcinoma [J]. Endocr J, 2013, 60: 113- 117.
[11] Ducoudray R, Tresallet C, Godiris-Petit G,etal. Prophylactic lymph node dissection in papillary thyroid carcinoma: is there a place for lateral neck dissection? [J] World J Surg, 2013, 37:1584- 1591.
[12] Chen R, Wei T, Zhang M,etal. Lateral neck lymph node metastasis in cN0 papillary thyroid carcinoma [J]. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi, 2012, 47: 662- 667.
[13] Yan DG, Zhang B, An CM,etal. Cervical lymph node metastasis in clinical N0 papillary thyroid carcinoma [J]. Zhonghua Er Bi Yan Hou Tou Jing Wai Ke Za Zhi, 2011, 46: 887- 891.
Analysis of the pattern of occult cervicallymphatic metastasis in N0 papillary thyroid carcinoma
LI Tao1, FU Li-lan1, LIU Zi-wen2*
(1.Clinical Medicine, PUMC, Beijing 100005; 2.Dept. of General Surgery, PUMC Hospital, CAMS & PUMC, Beijing 100730, China)
ObjectiveTo find pattern of lymphatic metastasis in N0 stage (cN0) papillary thyroid carcinoma (PTC) through an analysis of published studies to establish evidence-based guidelines for selecting and delineating clinical target level of prophylactic lymphadenectomy.MethodsThe PubMed, Embase, Cochrane, and Medline databases were searched for relevant articles. The patients included were mainly untreated cN0 PTC cases that underwent thyroidectomy and prophylactic lymphadenectomy. The data were analyzed by Stata 10.2.ResultsA literature search yielded 6 reports. 57% of the cN0 PTC cases presented with central compartment metastasis, and 40% presented with lateral compartment metastasis. The most commonly involved regions include level Ⅵ and level Ⅲ, with lymphatic metastasis rates of 57% and 42%, respectively, followed by level Ⅳ, level Ⅱ, level Ⅴ, level Ⅶ, and level Ⅰ, with metastasis rates of 21%, 10%, 6%, 2%, and 2%, respectively.ConclusionsClearance of level Ⅵ, level Ⅲ and level Ⅳ during prophylactic neck dissection is essential for the complete removal of occult metastatic lymph nodes.
papillary thyroid carcinoma; lymphatic metastasis
2014- 05- 21
2014- 06- 14
*通信作者(correspondingauthor):lzwpumch@sina.com
1001-6325(2014)08-1071-05
R 653
A
