经皮椎体成形术和经皮椎体后凸成形术治疗老年女性胸腰椎移行处单椎体骨质疏松性压缩性骨折对邻接椎体骨密度的影响
2014-09-13张长春周建生周新社牛国旗
张长春 朱 坤 周建生 周新社 牛国旗 吴 敏 邵 晨
(蚌埠医学院第一附属医院骨科,安徽 蚌埠 233004)
脊柱骨质疏松性压缩性骨折(OVCF)好发于老年女性,尤以胸腰椎移行处(T12/L1)多见。目前经皮椎体成形术(PVP)和经皮椎体后凸成形术(PKP)是治疗OVCF疗效确切的方法〔1〕。两种术式总体并发症率较低,但通过长期随访发现邻接椎体继发骨折的发生率较高〔2〕。本文旨在探讨2种术式治疗老年女性OVCF患者术后对手术椎体邻接椎骨密度(BMD)的中远期影响。
1 资料与方法
1.1一般资料 2008年1月至2011年6月收治了胸腰椎移行处单椎体OVCF患者50例,随机分为PVP组25例,平均年龄(65.84±7.98)岁,病程3~19 d,平均10.8 d。14例有外伤史,11例无明显诱因。骨折椎体:T12椎体14例,L1椎体13例。PKP组25例,平均年龄(69.16±6.40)岁,病程3~20 d,平均10.2 d。12例有外伤史,13例无明显诱因。骨折椎体:T12椎体12例,L1椎体11例。两组患者均有腰背部疼痛、活动时加重等临床表现,服药非甾体抗炎药和麻醉类药物效果不佳。术前均行X线及MRI检查证实为OVCF,CT示椎体后壁均完整。两组患者在年龄、绝经时间、体重指数(BMI)等一般资料方面无明显差异(P>0.05)。
1.2手术方法
1.2.1PVP组 均采用局麻,俯卧体位,C臂X线机透视下进行手术。针尖于椎弓根影的外上缘穿刺,位置满意后,抽出穿刺针的内芯植入导针,拔出穿刺针,沿导针植入扩张导管和工作套管,经工作套管将精细钻缓慢放入,当钻头尖到达椎体前缘时,正位X线钻头尖到达棘突边缘。C臂X线机透视下将处于拉丝期的低黏度聚甲基丙烯酸甲酯骨水泥(PMMA)低压注入椎体。C臂机透视下见骨水泥沿骨小梁间隙浸润。边缘呈毛刺状达骨皮质为止。若发现骨水泥浸润至椎体后缘或向椎体外渗漏则立刻停止推注。待骨水泥完全硬化后,拔出穿刺针。
1.2.2PKP组 均采用局麻,体位及穿刺方法同PVP。穿刺以后更换工作套管。用骨钻沿工作套管插入椎体直至椎体前壁约2~3 mm处建立工作通道。而后去除骨钻、用导针探查工作通道。去除导针后,沿工作通道置人球囊。间断X线透视监控下缓慢注入显影剂以扩张球囊。当椎体高度恢复满意后停止加压,抽出显影剂并退出球囊。调制PMMA骨水泥至黏稠状态。C臂机间断透视监控下利用推杆将骨水泥推入伤椎内。直至侧位X线透视下显示骨水泥沿骨小梁间隙毛刺状浸润达椎体边缘。退针程序同PVP组。
1.3测量指标 于术前、术后1 w及随访时测量伤椎后凸角、视觉模拟评分(VAS)以及Owestry 评分,以了解脊柱后凸畸形恢复情况和患者症状缓解情况。于围手术期测量这50例患者手术椎体上、下邻接椎体BMD。术后随访时做同样的检查及测量,以了解邻接椎体BMD变化情况。BMD测量采用的是双能X线骨吸收法(DEXA)。该项技术是目前公认的诊断骨质疏松和骨密度测量的“金标准”〔3〕。
2 结 果
2.1随访时间、抗骨质疏松时间及应用骨水泥用量比较 术后两组患者及随访时间平均〔12~48(25.46±7.84)〕个月。PVP组和PKP组术后抗骨质疏松时间分别为(5.36±6.63)个月和(4.20±1.08)个月,比较差异无统计学意义(t=0.863,P=0.392)。PVP组和PKP组每个椎体应用的骨水泥量分别为(4.35±2.54)ml和(5.92±1.94)ml,比较差异显著(t=2.45,P=0.018)。PVP组和PKP组分别有2例和4例发生骨水泥渗漏,未出现明显症状,故而未予处理。两组患者术后症状均获得以显著改善,如表1。
2.2两组患者术前、术后椎体后凸角比较 PVP 组术前及术后1 w手术椎体后凸角比较差异无统计学意义(P>0.05 );且均小于末次随访时,差异有统计学意义(P<0.05)。PKP 组术后1 w及末次随访时手术椎体后凸角均小于术前(P<0.05);术后1 w及末次随访间比较差异无统计学意义(P>0.05)。两组术前手术椎体后凸角比较差异无统计学意义(P>0.05);术后1 w及末次随访时PKP组显著小于PVP组(P<0.05)。见表2。
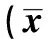
表1 两组患者术前、术后1 w及术后随访时VAS和Owestry评分比较±s,n=25)
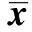
表2 两组患者术前、术后1 w及术后随访时手术椎体后凸角比较(°,±s,n=25)
2.3PVP和PKP围术期、随访时手术椎体上、下邻接椎体BMD PVP组及PKP组围术期、随访时上一BMD无明显差异(P>0.05)、下一椎体BMD值差异显著(P<0.05)。两组间上一椎围术期、随访时BMD差异不显著(P均>0.05)。下一椎体围手术期无有显著差异(P>0.05);随访时显著差异(P<0.05)。见表3。
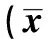
表3 两组患者手术椎体上一、下一椎体围术期、随访时BMD比较±s,n=25)
3 讨 论
目前对于OVCF继发邻接椎体骨折的报道很多,但对于没有发生邻接椎体骨折的患者研究甚少。本组实验两组患者术后症状均得以显著缓解,PKP术相对于PVP术能够更好地纠正和维持骨折椎体后凸角。
本研究选取治疗椎体上、下邻接椎体的原因是:①邻接椎体较远隔椎体更易继发骨折〔4〕;②胸腰椎移行区的上一椎体为T11,而胸骨的剑突平T10椎体,故而胸骨及剑突会对T11椎体以上的椎体骨密度测量带来影响〔5〕。同时本组实验未进行BMD的T值测算,因BMD的T值参考值目前只有腰椎,而对于腰椎以上的椎体无T值可参考,故而未行T值测算。
关于PVP/PKP治疗单椎体OVCF术后邻接椎体BMD的研究报道较少,Kim等〔6〕进行了一项为期一年的回访行研究,总共104例行PVP治疗的OVCF患者,54例继发邻接椎体骨折,50例未继发骨折。继发骨折组脊柱的骨密度T值(-3.52)明显低于未继发骨折组(-2.91)。Korovessis等〔7〕进行了一项为期2年前瞻性对照队列研究,总共27例行PKP治疗的成年OVCF患者(13例单椎体,14例2~3个椎体)。通过随访发现,术后所有患者的脊柱矢状序列平衡无显著差异性,所有经过强化椎体的下终板BMD显著增加。单节段患者相邻上下椎体BMD无变化,而多节段患者,治疗椎体的上一椎体的上终板BMD显著下降。故而认为PKP术可以使得脊柱矢状序列获得平衡,术后2年内相应椎体终板BMD的改变导致邻接椎体骨折。分析本组实验结果的原因:①围术期及术后抗骨质疏松药物的应用;②PVP/PKP的应用。而随访时PKP组的手术椎体下一椎体BMD值高于PVP组,而上一椎体BMD无明显差异的原因可能是:下一椎体相对于上一椎体可能需要承载更多的轴向重力;PKP术可以恢复脊柱的矢状序列,为脊柱提供一个近似正常的生理环境〔8〕。故而可以认为PKP术相对于PVP术更有助于邻接下位椎体BMD的提高。同时有学者发现BMD和椎体的骨强度存在显著相关性〔9〕,可以认为PKP相对于PVP术更有助于提高下一椎体的骨强度。
PVP和PKP术是治疗老年女性胸腰椎移行处单椎体OVCF临床疗效显著。经PVP和PKP治疗老年女性胸腰椎移行处单椎体OVCF患者,术后一年以上手术椎体的下一椎体BMD增加提高了其椎体强度,使下一椎体骨折发生率得以降低,且PKP相对于PVP更有助于提高下一椎体BMD。
4 参考文献
1Campbell PG, Harrop JS. Incidence of fracture in adjacent levels in patients treated with balloon kyphoplasty: a review of the literature〔J〕. Curr Rev Musculoskelet Med, 2008;1(1):61-4.
2Furtado N, Oakland RJ, Wilcox RK,etal. A biomechanical investigation of vertebroplasty in osteoporotic compression fractures and in prophylactic vertebral reinforcement〔J〕. Spine (Phila Pa 1976), 2007;32(17):E480-7.
3Kanis JA. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis: synopsis of a WHO report. WHO Study Group〔J〕. Osteoporos Int, 1994;4(6):368-81.
4Hierholzer J, Fuchs H, Westphalen K,etal. Incidence of symptomatic vertebral fractures in patients after percutaneous vertebroplasty〔J〕. Cardiovasc Intervent Radiol,2008;31(6):1178-83.
5柏树令. 系统解剖学〔M〕. 第6版. 北京: 人民卫生出版社, 2005:50-1.
6Kim MH, Lee AS, Min SH,etal. Risk factors of new compression fractures in adjacent vertebrae after percutaneous vertebroplasty〔J〕. Asian Spine J, 2011;5(3):180-7.
7Korovessis P, Zacharias’s S, Repaints T,etal. Evolution of bone mineral density after percutaneous kyphoplasty in fresh osteoporotic vertebral body fractures and adjacent vertebrae along with sagittal spine malignment〔J〕. J Spinal Disord Tech, 2008;21(4):293-8.
8Yan D, Duan L, Li J,etal. Comparative study of percutaneous vertebroplasty and kyphoplasty in the treatment of osteoporotic vertebral compression fractures〔J〕. Arch Orthop Trauma Surg, 2011;131(5):645-50.
9Kayanja MM, Schlenk R, Togawa D,etal. The biomechanics of 1, 2, and 3 levels of vertebral augmentation with polymethyl methacrylate in multilevel spinal segments〔J〕. Spine (Phila Pa 1976), 2006;31(7):769-74.
