手术与非手术治疗直肠癌术后吻合口瘘患者的疗效比较
2014-05-08张岩松董雪伟吴明刚王荣朝
张岩松,董雪伟,吴明刚,王荣朝
(苏州大学附属第三医院,江苏常州213003)
低位直肠癌占直肠癌的70% ~75%,全直肠系膜切除术(TME)为低位进展期直肠癌手术的标准术式,其可降低肿瘤局部复发率,减少远处转移[1]。随着TME的推广及双吻合器技术的普及,很多以往需行腹会阴切除术的低位直肠癌患者获得保肛手术机会;但吻合口位置越低,术后发生吻合口瘘的风险越大[2]。吻合口瘘是直肠癌术后严重的并发症,它可增加患者的痛苦和心理负担,导致住院时间延长、医疗费用增加,且影响肿瘤的继续治疗(如放、化疗等)[3,4]。国内外对吻合口瘘的原因及预后研究很多,但对吻合口瘘治疗(特别是手术治疗)的研究很少。本研究比较了手术与非手术治疗直肠癌TME术后吻合口瘘患者的临床疗效。现报告如下。
1 资料与方法
1.1 临床资料 选择2009年10月~2013年10月在我院胃肠外科及腹腔镜中心行直肠癌TME患者851例,术后发生吻合口瘘18例(2.2%),均根据文献[5]中的标准确诊。男15例、女3例,年龄46~82岁、平均60岁,吻合口瘘发生在肿瘤下缘距齿状线4~10 cm。术前均未行放疗、化疗,围术期按常规处理。根据瘘口大小、腹腔引流管引流量、临床表现、全身情况、患者意愿等,将患者随机分为手术组6例,非手术组12例。
1.2 方法
1.2.1 治疗方法 手术组:横结肠造口:于横结肠中部切断肠管,远端缝合关闭,近端拉出腹壁造口。回肠造口:距回盲部10 cm切断肠管,远端缝合关闭,近端拉出腹壁造口。本次治疗不实施造口还纳术。非手术组:采用经腹腔引流管持续冲洗引流、抗感染、营养支持、扩肛等综合方法。吻合口瘘发生后,如腹膜炎症状局限,直肠指诊发现瘘口小于周径的1/2、患者要求先保守治疗时,可在原引流管基础上改成开放式双套管冲洗引流。将原乳胶引流管作为外套管,另取一根硅胶引流管将其头部剪3个侧孔作为内套管,将内套管插进外套管中,内套管用丝线与外套管尾部缝合固定,将内套管接负压0.02~0.04 kPa持续吸引盆腔渗液。冲洗液为生理盐水,从原硅胶管滴入,每日冲洗量为1 500~2 000 mL,冲洗滴速40~60滴/min,以保持引流管通畅为佳。患者的体温及血象恢复正常、无局部不适,引流液变清,冲入量与引出量差值<20 mL/d时停止冲洗,但仍保持引流。大便时无气体及粪便从引流管流出、或引流液<10 mL/d时,逐渐拔出引流管。数日后皮肤瘘口会自然愈合。
1.2.2 观察指标 观察两组术后日均引流量、禁食时间、冲洗时间、并发症、影像学检查次数、住院时间及住院费用。治愈标准:体温正常,腹部体征消失,排气、排便正常,直肠指诊吻合口平整光滑,指套无染血。
1.2.3 统计学方法 采用SPSS13.0统计软件,计量资料用±s表示,组间比较用t检验;计数资料用Fisher确切概率法。P≤0.05为差异有统计学意义。
2 结果
2.1 两组疗效比较 非手术组11例、手术组6例均治愈,两组疗效比较P>0.05。
2.2 两组观察指标比较 见表1。
表1 两组观察指标比较(±s)
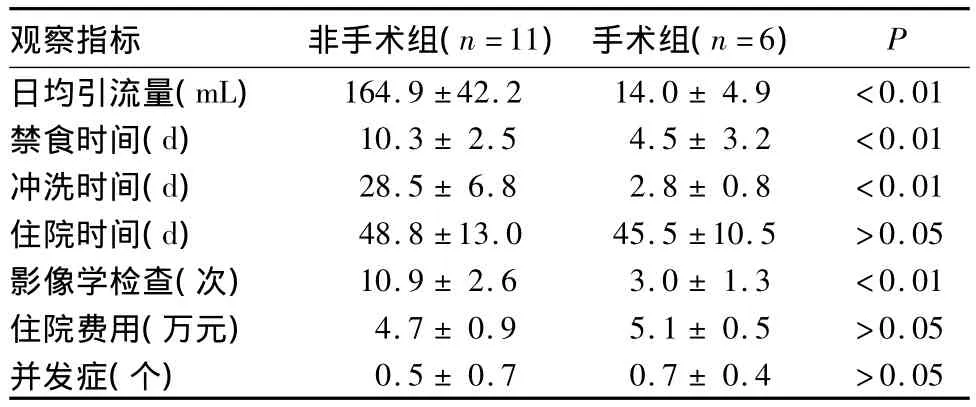
表1 两组观察指标比较(±s)
观察指标 非手术组(n=11) 手术组(n=6)P 164.9 ±42.2 14.0 ± 4.9 <0.01禁食时间(d) 10.3 ± 2.5 4.5 ± 3.2 <0.01冲洗时间(d) 28.5 ± 6.8 2.8 ± 0.8 <0.01住院时间(d) 48.8 ±13.0 45.5 ±10.5 >0.05影像学检查(次) 10.9 ± 2.6 3.0 ± 1.3 <0.01住院费用(万元) 4.7 ± 0.9 5.1 ± 0.5 >0.05并发症(个)日均引流量(mL)0.5 ± 0.7 0.7 ± 0.4 >0.05
2.3 两组精神状态及医生心理压力 与非手术组比较,手术组可早期下床活动,有利于肠蠕动,防止肠梗阻,患者精神状态明显好转;同时医生心理压力明显减轻。
3 讨论
TME后吻合口瘘的发生与性别、肿瘤距肛缘距离、术前放疗密切相关;控制围术期血糖可明显降低吻合口瘘发生率[6]。直肠癌保肛术后吻合口瘘发生率国外为 2.0% ~ 14.8%[7],国内为 3.06% ~14.80%[8,9],本研究为 2.2%。术后吻合口瘘的治疗包括经骶前引流管冲洗引流、抗感染、营养支持、扩肛等非手术和手术粪便改道,临床上可根据瘘口大小、腹腔污染情况、患者意愿等酌情选择治疗方案。传统观念认为,二次手术就是治疗失败。吻合口瘘可引起腹膜炎,尤其是老年患者易出现感染性休克、多脏器功能损害,增加手术病死率。如手术治疗为临时性肠造口术以转流粪便,还需行第3次手术还纳肠造口,给患者带来额外的手术风险;同时回肠或横结肠造口术后可致患者生活质量下降,且造口还纳术可致新的并发症,增加病死率。因此,对老年及身体状况差者,临床通常先选择非手术方法。
术后发生吻合口瘘时,积液局限于盆腔,且直肠位于消化道末端,瘘流量一般不大,很少引起全身性病理生理改变。因此,只要引流通畅、及时、充分,对局部炎症可仅行保守治疗。先行饮食控制,同时纠正低蛋白血症,维持水电解质平衡,控制血糖水平,尽量少用影响免疫机能的抗癌药物。据报道,大肠内有108~109个厌氧菌和需氧菌[10],因吻合口瘘引起的腹腔感染多为混合感染,故提倡联用抗生素,尤其是抗厌氧菌药物。因低位直肠癌切除手术创面大,术后渗液多,盆骶积液、积血易将吻合口浸泡其中,吻合口瘘不易愈合,故通畅引流是非手术治疗吻合口瘘的重要措施。术后常规放置引流管对早期发现吻合口瘘极为重要,一般引流管放置6~8 d,一旦发生吻合口瘘,可将引流管制成双腔管进行冲洗引流[11,12]。由于直肠癌吻合口位置较低(尤其是低位直肠癌保肛手术),术后发生吻合口瘘者再次行手术修补瘘口几乎不可能,可使吻合口瘘早日窦道化。冲洗加负压引流在促使瘘口窦道化的有效性上比普通引流有优势,扩肛在非手术治疗中非常重要。一般患者的括约肌多处于痉挛紧闭状态,导致肠管内压力较高;加之肠内容物或气体随蠕动冲到吻合口时肛门括约肌不能及时松弛,致肛内静息压骤然升高并冲击瘘口,压迫肠腔内气液从瘘口溢出[13]。因此,术后每天行适度扩肛,使直肠内容物及时流出以降低肠腔压力,有利于吻合口愈合。如愈合后出现瘘口狭窄,也可行扩肛治疗。本研究非手术组1例发生腹腔脓肿,行穿刺引流治愈;1例发生粘连性肠梗阻,经保守治疗治愈;1例失去耐心,中转行横结肠造瘘术(此例不列入统计),无死亡病例;非手术治愈率为90.9%。说明非手术方法是治疗TME后吻合口瘘的简单、有效方法,可有效降低二次手术率,与国内外报道结果一致[14,15]。
有研究认为,对有弥漫性腹膜炎体征且全身中毒症状严重,瘘口大于周径的1/2,合并症多,营养状况差且短期内无法愈合,引流管已拔除或脱落者,应果断行手术治疗。Rahbari等[16]根据患者全身情况将吻合口瘘分为A、B、C三个等级,C级为出现严重全身症状或弥漫性腹膜炎体征者,需立即行手术治疗[14,16]。本研究患者均为 B级吻合口瘘。一般吻合口瘘后行再手术率为7.0%[4]。我们认为,吻合口瘘患者行非手术治疗时间长、医疗资源消耗大;我们对6例>60岁且无其他脏器病变患者,在充分征求其意见后施行手术治疗并行横结肠造瘘,其中1例考虑初次术中游离横结肠脾曲,第2次行横结肠造瘘手术有困难,故行回肠造瘘,术后未发生大量肠液丢失。这两种造瘘都必须单腔造瘘,彻底使粪便改道。因病例较少,本文未对这两种手术进行统计分析。Ulrich等[17]曾对横结肠造瘘、回肠造瘘手术的并发症进行比较,发现结肠襻式造瘘发生造瘘脱垂的风险高于回肠襻式造瘘,两种手术术后发生造瘘口出血、狭窄、切口感染、坏死、周围皮炎、旁疝等并发症风险比较无统计学差异。
本研究中两组疗效、住院费用、住院时间比较无统计学差异;与非手术组比较,手术组术后日均引流量少,拔管时间早,冲洗时间及禁食时间少;手术组因并发症少、下床活动早、精神状态好,故医生心理压力轻。提示对年龄<60岁且无其他脏器病变者,即使没达到手术标准也可行手术治疗;大部分吻合口瘘行非手术治疗也能治愈,适用于危重及合并其他脏器病变者。因本研究样本量较少,有关两种疗法治疗直肠癌术后吻合口瘘的确切疗效需进一步观察。
[1]Gérard JP,Chapet O,Nemoz C,et a1.Preoperative concurrent chemoradiotherapy in locally advanced rectal cancer with high-dose radiation and oxaliplatin-containing regimen:the Lyon R0-04 phase Ⅱ trial[J].J Clin Onco1,2003,21(6):1119-1124.
[2]Karanjia ND,Corder AP,Bearn P,et al.Leakage from stapled low anastomosis after total mesorectal excision for carcinoma of the rectum[J].Br J Surg,1994,81(8):1224-1226.
[3]Frye J,Bokey EL,Chapuis PH,et al.Anastomotic leakage after resection of colorectal cancer generates prodigious use of hospital resources[J].Colorectal Dis,2009,11(9):917-920.
[4]Matthiessen P,Hallböök O,Rutegård J,et al.Defunctioning stoma reduces symptomatic anastomotic leakage after low anterior resection of the rectum for cancer:a randomized multicenter trial[J].Ann Surg,2007,246(2):207-214.
[5]董晓,周凤英,李淦,等.直肠癌术后吻合口瘘6例治疗体会[J].江苏医药,2012,38(9):1099-1100.
[6]李永军,李明,顾晋.直肠癌全直肠系膜切除术后吻合口瘘的危险因素分析[J].中华普通外科杂志,2008,23(4):248-251.
[7]Degiuli M,Mineccia M,Bertone A,et al.Outcome of laparoscopic colorectal resection[J].Surg Endosc,2004,18(3):427-432.
[8]张玉茹,贾山,于洪顺,等.直肠癌全直肠系膜切除术后吻合口瘘危险因素的临床分析[J].临床外科杂志,2009,17(5):326-327.
[9]董新舒,徐海涛,王平,等.915例直肠癌前切除术后并发症临床分析[J].中国实用外科杂志,2008,28(2):136-137.
[10]Merad F,Hay JM,Fingerhut A,et al.Omentoplasty in the prevention of anastomotic leakage after colonic or rectal resection:a prospective randomized study in 712 patients.French associations for surgical research[J].Ann Surg,1998,227(2):179-186.
[11]李强,郝希山,王家仓.盆腔灌洗防治直肠癌低位前切除术后吻合口瘘的对比研究[J].中华普通外科杂志,1999,14(4):262-264.
[12]黄平,杨小冬,王锋.开放式双套管引流治疗直肠癌保肛术后吻合口瘘[J].中华普通外科杂志,2010,25(3):590-591.
[13]涂小煌,张再重,宋京翔.大口径肛管在预防直肠癌术后吻合口瘘中的应用[J].中华胃肠外科杂志,2009,12(5):533.
[14]Eckmann C,Kujath P,Schiedeck TH,et al.Anastomotic leakage following low anterior resection:results of a standardized diagnostic and therapeutic approach[J].Int J Colorectal Dis,2004,19(2):128-133.
[15]钟玉兵,周苏君,张国强.自制冲洗负压吸引引流管在直肠癌前切除术中的应用[J].江苏医药,2012,38(17):2099-2100.
[16]Rahbari NN,Weitz J,Hohenberger W,et al.Definition and grading of anastomotic leakage following anterior resection of the rectum:a proposal by the international study group of rectal cancer[J].Surgery,2010,147(3):339-351.
[17]Ulrich AB,Seiler C,Rahbari N,et al.Diverting stoma after low anterior resection:more arguments in favor[J].Dis Colon Rectum,2009,52(3):412-418.
