经皮骶髂螺钉固定技术与开放技术治疗C型骨盆骨折的疗效比较
2014-02-27辛立文梁源清唐祖林唐勇涛
刘 岗,辛立文,梁源清,唐祖林,唐勇涛
(深圳市光明新区人民医院骨科,广东 深圳518000)
骨盆骨折是由高能量暴力引起的一骨折类型,手术切口内固定的疗效虽然确切,但是却存在手术创伤较大、术后恢复较慢的缺点。近年来,随着内固定材料的发展和微创手术技术的进步,经皮骶髂螺钉固定技术已逐步应用于临床治疗[1]。在本研究中,我们对比分析了经皮骶髂螺钉固定技术与开放技术治疗C型骨盆骨折的疗效,现将结果报告如下。
1 资料与方法
1.1 一般资料 将2011年1月~2012年12月期间我院收治的C型骨盆骨折患者纳入研究。纳入标准:①有明确的外伤史。②肢髋部疼痛、肿胀,呈缩短、外旋畸形。③X线和CT检查确诊为C型骨盆骨折。④收住院后完善各项检查,给予手治疗。⑤取得患者及家属知情同意,签订知情同意书。共纳入120例患者,研究期间无失访、脱落、死亡病例。其中男80例,女40例,年龄18~73岁。受伤原因:高处坠落伤38例,交通伤66例,其它损伤16例;骶骨骨折36例,骶骨关节骨折脱位84例;伤后到手术时间1~24d,平均(4.65±1.02)d。采用随机数表法将患者随机分为观察组和对照组各60例,两组患者性别、年龄、受伤原因、骨折类型、伤后到手术时间等基线资料比较差异无统计学意义(P>0.05),见表1。
表1 观察组与对照组基线资料比较(n,±s)Table 1 The baseline of observation group and control group

表1 观察组与对照组基线资料比较(n,±s)Table 1 The baseline of observation group and control group
组别 n 性别(男/女) 年龄(岁)伤后到手)术高处坠落伤 交通伤 其它 骶骨骨折 骶骨关节骨折脱位 时间(d 41/19 43.65±6.45 20 31 9 19 41 4.64±1.21 39/21 42.76±5.84 18 35 7 17 43 4.66±1.32受伤原因 骨折类型观察组 60对照组 60
1.2 治疗方法
1.2.1 观察组 观察组患者给予经皮骶髂螺钉固定治疗:摆放平卧位后给予全身麻醉,术中透视以明确骨盆移位情况,在外固定支架的辅助下完成闭合复位操作;对于骨盆后环骨折者,在髂前上棘和髂后上棘连线的中后1/3处做一约5cm的切口,分离皮下肌肉和组织后暴露髂骨,在C臂X线机的透视下,自后外向前内侧呈20°夹角、自下向上呈10°夹角打入导针,依次穿过髂骨、骶髂关节直到S1椎体内;在此确定固定在位后,拧入骶髋螺钉。
1.2.2 对照组 对照组患者给予切开复位内固定治疗:摆放平卧位后给予全身麻醉,根据骨折部位选择手术切口,应能够同时暴露耻骨联合和骶髂关节;逐层分离皮下组织和肌肉后显露骨折部位,判断骨折类型后清理受损的软组织及碎骨,通过手法复位的方式恢复骨盆的解剖学位置;而后采用四孔钢板固定耻骨联合,采用松质骨螺钉固定骶髂关节;检查确定固定在位且解剖位置正确后,放置引流。
1.3 观察指标 ①两组患者的手术时间、术中出血量、切口大小、术后下床活动时间和住院总时间。②两组患者术后3个月、0.5年以及1年时,采用Harris髋关节指数[2]判断患者的髋关节功能,采用日常生活活动能力(ADL)量表、(Barthel指数)[3]判断患者的活动能力。
1.4 统计学方法 采用SPSS 18.0软件进行分析,计量资料用±s表示,组间比较采用两独立样本t检验,检验水准:α=0.05。
2 结果
2.1 两组患者的手术相关指标比较 两组患者的手术时间差异无统计意义(P>0.05);观察组患者的术中出血量(45.8±8.3)ml、切口大小(4.8±0.7)cm、术后下床活动时间(8.2±1.3)d和住院时间(11.5±2.3)d均明显低于对照组(均P<0.05),见表2。
表2 观察组和对照组患者的手术相关指标比较(±s)Table 2 The related indexes of operation of observation group and control group
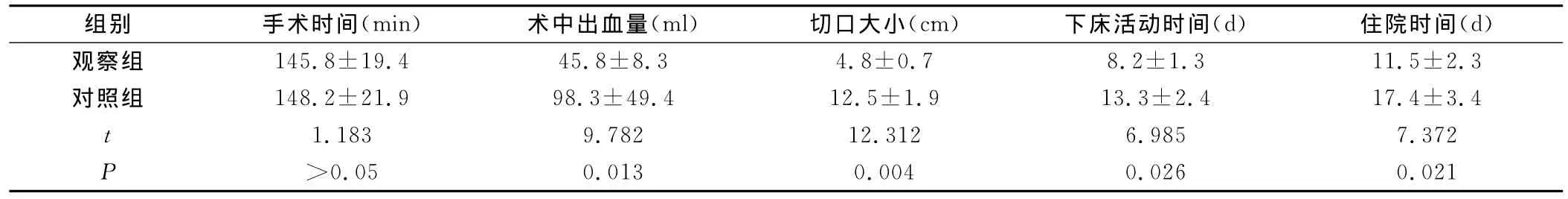
表2 观察组和对照组患者的手术相关指标比较(±s)Table 2 The related indexes of operation of observation group and control group
组别 手术时间(min) 术中出血量(ml) 切口大小(cm) 下床活动时间(d) 住院时间(d)观察组 145.8±19.4 45.8±8.3 4.8±0.7 8.2±1.3 11.5±2.3对照组 148.2±21.9 98.3±49.4 12.5±1.9 13.3±2.4 17.4±3.4 t 1.183 9.782 12.312 6.985 7.372 P>0.05 0.013 0.004 0.026 0.021
2.2 两组患者的远期关节功能及活动能力比较 术后3个月、0.5年以及1年时,观察组患者的Harris评分(64.52±9.31、67.53±10.46、75.87±14.56)、Bar-thel指 数 (75.42±9.93、83.48±11.62、89.78±12.64)均明显高于对照组(均P<0.01),见表3。
表3 观察组和对照组患者髋关节和膝关节评分比较(±s)Table 3 The hip and knee score of observation group and control group

表3 观察组和对照组患者髋关节和膝关节评分比较(±s)Table 3 The hip and knee score of observation group and control group
组别 术后3个月Harris总评分 Barthel指数术后0.5年Harris总评分 Barthel指数术后1年Harris总评分 Barthel指数观察组 64.52±9.31 75.42±9.93 67.53images/BZ_189_1182_2773_1183_2775.png±10.46 83.48±11.62 75.87±14.56 89.78±12.64对照组 53.46+8.04 67.44±8.76 55.13+8.78 75.38±10.56 61.34+12.42 78.94±11.56 t 6.832 6.237 6.237 5.938 7.283 6.852 P<0.05 <0.05 <0.05 <0.05 <0.05 <0.05
3 讨论
骨盆骨折多由来自外界的直接暴力挤压骨盆所造成,可出现骶骨、尾骨、髋骨、耻骨、坐骨等骨折,引起疼痛、肿胀、畸形、皮下瘀斑等临床症状[4]。C型骨盆骨是指垂直不稳定型的骨盆环骨折,后侧骶髂关节稳定结构完全损伤,骶棘和骶结节韧带完全撕裂;前侧耻骨联合分离,骨盆产生垂直方向不稳定。因此,在治疗时应针对骶髂关节和耻骨联合分别固定,其目的在于矫正骨盆畸形,减轻术后疼痛,改善关节功能,减少骨不连和骨盆不稳定的发生率[5]。
手术切开内固定是应用于C型骨盆骨折最常规的治疗方式,但是单独应用四孔钢板对骨盆前环的耻骨联合进行固定,可恢复前环稳定,却不能对骨盆后环的骶髂关节进行固定[6];而单独用用螺钉对骨盆后环的骶髂关节进行固定,可以保证骶髂关节的稳定,却不能纠正耻骨联合的分离[7]。目前应用四孔钢板联合螺钉对骨盆的前环和后环同时进行固定能够恢复骨盆的解剖学结构,保证骨盆的稳定性,但是却具有手术创伤大、神经和血管损伤的风险大、术后恢复慢、并发症发生率高的风险[8]。
近年来,随着内固定器械的发展、微创手术技术的推广以及对骨盆结构认识的深入,经皮螺钉固定技术被逐步应用于不稳定型骨盆骨折的治疗[9]。相关研究表明,在不同的内固定材料中,骶髂关节松质骨螺钉的固定作用最强,骶髂关节四孔固定钢板的固定效果次之,骶骨棒的固定效果最差[10,11]。因此,将骶髂螺钉应用于经皮固定技术预期能够取得积极的临床效果。为此,在本研究中我们对比分析了经皮骶髂螺钉固定技术与开放技术治疗C型骨盆骨折的疗效,结果显示,两组患者手术时间的差异无统计意义(P>0.05),且观察组患者的术中出血量、手术切口大小、术后下床活动时间、住院总时间均低于对照组(P<0.05)。说明经皮骶髂螺钉固定治疗不仅不会影响手术的实施过程,而且两组患者的手术时间相当,有助于减小手术切口,控制手术创伤,促进术后恢复。另外,骨盆骨折会对整个髋关节的稳定性造成影响,并导致髋关节功能和日常活动能力受损[12]。因此,随访治疗后远期的髋关节功能和日常活动能力也是评价治疗效果的重要环节。通过比较两组患者的髋关节功能可知:术后3个月、半年以及1年时,观察组患者的Harris评分、Barthel指数均高于对照组(P<0.05),说明观察组患者的髋关节功能和日常活动功能恢复更好。
4 结论
经皮骶髂螺钉固定治疗有助于减小手术创伤,促进术后恢复,改善关节功能,且取得与常规手术相当的手术时间,是治疗C型骨盆骨折的理想方式,可在临床推广应用。
[1] Culemann U,Scola A,Tosounidis G,et al.Concept for treatment of pelvic ring injuries in elderly patients A challenge[J].Unfallchirurg,2010,113(4):258-271.
[2] Harris WH.Traumatic arthritis of the hip after dislocation and acetabular fractures;treatment by mold arthoplasty-an end result study using a new method of result evaluation[J].J Bone Joint Surg,1996,(514):737-743.
[3] 王玉友.康复评定[M].北京:人民卫生出版社,2000:292-293.
[4] 赵 艳.螺钉与钢板在骨盆骨折置入内固定应用中的生物力学评价[J].中国组织工程研究与临床康复,2011,15(48):9070-9073.
[5] 游小军.经皮微创空芯加压螺钉内固定术治疗TileC1型骨盆骨折临床观察[J].山东医药,2011,51(19):50-51.
[6] 都仁斌.外固定支架联合解剖钢板治疗胫腓骨远端开放性粉碎骨折的价值[J].西部医学,2011,23(8):1488-1489.
[7] 黄山东,万 磊,沈洪园,等.数字技术与CT引导的经皮骶髂螺钉固定骶髂复合体损伤[J].中国现代医学杂志,2012,22(7):83-86.
[8] 翁阳华,吴显奎,彭扬国,等.骨盆的形态特点与不稳定型骨折内固定治疗评价[J].中国临床解剖学杂志,2011,29(4):470-472.
[9] 高伟强,王光林,刘华渝,等.经皮骶髂螺钉固定技术治疗不稳定骨盆骨折的疗效评价[J].中国修复重建外科杂志,2008,22(3):321-323.
[10] 梁卫东,康 宁,孙柏山,等.三维CT重建在有骶髂关节脱位的骨盆骨折诊治的指导作用[J].局解手术学杂志,2011,20(02):208-208.
[11] 陈丹祎,喻赣鹏,胡宁敏,等.经皮骶髂螺钉固定治疗不稳定骨盆骨折的临床分析[J].宁夏医学杂志,2011,33(5):430-432.
[12] Hamilton MH,Evans DA,Langley-Hobbs SJ.Feline ilial fractures:assessment of screw loosening and pelvic canal narrowing after lateral plating[J].Vet Surg,2009,38(3):326-333.
