不同方法治疗外伤性耳廓缺损
2013-12-09陈琨周栩刘暾钱瑾王悦胡金天章庆国
陈琨 周栩 刘暾 钱瑾 王悦 胡金天 章庆国
外耳的凸出位置使其易受外伤性损伤,各种原因引起的外伤性耳廓缺损极为常见,如:烧伤、咬伤等。外伤性耳廓缺损不仅影响美观,而且会给患者带来心理负担,严重损害患者的生活质量[1]。耳廓复杂而特殊的三维结构使得外伤性耳廓重建成为整形外科的难题之一[2]。目前,多种耳再造技术被用于治疗外伤性耳缺损,如:Brent技术、Nagata技术以及耳后皮肤软组织扩张技术等,均取得了良好的手术效果。无论选择何种治疗方法,对患者耳区组织缺损和皮肤软组织生理特性的判断,始终是正确选择手术方法的前提。自2009年至2012年,我们对108例外伤性耳廓缺损的患者进行治疗,依据每个患者耳廓缺损的情况,分别选用耳后皮肤软组织扩张技术和Brent技术,进行个性化手术治疗,取得良好效果。
1 临床资料
本组共 108例,男 74例,女 34例,年龄 5~51岁(平均26.8岁)。致伤原因:切割伤51例,烧伤37例,咬伤20例。距离受伤时间4个月至46年(平均7年)。单耳缺损97例,双耳缺损11例。耳缺损部位:全耳缺损45例;部分耳缺损63例,其中上1/3缺损26例,中1/3缺损24例,下1/3缺损13例。
72例耳后乳突区有瘢痕残留的患者采用耳后皮肤软组织扩张术,其中7例残耳周围瘢痕残留严重的患者,术中行耳周瘢痕切除后植皮区软组织扩张。36例乳突区皮肤完整,无瘢痕增生的患者采用Brent法行外耳再造。
2 手术方法
2.1 肋软骨的制备
本组患者均采取患耳同侧肋软骨,因同侧肋软骨向内、后、下方的空间转角弧度与耳轮及对耳轮向外、前、下的三维变化弧度相近似。成人通常采取第7肋,儿童采取第7、8肋或含部分第6、9肋。尽量在保留肋软骨膜的情况下完整切取所需肋软骨。联合部从解剖部位锐性分开,软骨膜全部原位留存。运用耳后皮肤扩张法的患者,耳支架的高度可以不再受耳后皮肤面积的限制,术中可使耳支架完全与健侧等高;采用Brent法的患者,用于支撑的软骨放置于胸部皮下,以待二期手术使用。
2.2 耳支架的雕刻
耳支架的雕刻采用软骨拼接法。在外耳膜片的导航下,对肋软骨进行精确设计,被分割成雕刻耳支架所需的基座、耳轮、三角窝及基座支撑等4部分。第7肋软骨作为耳支架的基座,上部软骨块作为耳支架的三角窝部分,两部分骨块通过钛丝拼接固定。以耳膜片为标准,基座舟状窝处完整移除一舟状、新月形软骨,于三角窝处行倒锥形镂空雕刻,从而分别获得外耳两个下沉式解剖结构:舟状窝和三角窝。外耳两个上升式结构:对耳轮体部和对耳轮上角通过软骨的堆砌获得:舟状窝成形时切下的新月形游离软骨依据对耳轮上半部宽薄,下半部窄高的解剖特点加以修剪后,被6-0单丝尼龙线缝合固定在对耳轮和对耳轮上角的上方。构建耳轮部分软骨被修薄后分别用钛丝与基座及三角窝软骨外缘固定,形成良好的耳轮弧度。剩余的软骨块被修剪成新月形后,作为基座支撑被钛丝固定于基座的下方,以增大颅耳角。在支架固定过程中形成的钛丝节,均被隐藏于组织接缝内,尤其在耳轮体部及上角处由于有游离软骨块的覆盖,使得支架结合面更加流畅。第8肋软骨作为耳轮部分,被修薄后固定于基座的外缘[2]。部分耳廓缺损患者,根据健侧耳膜片,标记缺损部位,按标记耳膜片雕刻所需耳支架。
2.3 耳后皮肤软组织扩张法耳廓再造术。
2.3.1 耳后扩张器植入(第一期手术)
一般选用50 mL或80 mL的扩张器。儿童患者或乳突区瘢痕增生不明显的成人通常选用50 mL肾形扩张器,乳突区皮肤有表浅性瘢痕的患者选用80 mL 扩张器[3]。
手术切口选在颞部发际线内1 cm左右,取3 cm纵向切口,分离范围以超过扩张器边缘1 cm为宜,前至耳前缘,上至发际线上方1 cm,下至耳垂下方的水平线,后沿发际线内1 cm为范围,层次选在筋膜表面,将扩张器平铺在分离的皮下腔穴内,注水壶置于外下方的发际边缘。分层缝合切口。放置负压引流管1根,术后3 d拔管。一期术后7 d开始行扩张器注水,隔日注水一次,每次注水4~5 mL,注水3次后的次日将切口缝线拆除。常规注水1~2个月,完成注水后养皮1个月[4]。
2.3.2 耳后皮肤扩张器取出,自体肋软骨支架植入,耳后筋膜瓣覆盖,中厚植皮术(第二期手术)
于患侧耳同侧胸部近肋弓处设计8 cm×4 cm横向梭形切口,切取全厚皮后修制成中厚皮片待用。取出耳后皮肤扩张器,分离耳后筋膜瓣,将制成的耳支架放置于扩张皮瓣与皮下筋膜瓣之间。掀起剥离开的耳后筋膜瓣,包裹于支架外缘耳轮处,暴露的创面植已修制成的中厚皮片,3-0丝线打包缝合,加压包扎[6-7]。耳部术区放置负压引流管1根,术后5 d拔管,术后10 d拆线。
13位患者因一期扩张的皮肤量不足,为增加手术安全性,将常规二期手术分2次完成。第二期手术改为耳后皮肤扩张器取出,自体肋软骨支架植入。区别在于胸部不取皮,将用于垫高耳颅角的肋软骨埋置于胸部皮下备用。第三期手术为耳颅角成形,耳后筋膜瓣覆盖,中厚植皮术。于患侧胸部原切口处设计8 cm×4 cm弧形切口线,切取全厚皮,修剪为中厚皮片备用。并将埋植在皮下的软骨块取出,用于垫高耳支架形成耳颅角。于患侧再造耳耳轮边缘近再造耳及正常皮肤交界处设计弧形切口线,将再造耳向前方掀起,掀起的层次为耳后筋膜上,使之形成耳颅角,约30°。在发际内1 cm掀起耳后筋膜瓣,蒂在前方。然后将软骨块植入耳颅沟并固定,再用耳后筋膜瓣将软骨块包裹并固定在耳轮缘,耳后创面植中厚皮片,3-0丝线打包缝合。耳部术区放置负压引流管1根,术后2 d拔管,术后10 d拆线。18例患者采用全扩张法耳廓再造,二期手术为耳后扩张器取出,自体肋软骨支架植入。肋软骨及支架制作同前所述。于耳后扩张器外侧边缘取纵向切口,完整取出扩张器,将耳支架放置于筋膜下腔穴内,耳部术区放置负压引流管1根,术后5 d拔管,术后10 d拆线。
3例患者为耳周及乳突区瘢痕切除,中厚植皮。取上臂内侧中厚皮。待6个月后行二期手术。二期为耳后扩张器植入术。选用80 mL扩张器,范围同前,深度达筋膜层或筋膜下层。三期行全扩张法耳廓再造术。4例患者为耳周及乳突区瘢痕切除,颞浅筋膜瓣转移覆盖,扩张器植入,中厚植皮。术前超声多普勒探查颞浅动脉走行,耳周及乳突区瘢痕切除后,将带血管蒂的颞浅筋膜瓣转移覆盖创面,选用50 mL扩张器,放置于颞浅筋膜瓣内侧腔穴,筋膜外中厚植皮,3-0丝线打包缝合[8-9](图1)。耳部术区放置负压引流管1根,术后3 d拔管,术后10 d拆线,首次打水时间延长至术后14 d。扩张周期延长至4个月。
2.4 Brent法外耳再造术
肋软骨采取、支架雕刻同前所述。于残耳上、下缘取手术切口,在皮下筋膜表面分离潜行囊腔,设计双蒂皮瓣。将耳软骨支架放入耳后潜行分离的囊袋内,使残余耳软骨与耳支架连接平滑过渡[10-11]。术区置负压引流管1根。术后5 d拔引流管,术后10 d拆线。二期手术行耳颅角成形,耳后筋膜瓣覆盖,中厚植皮术,同上所述。
3 结果
早期术后皮瓣血运良好,无坏死,植皮均成活。再造外耳全部成活,皮瓣色泽红润、质地柔软、冷热触觉无明显异常;外观无臃肿,无磨损破溃,移植肋软骨支架无软化、吸收、变形;再造耳廓位置、形态、大小、耳颅角和对侧基本一致。胸部供区愈合良好,切口均Ⅰ期愈合。
本组患者术后随访0.5~3年,平均1年。87例患者门诊随访,21例患者电话咨询方式随访。术后随访包括再造耳廓位置、形态、大小,以及再造耳的亚结构形态和颅耳角的角度,并根据患者及其家属的满意度分为满意、可接受及不满意3个级别。其中85%患者满意,14%患者可接受,1%患者不满意。
本组患者中出现术后并发症11例。耳后扩张器植入术后血肿2例,及时取出扩张器,完善止血后重置扩张器;扩张皮瓣破溃4例,保守治疗的前提下,提早行二期手术治疗;耳再造术后皮肤破溃,耳软骨支架外露4例,其中2例换药保守治疗后愈合,2例采用清创后颞浅筋膜瓣覆盖,中厚植皮,愈合良好;耳软骨支架感染1例,为最严重并发症,保守治疗无效,清创后取出耳支架,半年后再次行外耳再造,手术顺利,再造耳形态良好。
4 典型病例
病例1,男,26岁,因机器伤致左耳局部缺损,头面颈部瘢痕形成9个月。一期手术左耳后置入80 mL扩张器1枚,注水90 mL,静止扩张1个月;二期行耳后瘢痕切除,扩张皮瓣转移修复,扩张器取出术;半年后行三期手术,再次植入耳后扩张器1枚(50 mL),行第二次扩张,注水80 mL,静止扩张2个月;四期行全扩张法外耳再造,手术顺利;5个月后五期行再造耳局部修整,耳垂转位术。耳再造术后6个月随访,双耳对称性良好,外形满意,再造耳结构清晰,皮瓣血运良好,耳支架无外露(图2)。
病例2,男,21岁,因工厂爆炸伤致全身多处烧伤,左耳缺损。在我院行左耳后瘢痕切除,颞浅筋膜瓣转移覆盖,中厚植皮术后,半年后行全扩张法耳廓再造。耳再造术后1年随访,再造左耳皮瓣血运良好,无坏死,植皮均成活。大小、位置与右侧对称,细微结构欠清晰(图3)。
病例3,女,41岁,12年前被人咬伤致左耳部分缺损。一期行Brent法外耳再造,自体肋软骨移植;5个月后二期行耳颅角成形,耳后筋膜瓣覆盖,中厚植皮术。再造耳与残耳组织衔接连贯,植皮成活良好,皮肤色泽良好,外形满意(图4)。
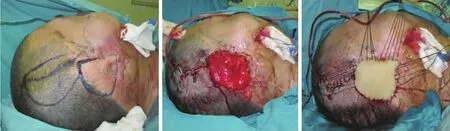
图1 耳周及乳突区瘢痕切除,扩张器植入,中厚皮片覆盖创面Fig.1 Split thickness graft after the excision of scar around ear and mastoid region,and the implantation of expander
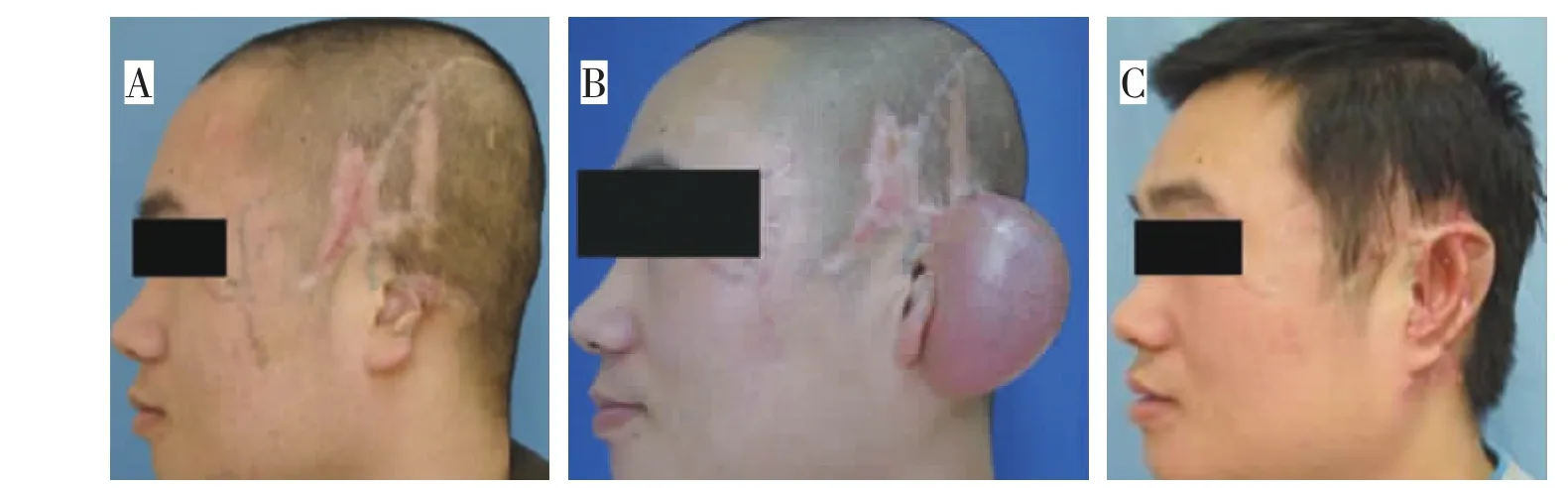
图2 典型病例1Fig.2 Typical case 1
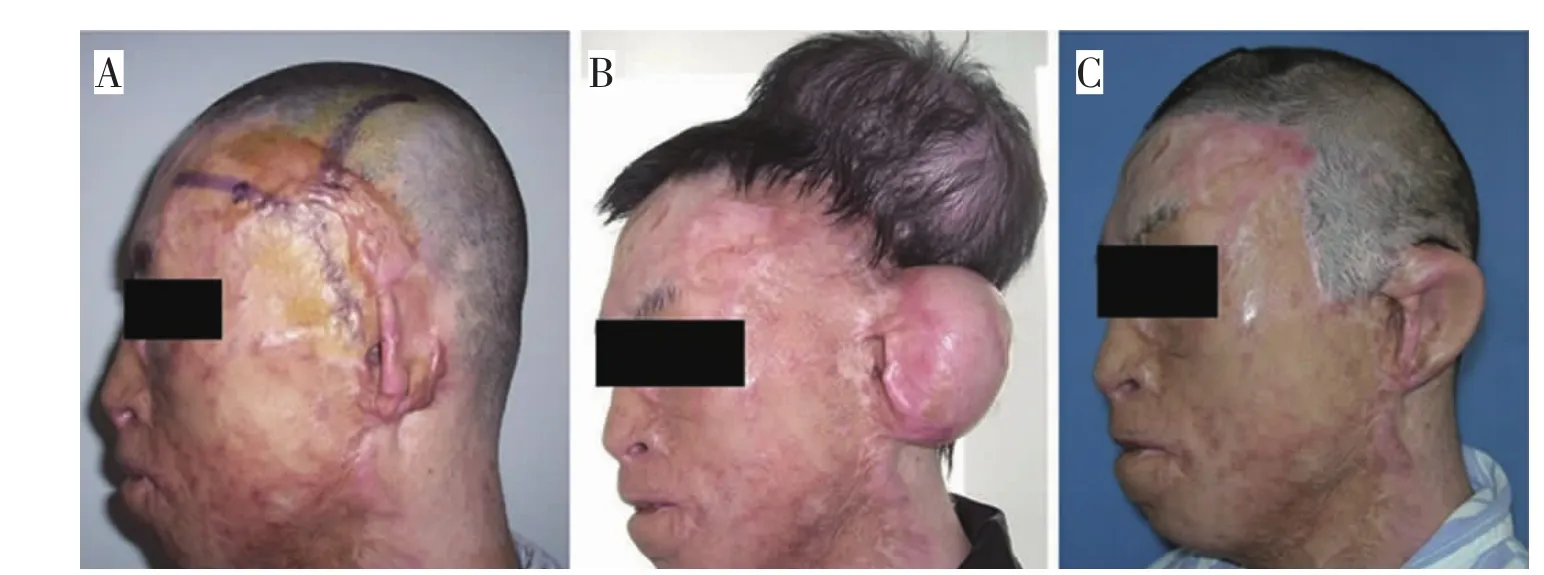
图3 典型病例2Fig.3 Typical case 2
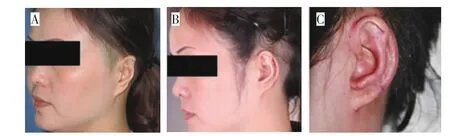
图4 典型病例3Fig.4 Typical case 3
5 讨论
外伤性耳廓缺损患者的具体情况各不相同,应给予个性化治疗[12-13]。目前,外耳再造术主要面临的是乳突区的皮肤量不足,因瘢痕致皮肤弹性差等困难。耳后皮肤软组织扩张法可以有效地增加耳后无发区皮肤的面积,以及提高皮肤软组织的松弛度,因此在外伤性耳廓缺损的治疗中具有一定的优势,尤其针对乳突区存在瘢痕的患者。本组选用扩张皮瓣法的患者多为耳廓大部分或全部缺损的患者,并且乳突区皮肤存在部分或全部瘢痕增生。皮肤软组织扩张术可最大限度地扩张可利用的乳突区皮肤,解决了乳突区皮肤不足的问题,降低了手术切口的张力,为耳支架提供了充足的软组织覆盖,从而增大了耳再造手术的成功率。因此,在众多的治疗方法中,耳后皮肤软组织扩张法是解决耳再造过程中软组织覆盖不足的有效方法。全扩张法耳廓再造未剥离耳后筋膜瓣,要求扩张皮瓣能够完全覆盖软骨支架。该组中7例广泛烧伤后全耳缺损患者,耳周及乳突区皮肤全部为增生性瘢痕,深达筋膜层,瘢痕处血供差。乳突区增生性瘢痕不能作为耳再造时的皮肤材料,无法达到理想的术后效果,乳突区瘢痕切除后行中厚植皮,可以为耳再造提供更为理想的皮肤材料。其质地较软,可改善皮肤色泽、弹性及耐磨性[14-15]。将带血管蒂的颞浅筋膜瓣转移完整覆盖创面,中厚植皮后,可以增加移植耳软骨支架的成功率[8-9]。该方法虽然解决了耳后皮肤和血供的问题,但仍难达到理想效果,再造耳的细微结构仍不够清晰。扩张皮瓣法耳廓再造术为我们解决了耳后皮肤不足的问题,但由于耳后扩张技术存在令人头痛的手术并发症,如:扩张器破裂、扩张皮瓣局部坏死等,且治疗周期过长。Brent法外耳再造术治疗周期短、并发症少,适用于耳廓部分缺损、乳突区皮肤无明显瘢痕、可利用的乳突区皮肤面积较大、乳突区皮肤较松弛的患者。采用Brent法外耳再造可以在保证手术安全性和术后效果的同时,缩短手术次数和时长,避免扩张器植入术后并发症的发生,减轻患者的痛苦[10]。但是一味追求缩短手术时间,患者耳后皮肤量不足时仍采用Brent法外耳再造术,可造成乳突区皮肤张力过大,术后切口愈合不良,软骨支架外露等并发症。
总之,我们应根据患者耳廓缺损部位和耳后乳突区皮肤损伤的程度,结合手术适应征,制定个性化治疗方案,在提高手术安全性的前提下,利用最简便有效的方法,达到最佳的术后效果。
[1]Feldman JJ.Facial burns.//McCarthy JG.Plastic Surgery[M],Vol 3.Philadelphia:WB Saunders,1990,2204-2210.
[2]Zhou X,Zhang Q,Liu T,et al.Modification in the technique of ear framework fabrication for congenital microtia[J].J Craniofac Surg,2012,23(5):1296-1300.
[3]蒋海越,庄洪兴,杨庆华,等.获得性耳廓缺损的修复[J].中华整形外科杂志,2007,23(2):106.
[4]Zhang Q,Quan Y,Su Y,et al.Expanded retroauricular skin and fascial flap in congenital microtia reconstruction[J].Ann Plast Surg,2010,64(4):428-434.
[5]颜薇,章庆国,刘暾,等.改良Nagata法耳郭再造术治疗先天性小耳畸形[J].中国美容整形外科杂志,2012,22(4):204-207.
[6]庄洪兴,蒋海越,潘博,等.先天性小耳畸形的皮肤软组织扩张器法外耳再造术[J].中华整形外科杂志,2006,22(4):286-289.
[7]宋宇鹏,杨庆华,庄洪兴,等.获得性耳廓缺损的耳廓再造术[J].中国修复重建外科杂志,2010,24(10):1204-1207.
[8]Brent B,Byrd HS.Secondary ear reconstruction with cartilage graft covered by axial random and free flaps of temporoparietal fascia[J].Plast Reconstr Surg,1983,72(2):141-152.
[9]Brent B,Upton J,Acland RD,et al.Experience with the temporoparietal fascial free flap[J].Plast Reconstr Surg,1985,76(2):177-188.
[10]Ali SN,Khan MA,Farid M,et al.Reconstruction of segmental acquired auricular defects[J].J Craniofac Surg,2010,21(2):561-564.
[11]Kontis TC,Papel ID.Reconstruction of congenital and acquired auricular scaphal deficiencies[J].Arch Facial Plast Surg,2003,5(3):263-266.
[12]Pearl RA,Sabbagh W.Reconstruction following traumatic partial amputation of the ear[J].Plast Reconstr Surg,2011,127(2):621-629.
[13]Brent B.Reconstruction of traumatic ear deformities[J].Clin Plast Surg,1978,5(3):437-445.
[14]Brent B.Reconstruction of the Ear.//Aston SJ,Beasley RW,Aston S,et al.Grabb and Smith’s Plastic Surgery[M],Fifth Edition.Philadelphia:Lippincott-Raven Publishers,1997.
[15]朱洪荫.中国医学百科全书整形外科学分册[M].上海:上海科学技术出版社,1986.
