多发性硬化首次发作时颅脑MRI改变与远期神经功能缺损的关系
2013-09-12赵宏伟李保全张晓明潘更毅赵淑霞李新立
赵宏伟,李保全,张晓明,李 晖,潘更毅,赵淑霞,李新立
多发性硬化(multiple sclerosis,MS)是以中枢神经系统炎性脱髓鞘为特征,伴有肢体麻痹的疾病,复发率及致残率高。磁共振成像(MRI)在MS的诊断、病情监测和疗效评价等方面发挥着越来越重要的作用。首次发作颅脑MRI改变与MS远期神经功能缺损的的关系,目前国内尚无人报道。2006 ̄06—2012 ̄06笔者对 MS患者首次发作不同颅脑 MRI改变者远期神经功能缺损进行了观察,旨在为MS患者的治疗提供理论依据。现报告如下。
1 资料与方法
1.1 病例选择 本组121例。男52例,女69例;年龄20~52岁,平均(32.56±8.49)岁。肢体无力74例,其中单肢瘫8例,截瘫21例,偏瘫17例,三肢瘫3例,四肢瘫25例;感觉异常47例,视力障碍49例,括约肌功能障碍33例。入选标准:①均符合MS诊断标准[1],且为复发-缓解型,每次复发持续时间(发作期时间)24 h以上;其间歇期在1个月以上;②扩充神经功能残疾量表(EDSS)评分3~5分,且无其它伴随影响自身神经功能的疾病如脑梗死及脑出血后遗症等;③首次及每次发作均在笔者所在医院经系统治疗,且观察时间为5年者。
1.2 方法 所有患者首次发病均行MRI平扫及增强检查。MRI采用美国GE公司产Signa Excite1.5T超导型磁共振扫描仪,行SE T1WI序列、FSE T2WIF、FLAIR序列序列扫描。 T1WI:TR 500 ms,TE 20 ms;FSE T2WI:TR 4000 ms,TE 100 ms。上述序列采集次数为2~3次,4~5 mm层厚,1 mm间距。均行轴位和矢状位扫描。增强扫描对比剂采用Gd-DTPA 0.2 ml/kg,采用SE T1WI序列扫描。治疗方法均采用激素、免疫抑制剂、对症、支持等。采用扩充神经功能残疾量表(EDSS)评定首次发作治疗前及治疗3年后神经功能缺损程度。
1.3 统计学处理 所有统计数据由SPSS13.0软件包完成。计量数据用±s表示,组间显着性分析采用配对比较t检验。P<0.05有统计学差异。
表 1 累及与未累及脑干MS治疗前后EDSS评分(±s)
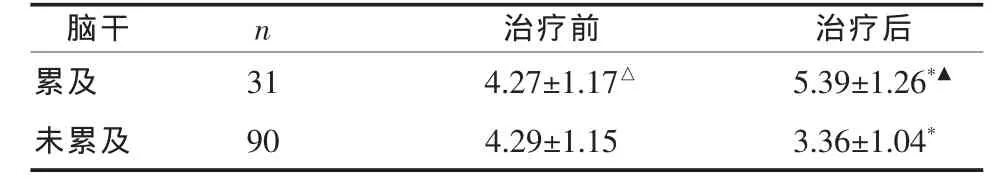
表 1 累及与未累及脑干MS治疗前后EDSS评分(±s)
注:与未累及者比较,△P>0.05,▲P<0.01;与治疗前比较,*P<0.05
脑干 n 治疗前 治疗后累及 31 4.27±1.17△ 5.39±1.26*▲未累及 90 4.29±1.15 3.36±1.04*
2 结果
2.1 一般情况 121例患者MRI检查均有阳性发现,形态不一,其中斑片状117例,片状108例,点状76例,椭圆形57例。病灶的信号特征:T1WI以低信号为主,T2WI以高信号为主,FLAIR序列为高信号。增强见强化病灶者37例,其中形态呈环形32例,团状26例,斑片状21例。
2.2 病灶部位 本组MS患者首次发作时头颅MRI的病灶分布大部分集中在脑白质,其它部位如基底节、脑干、视神经、小脑也有发生。颅内病灶未累及脑干与累及脑干者EDSS治疗前比较无显著性差异 (P>0.05);治疗后未累及脑干者EDSS 较治疗前降低(P<0.05),累及脑干者升高(P<0.05),两者EDSS治疗后比较差异较显著(P<0.01)。见表1。
2.3 病灶直径、数量 121例患者首次发作时头颅MRI共检出阳性病灶(强化与未强化者均单独统计)437个。其病灶大小不一,直径0.30~5.10 cm,病灶直径(1个以上)越大的患者EDSS治疗后越高(P<0.05)。病灶数量越多者EDSS治疗后越高(P<0.05)。
表 2 不同直径及数量病灶治疗后EDSS评分(±s)
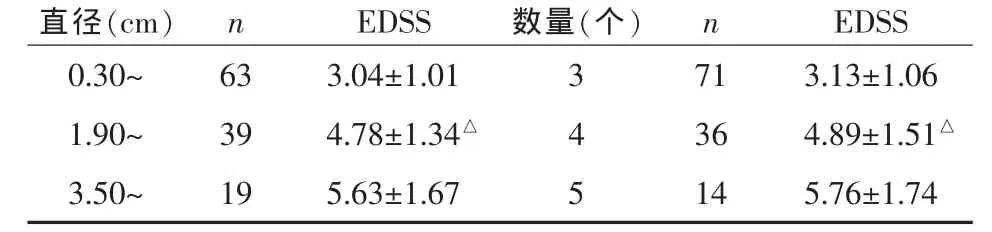
表 2 不同直径及数量病灶治疗后EDSS评分(±s)
注:与其它组比较,△P<0.05
直径(cm) n EDSS 数量(个) n EDSS 0.30~ 63 3.04±1.01 3 71 3.13±1.06 1.90~ 39 4.78±1.34△ 4 36 4.89±1.51△3.50~ 19 5.63±1.67 5 14 5.76±1.74
3 讨论
造成炎症细胞在血管周围浸润,然后发生脱髓鞘[2]。MS患者TH1功能增强,分泌干扰素-γ(IFN-γ)、肿瘤坏死因子-α(TNF-α)、白细胞介素-12(IL-12)等促炎细胞因子[3],在各种炎性细胞因子的作用下,使TH1/TH2细胞因子平衡网络失衡,通过复杂的免疫级联反应使机体的免疫反应层层放大,通过影响离子通道而直接或间接损害髓磷脂和少突胶质细胞,甚至诱发少突胶质细胞凋亡,从而介导MS发病及加重神经缺损。促炎细胞因子的分泌增加,进而激活内皮细胞、粘附分子(AMs)表达;AMs介导活化的T细胞通过血脑屏障,到达血管周围组织;活化的免疫细胞产生促炎性细胞因子,加重炎症反应和神经损害。炎性反应会导致脱髓鞘,炎性反应与脱髓鞘二者协同作用则会损伤轴突,从而产生神经退行性病变[4]。由此说明,炎症反应强弱与MS患者神经功能缺损程度密切相关。
炎症反应强弱一定程度上反映炎性细胞浸润和激活程度,炎症反应越强,炎性细胞浸润和激活程度越增加,反之降低。MS患者首次发作时头颅MRI显示直径越大、病灶数量越多,机体免役应答越强烈,炎症反应越强,产生神经退行性病变程度增加,甚至可促使神经细胞死亡,有的成为不可逆。结果引起慢性累积性的残疾和不可逆转的轴突或神经损伤。长时间难以恢复。同时MS患者CD4+T细胞攻击自身髓鞘组成蛋白,导致包裹在神经元轴突周围的髓鞘组织损伤,神经信号无法向下游传递,造成运动机能障碍。运动机能障碍的程度取决于神经传导束多少,直径越大、病灶数量越多,神经传导束受损越多,治疗后恢复越慢,有的经治疗后难以恢复。所以直径越大及病灶数量越多者5年后生活质量越降低。也就是EDSS升高。与MS患者神经功能缺失程度和生活质量的影响与受损病灶数目的多少无明显的关系的报道不一致[5]。
本组MS患者首次发作后头颅MRI的病灶分布大部分集中在脑白质,其它部位如基底节、脑干、视神经、小脑也有发生。结果显示,治疗5年后无累及脑干者EDSS较治疗前降低,累及脑干者升高。其原因可能是脑干较脑白质、基底节、小脑等部位传导束相对集中,同等条件下,脑干神经传导束受损越多,促使神经细胞死亡速度越增加,有的成为不可逆情况相对升高。脑干受损伤者而长期卧床和肢体瘫痪会导致肢体的肌肉废用进而萎缩,以及导致EDSS不降低甚至升高。
[1]Mcdonald WI, Compston A,Edan G,et al.Recommended diagnostic criteria for multiple sclerosis:guidelines from the international panel on the diagnosis of multiple sclerosis[J].Ann Neurol,2001,50(1):121-127.
[2]朱本亮,袁 勇,荣良群.急性多发性硬化的临床与磁共振影像表现及病理变化[J]. 中山大学学报(医学科学版),2009,30(6):771-774.
[3]王新德,魏岗之,王拥军,等.神经病学-神经系统脱髓鞘性疾病[M].北京:人民军医出版社,2003.105-106.
[4]吴凤岚,王正毅,刘爱莲.神经干细胞在多发性硬化症动物模型中的研究进展[J]. 医学综述,2008,14(19):2881-2883.
[5]陈黎燕,秦新月,胡 梅,等.多发性硬化患者磁共振成像的表现及相关因素分析[J].第三军医大学学报,2009,31(15):1505-1507.
