桥本甲状腺炎与黏膜相关淋巴组织的病理学特征
2013-08-27纪小龙
罗 美,纪小龙
1辽宁医学院 科学实验中心,锦州 121000;2.北京武警总医院 病理科,北京 100039
桥本氏甲状腺炎(hashimoto thyroiditis,HT)中,淋巴细胞反应性增生导致黏膜相关淋巴组织(mucosa associated lymphoid tissue,MALT)增生,并可进一步发展成侵袭性淋巴瘤[1]。甲状腺同时存在反应性和肿瘤性淋巴细胞,这会导致在细胞学或组织学上鉴别黏膜相关淋巴组织淋巴瘤(mucosa associated lymphoid tissue lymphoma,MALTOMA)产生困难,此时往往需借助免疫组织化学和分子生物学技术来鉴别诊断[2]。本研究阐述HT形态特征及免疫组织化学特点,并观察免疫球蛋白(Ig)kappa(κ)和lambda(λ)轻链在鉴别HT和淋巴瘤中的重要性。
材料和方法
1 样本选择 收集武警总医院2009年1月-2012年3月病理科存档的32例甲状腺切除标本,其中30例为HT,2例甲状腺原发性黏膜相关性淋巴组织病变(非霍奇金淋巴瘤)作为对照。30例HT中女性25例,确诊时平均年龄44.63(15~70)岁;男性5例,年龄25~66岁,所有患者临床均表现为甲状腺肿(平均3.7 cm),其中18例弥漫肿大,12例结节性。2例原发性淋巴瘤的对照病例均为女性,分别为65岁及80岁,临床均表现为快速增大的结节性甲状腺肿(分别为6 cm×5 cm×4 cm,8 cm×5 cm×3 cm),结节固定,超出甲状腺界限,并出现压迫症状及呼吸困难。
2 HE染色检查 所有标本均经甲醛固定、石蜡包埋,并切成4μm组织切片,经常规苏木素和伊红染色(hematoxylin-eosin,HE)后,行组织病理学诊断,并评价淋巴细胞的浸润及淋巴上皮病变(lymphoepithelial lesion,LEL)。淋巴上皮病变指3个或3个以上淋巴细胞聚集出现在腺体上皮细胞中。
3 免疫组织化学 石蜡切片脱蜡后梯度酒精入水,经3%过氧化氢封闭内源性过氧化物酶后,放入10 mmol/L柠檬酸盐缓冲液中微波修复15 min,PBS缓冲盐水洗,10%山羊血清孵育10 min,切片分别与鼠源或兔源一抗(CD20、CD3、Igκ、Igλ和抗细胞角蛋白)在4℃下孵育过夜(浓度1∶200)。切片与生物素标记的山羊抗鼠、抗兔IgG抗体(浓度1∶200)孵育30 min,与结合了亲和素的辣根过氧化物酶(浓度1∶200)孵育45min。DAB显色5 min,苏木素复染。Igκ和Igλ染色细胞比例≥10∶1时认为存在单克隆性。
结 果
1 HT的组织病理特征 30例HT临床表现为甲状腺肿,镜下均表现为多克隆性。所有病例均显示HT特征性改变,淋巴细胞聚集成滤泡,滤泡间小淋巴细胞、浆细胞浸润,其中散在淋巴浆细胞样细胞及少量大的活化细胞。大多数淋巴滤泡生发中心和套区界限清楚,且不存在边缘区。2例淋巴浆细胞弥漫浸润,局灶甲状腺结构被不典型的淋巴细胞破坏,滤泡上皮萎缩。嗜酸细胞化生常见,淋巴上皮病变少见。见图1。
2 甲状腺原发性淋巴瘤病理特征 2例甲状腺原发性淋巴瘤患者的临床表现为巨大甲状腺肿,甲状腺实质被弥漫紧密排列的不典型淋巴样细胞取代。淋巴样细胞由单核样淋巴细胞组成,细胞核小、轻度不规则,或类似中心细胞,染色质浓集,核仁不显著,胞浆丰富、淡染。淋巴上皮病变常见。其中可见淋巴浆细胞样细胞混杂浸润,细胞核偏位,胞浆丰富、强嗜伊红染色。淋巴组织中见残留的甲状腺滤泡上皮,滤泡小,内含胶质或形成不含胶质的腺泡状结构。瘤细胞浸润甲状腺包膜及周围脂肪、骨骼肌组织。见图2。
3 免疫组织化学染色 1)HT:大量淋巴细胞组成(T细胞和B细胞混杂存在,但主要是T细胞)。淋巴滤泡主要由B细胞组成(CD20+、CD3-)(图3A)。淋巴滤泡间淋巴细胞主要由T细胞构成(CD3+、CD20-),其间也参杂少量B细胞和浆细胞(图3B)。淋巴上皮病变少见,其中浸润的淋巴细胞主要是T细胞(CD3+)(图3C)。细胞角蛋白显示残留的甲状腺滤泡上皮(图3D)。2例甲状腺炎富含淋巴细胞,免疫组织化学染色显示其中CD20阳性细胞数目增多,生发中心界限清楚,其外围有明显的套区包绕。甲状腺滤泡间淋巴细胞弥漫紧密浸润,但为多克隆性增生,双重表达κ、λ免疫染色,lambda/kappa比值始终小于1∶5(图4A和B)。2)甲状腺原发性淋巴瘤:2例MALT淋巴瘤主要由B细胞组成,且B细胞不仅限于生发中心。边缘区及弥漫区的瘤细胞不论大小均表达CD20,不表达CD3,这进一步证实肿瘤细胞来源于B细胞(图2C和D)。淋巴上皮病变众多,而完整的甲状腺滤泡少见(图2E)。淋巴上皮病变数量较HT多,且淋巴细胞填充甲状腺滤泡腔的现象显著,局灶填充的细胞呈中心细胞样(图2F)。细胞角蛋白勾勒出残留的萎缩滤泡上皮。kappa和lambda免疫染色证实了形态学诊断,肿瘤细胞明确为κ单克隆,我们计数了10个高倍视野,kappa/lambda比值至少10∶1。病理特征及克隆性为kappa单克隆,即轻链限制仅见于淋巴瘤病例。
讨 论
94%甲状腺淋巴瘤患者继发于淋巴细胞性甲状腺炎。但是由于临床病史、体格检查、甲状腺功能测定和超声学检查均无法特异地发现异常增生的淋巴细胞,因此甲状腺淋巴瘤的诊断困难。此外,有时低级别病变与淋巴细胞性甲状腺炎鉴别存在困难,重度慢性淋巴细胞性甲状腺炎与淋巴瘤鉴别也会十分困难[3]。
本研究中,所有HT病例均显示大量淋巴滤泡形成,且反应性发生中心宽大,套区显著,淋巴滤泡间大量淋巴细胞和浆细胞浸润。甲状腺滤泡上皮萎缩,嗜酸细胞化生;2例因淋巴细胞浸润形成淋巴上皮病变,致使局灶甲状腺结构消失,但是HT典型区域仍然多见。文献也报道过此类现象,并认为甲状腺炎可致正常甲状腺滤泡结构消失,形成所谓的淋巴上皮病变[4]。甲状腺炎中常见成分之一的生发中心在部分病例可以很少,甚至消失。反应性淋巴细胞大量增生会掩饰早期淋巴瘤。血清学标记,如乳酸脱氢酶(LDH)和β2-微球蛋白显著增高往往只见于明显的淋巴瘤[5]。因此,甲状腺活检更易于确切诊断。
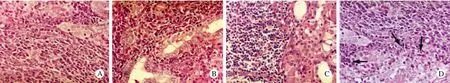
图1 HT的HE染色 A: 萎缩的甲状腺滤泡旁反应性生发中心,滤泡间淋巴浆细胞性炎细胞浸润; B: 淋巴浆细胞浸润,局灶形成LEL;C:滤泡上皮嗜酸细胞化生; D:箭头示偶见LELs(×400)Fig.1 HE staining of HT A: Reactive germinal centre beside atrophic thyroid follicles with interfollicular infiltration of lymphoplasmacytic inflammatory cells; B: Lymphoplasmacytic infiltration with focal formation of LEL; C: Hurthle cell metaplasia of follicular epithelium;D: Occasional LEL (arrows) in HT
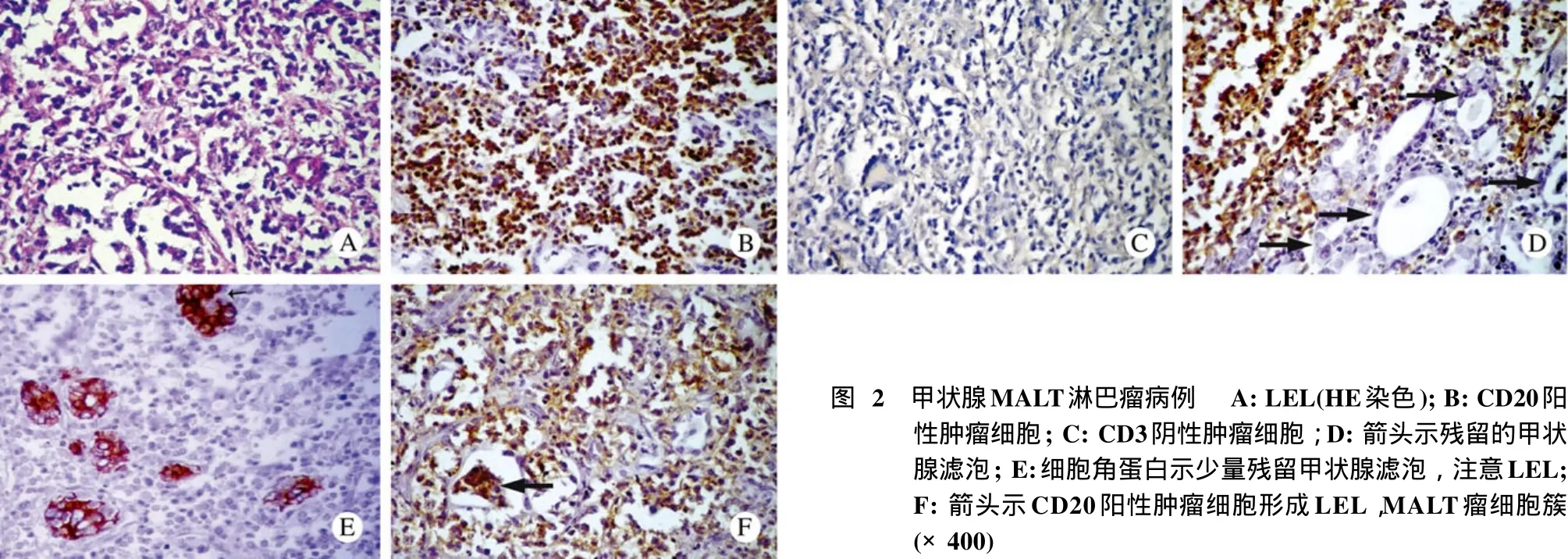
图2 甲状腺MALT淋巴瘤病例 A: LEL(HE染色); B: CD20阳性肿瘤细胞; C: CD3阴性肿瘤细胞; D: 箭头示残留的甲状腺滤泡; E:细胞角蛋白示少量残留甲状腺滤泡,注意LEL;F: 箭头示CD20阳性肿瘤细胞形成LEL,MALT瘤细胞簇(×400)Fig.2 Patients with MALT thyroid lymphoma A: HE-stained LEL; B: CD20-positive tumor cells; C: CD3-negative tumor cells; D: Residual thyroid follicles; E: Few anti-cytokeratin- stained residual thyroid follicles with formation of LEL; F: Arrow indicates CD20-positive tumor cells with formation of LEL and MALT lymphoma cell cluster (×400)
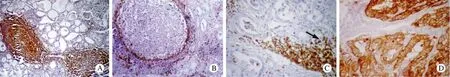
图3 HT免疫过氧化物酶染色 A: CD20示反应性淋巴滤泡(×200); B: 含反应性淋巴滤泡的HT具CD3阳性的套区(×200); C: 箭头示少量非破坏性LEL由CD3阳性T细胞组成(×400); D: 细胞角蛋白示完整的甲状腺滤泡(×200)Fig.3 Immunoperoxidase- stained HT A: CD20 showing reactive lymphoid follicles (×200); B: HT with reactive lymphoid follicles having CD3-positive mantle zone (×200); C: Arrow indicating CD3-positive T-cells-formed few non-destructive LEL (×400); D: Cytokeratin showing intact thyroid follicles (×200)
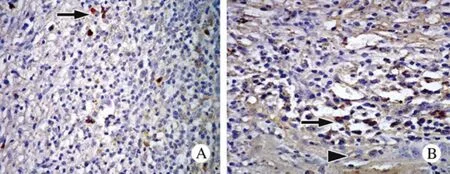
图4 免疫过氧化物酶染色 A: 箭头示HT异质性表达κ免疫染色; B: 箭头示HT反应性淋巴组织表达λ免疫染色,三角箭头指示小灶甲状腺滤泡非破坏性LELFig.4 Immunoperoxidase staining A: Arrow indicatingκimmunostaining of heterogeneous HT (×400); B: HT showing positiveλimmunostaining of reactive lymphoid population(arrow), the arrowhead indicating the thyroid follicle with small non-destructive LEL (×400)
本组所有HT病例显示B细胞和T细胞混杂增生,尤以后者为甚[6]。CD20勾勒出生发中心,而套区和淋巴滤泡间区高表达CD3。淋巴上皮病变中的淋巴细胞以T细胞为主,即能排除MALT淋巴瘤。细胞角蛋白染色显示出结构不清的淋巴上皮病变。据文献报道[7],HT中检测到B细胞单克隆增生。有研究者认为,此少量B细胞选择性单克隆增生是HT自身免疫反应的一部分[8]。也有研究者证实,甲状腺淋巴瘤患者确实先前有HT病史[9]。此外,Moshynska 等[10]报道1例HT患者发生了微灶性结外边缘区淋巴瘤,瘤灶直径4mm,他们强调需仔细检查甲状腺标本,以发现小的淋巴瘤转化灶。
本组2例HT局灶甲状腺结构被不典型的淋巴细胞破坏。由此会有这样的疑问:此类病变可能隐含单克隆性增生,并可在日后进展成淋巴瘤。但是,κ和λ免疫组织化学染色证实其为多克隆性,表明这些不典型淋巴细胞为反应性增生,可以排除早期淋巴瘤的可能。本研究的2例MALT淋巴瘤显示,甲状腺结构被弥漫浸润的淋巴细胞破坏,并浸润至甲状腺周围组织,且以单克隆性增生为主,肿瘤性淋巴细胞有核裂,胞浆丰富、透明。其中也夹杂浆细胞样淋巴细胞。结构破坏性的LEL丰富,完全取代了甲状腺滤泡,残留的甲状腺滤泡被细胞角蛋白勾勒出来。瘤细胞一致表达CD20,而不表达CD3,证实其为B细胞淋巴瘤。Kappa和lambda免疫组织化学染色显示肿瘤细胞一致、强烈表达κ免疫染色,而不表达λ免疫染色[7]。
总之,严格的形态学及免疫组织化学标准能鉴别HT和MALT淋巴瘤。对于形态学上处于交界的病例(淋巴细胞弥漫浸润),细胞角蛋白、CD20、CD3,以及κ、λ免疫染色能有助于鉴别诊断。
1 Zintzaras E, Voulgarelis M, Moutsopoulos HM. The risk of lymphoma development in autoimmune diseases: a meta-analysis[J]. Arch Intern Med, 2005, 165(20): 2337-2344.
2 Cabay RJ, Salem F. Chronic lymphocytic (Hashimoto) thyroiditis:an interesting cellular aggregate in a fine-needle aspiration biopsy[J] .Diagn Cytopathol, 2009, 37(3):191.
3 Tiemann M, Asbeck R, Wacker HH. Clonal B-cell reaction in Sjögren disease and Hashimoto autoimmune thyroiditis[J].Pathologe, 1996, 17(4): 289-295.
4 Li Y, Nishihara E, Hirokawa M, et al. Distinct clinical, serological,and sonographic characteristics of hashimoto's thyroiditis based with and without IgG4-positive plasma cells[J]. J Clin Endocrinol Metab, 2010, 95(3): 1309-1317.
5 Horie I, Abiru N, Sakamoto H, et al. Induction of autoimmune thyroiditis by depletion of CD4+CD25+ regulatory T cells in thyroiditis-resistant IL-17, but not interferon-gamma receptor,knockout nonobese diabetic-H2h4 mice[J]. Endocrinology, 2011,152(11): 4448-4454.
6 Saxena A, Alport EC, Moshynska O, et al. Clonal B cell populations in a minority of patients with Hashimoto's thyroiditis[J]. J Clin Pathol, 2004, 57(12): 1258-1263.
7 Chen HI, Akpolat I, Mody DR, et al. Restricted kappa/lambda light chain ratio by flow cytometry in germinal center B cells in Hashimoto thyroiditis[J]. Am J Clin Pathol, 2006, 125(1):42-48.
8 Deshpande V, Huck A, Ooi E, et al. Fibrosing variant of Hashimoto thyroiditis is an IgG4 related disease[J]. J Clin Pathol, 2012, 65(8):725-728.
9 Zeppa P, Cozzolino I, Peluso AL, et al. Cytologic, flow cytometry,and molecular assessment of lymphoid infiltrate in fine-needle cytology samples of Hashimoto thyroiditis[J]. Cancer Cytopathol,2009, 117(3): 174-184.
10 Moshynska OV, Saxena A. Clonal relationship between Hashimoto thyroiditis and thyroid lymphoma[J]. J Clin Pathol, 2008, 61(4):438-444.
