甲状腺上动脉峰值流速与Graves病甲状腺切除术中出血量的相关性研究
2013-04-19檀谊洪杜国能陈庞州严国标谭东兴肖玉根
檀谊洪,杜国能,陈庞州,严国标,王 昆,谭东兴,肖玉根
在我国,Graves病常采用手术治疗,术中出血量较多是手术医生必须面对的难题。但在术前,术者缺乏可靠的量化指标来评估术中可能的出血量。本研究发现超声测定的甲状腺上动脉峰值流速(STA-PSV)与术中出血量相关,现报道如下。
1 资料与方法
1.1病例纳入与排除标准 病例纳入标准:符合Graves病诊断标准[1],年龄18~65岁,同组医生采用超声刀完成手术,病例资料完整者。排除标准:术前服用抗凝药物,凝血四项异常者;复发再次手术者。
1.2 一般资料 选择2008年2月—2012年6月我院行甲状腺次全切除术的Graves病患者107例为研究对象,其中男18例,女89例;年龄18~64岁,中位年龄32岁;抗甲状腺药物治疗时间2个月~8年,中位时间13个月;伴有眼征者6例。患者在门诊查甲状腺功能正常或低下后,予以复方碘口服溶液0.5~1.0 ml,3次/d,普萘洛尔10~20 mg,3次/d,治疗2~3周入院,监测基础代谢率在正常范围后施行甲状腺次全切除术。
1.3 方法 术前用快速放射免疫法测定游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺素(TSH),术前超声测定甲状腺体积(V=π/6×长×宽×厚,两侧叶和峡部相加为总体积)以及两侧叶STA-PSV。根据STA-PSV值进行分级,观察其与术前服用抗甲状腺药物时间及术中出血量的关系;观察术后并发症。彩色多普勒超声仪器为美国通用电气公司生产,型号Vivid 7-4D。FT3参考范围3.50~6.50 pmol/L,FT4参考范围11.50~22.70 pmol/L,TSH参考范围0.35~5.50 mU/L。

2 结果
2.1 术前测定FT3为(4.18±1.58)pmol/L,FT4为(13.43±5.14)pmol/L,TSH为(1.08 ±0.47)mU/L;B超测定甲状腺体积为(40.4±11.9)ml;STA-PSV为(66±26)cm/s;术中出血量为(40±39)ml。双变量相关分析显示,FT3、FT4和TSH与术中出血量均呈正相关(r值分别为0.027、0.016和0.089,P=0.000);甲状腺体积和STA-PSV与术中出血量均呈正相关(r值分别为0.659和0.717,P=0.000,见图1、2);STA-PSV与甲状腺体积呈正相关(r=0.554,P=0.000,见图3)。
2.2 不同STA-PSV值患者术前服用抗甲状腺药物时间和术中出血量比较 根据STA-PSV值将患者分为3组:STA-PSV<50 cm/s组、STA-PSV 50~100 cm/s组、STA-PSV>100 cm/s组,3组患者术前服用抗甲状腺药物时间和术中出血量比较,差异均有统计学意义(P<0.05);其中两两比较差异均有统计学意义(P<0.05,见表1)。
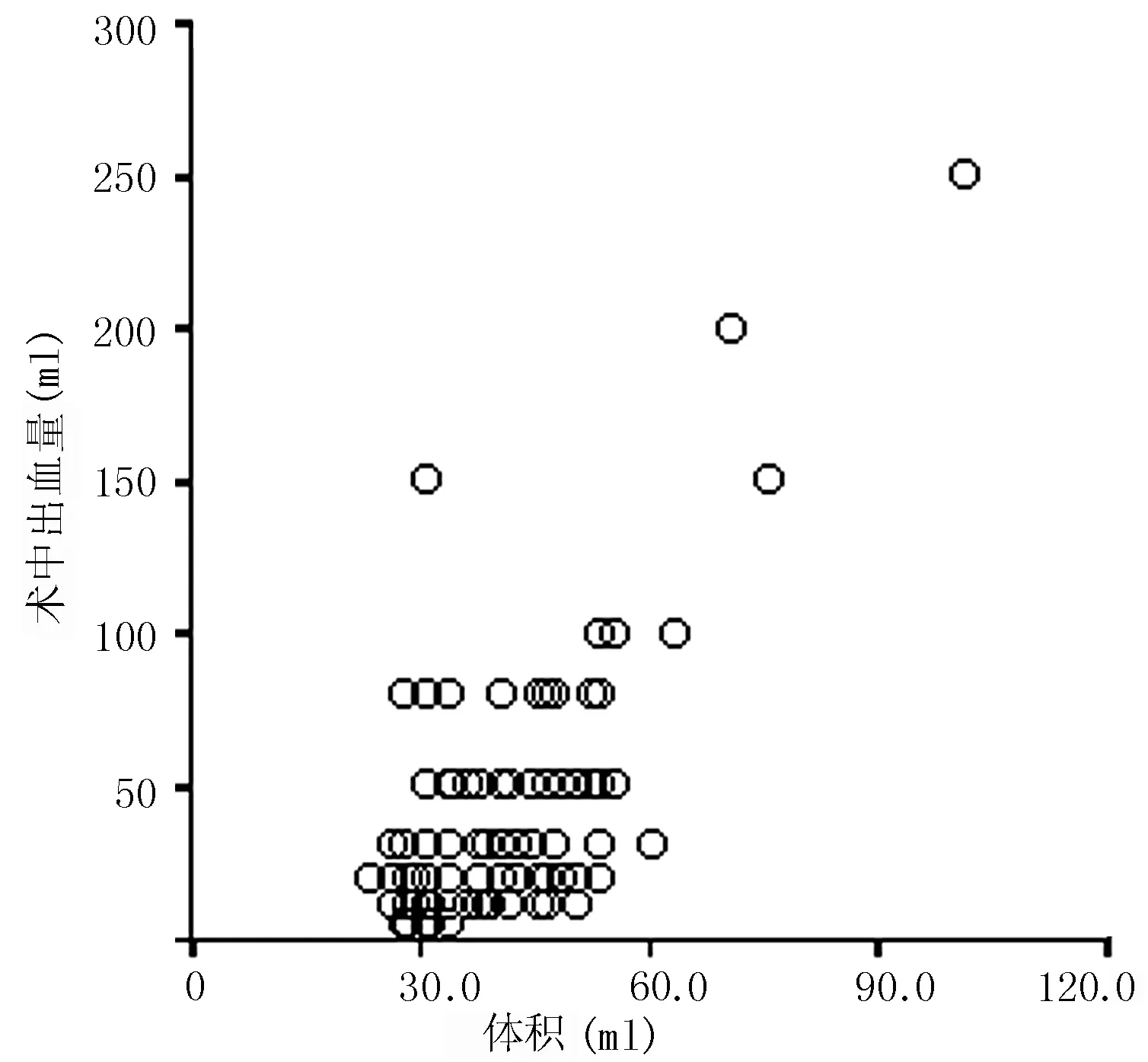
图1 甲状腺体积与术中出血量的相关性分析散点图
Figure1 Scatterplots showing the correlation between thyroid volume and intraoperative blood loss
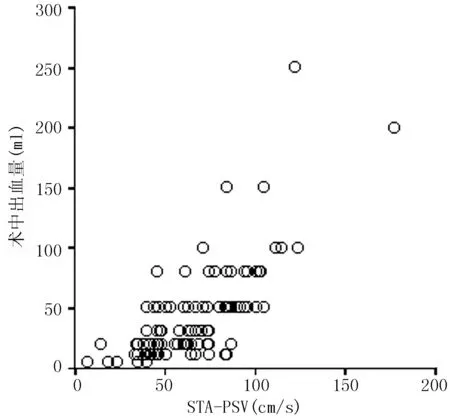
图2 STA-PSV与术中出血量的相关性分析散点图
Figure2 Scatterplots showing the correlation between STA-PSV and intraoperative blood loss

图3 STA-PSV与甲状腺体积的相关性分析散点图
Figure3 Scatterplots showing the correlation between STA-PSV and thyroid volume
2.3 术后并发症 术后再次出血2例,STA-PSV分别为117 cm/s和98 cm/s,再次手术探查证实为胸锁乳突肌出血和残余腺体出血各1例;术后声嘶1例,STA-PSV为47 cm/s;暂时性和永久性甲状旁腺功能减退分别为2例和1例,STA-PSV分别为34 cm/s、49 cm/s和46 cm/s。
Table1 Comparison of treatment time and intraoperative blood loss in three groups
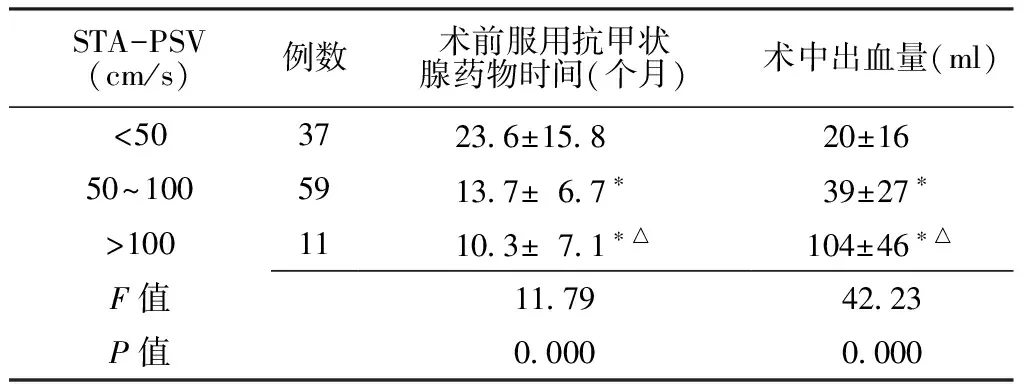
STA-PSV(cm/s)例数术前服用抗甲状腺药物时间(个月)术中出血量(ml)<503723 6±15 8 20±16 50~1005913 7±6 7∗ 39±27∗ >1001110 3±7 1∗△104±46∗△F值11 7942 23P值0 0000 000
注:与STA-PSV<50 cm/s组比较,*P<0.05;与STA-PSV 50~100 cm/s组比较,△P<0.05
3 讨论
与甲状腺功能正常的患者相比,Graves病患者的甲状腺手术术中出血较多,这与甲状腺功能亢进时腺体肿大、腺体表面充血及腺体内血管丰富,术中切割腺体和分离时容易出血有关[2]。以往多把患者服用碘剂后甲状腺缩小和变硬的程度作为术前判断术中出血量的依据[3],但不够科学和准确。
STA-PSV是评估甲状腺血流量的主要指标,常用于Graves病的诊断和鉴别诊断、监测治疗后的病情变化、预测复发的风险[4-5]。国人的舒张期和收缩期STA-PSV参考范围分别为11~22 cm/s和22~33 cm/s[6]。STA-PSV在女性、老年人、腺体较大和有结节者中稍高[7]。Graves病的甲状腺病理改变为腺体微血管密度增加,研究认为这是导致STA-PSV升高的主要原因,而腺体微血管密度增加可能与趋化因子配体(CXCL-10)和血管内皮生长因子(VEGF)的高表达有关[8-9]。
以往研究显示,Graves病患者的STA-PSV与FT3、FT4呈正相关[10]。但本组所有患者的FT3和FT4都降至参考范围或以下,多数STA-PSV却仍未能降至正常,个别患者高达178 cm/s。这种STA-PSV改变滞后于FT3、FT4以及TSH变化的现象,表明甲状腺自身的组织病理学改变(微血管密度增加)延迟于血流中甲状腺激素水平的改变。
Erbil等[11-12]的前瞻性研究发现,术前服用抗甲状腺药物时间较长以及术前服用碘剂者,其STA-PSV、甲状腺微血管密度和术中出血量均会减少;43例患者的甲状腺体积、STA-PSV和微血管密度与术中出血量均呈正相关。本研究也证实了STA-PSV与术中出血呈正相关,STA-PSV的高低决定了术中出血量的多少。
本研究结果显示,STA-PSV分级后,STA-PSV>50 cm/s组和STA-PSV 50~100 cm/s组术中出血量分别为(20±16)ml和(39±27)ml,这与甲状腺功能正常者的手术情况类似或稍增多;而STA-PSV>100 cm/s组术中出血量高达(104±46)ml,明显增多。与Huang等[2]结果相似,本研究发现超声测定的甲状腺血流量>150 ml/min者中75%术中出血量超过200 ml。这些结果均表明甲状腺的血流越丰富,术中出血量越多。本研究还发现,STA-PSV>100 cm/s者术前接受抗甲状腺药物治疗的时间通常较短,而STA-PSV<50 cm/s者治疗时间较长,这与Erbil等[11]治疗时间越长出血越少的结论一致。可能是治疗时间长者甲状腺病理改变已基本缓解(腺体微血管密度减少),但因反复发作而选择手术;而治疗时间短者多为女性因计划妊娠要求首选手术,其甲状腺病理改变未能经短期治疗而改善。
一般认为患者服用碘剂后甲状腺会变硬,因此术中出血会减少。但临床中观察到部分服药治疗时间较长、STA-PSV正常或稍低的患者服碘后腺体并未变硬,其松软程度与甲状腺功能正常者一致,术中几乎无明显出血。这与服碘后腺体越硬出血越少的普遍认识是完全相反的。Erbil等[12]发现17例患者服用碘剂后甲状腺血流量会下降,国内也有学者持相同观点[13]。但本研究发现部分患者的STA-PSV在服碘后反而升高(本组资料中21例有服碘前、后的B超资料,5例服碘后STA-PSV升高),这可能解释了Coyle等[14]发现术前服碘不能减少术中出血量的研究结果。以上两种现象值得临床深入考虑,是否STA-PSV正常或稍低的患者术前不用服碘,或者部分患者不能从服碘中受益。
以往文献报道Graves病患者的甲状腺手术出血量多在200~400 ml,神经损伤(3.9%~7.8%)和甲状旁腺损伤(10.3%~17.6%)的风险较高[15]。而随着医学的进步,目前手术出血量及并发症发生率已经显著降低[16]。但对于STA-PSV明显升高的患者,术中增加的出血量迫使术者忙于止血而延长手术时间,血染的术野增加了保护神经和甲状旁腺的难度,且术后再出血的风险较高。本组术后残余腺体和胸锁乳突肌出血的2例患者STA-PSV都明显升高,出血原因可能与其供血的甲状腺上动脉腺体支和非腺体支(甲状腺上动脉胸锁乳突肌支)流速过高有关[17]。
Graves病患者术前STA-PSV与甲状腺切除术中出血量呈正相关,STA-PSV>100 cm/s者通常术前抗甲状腺药物治疗时间较短,术中出血量增多、术后再出血风险增加。STA-PSV可作为术前评估术中出血量的指标,并作为决策手术时机的参考依据。
1 中华医学会内分泌学分会《中国甲状腺疾病诊治指南》编写组.中国甲状腺疾病诊治指南——甲状腺功能亢进症[J].中华内科杂志,2008,4(10):876-882.
2 Huang SM,Chow NH,Lee HL,et al.The value of color flow Doppler ultrasonography of the superior thyroid artery in the surgical management of Graves′ disease [J].Arch Surg,2003,138(2):146-151.
3 黎介寿.围手术期处理学[M].北京:人民卫生出版社,1993:366.
4 Hari Kumar KV,Pasupuleti V,Jayaraman M,et al.Role of thyroid Doppler in differential diagnosis of thyrotoxicosis[J].Endocr Pract,2009,15(1):6-9.
5 Ueda M,Inaba M,Kumeda Y,et al.The significance of thyroid blood flow at the inferior thyroid artery as a predictor for early Graves′ disease relapse [J].Clin Endocrinol(Oxf),2005,63(6):657-662.
6 王燕,粟建辉.B超读片手册[M].北京:军事科学出版社,2007:12.
7 Macedo TA,Chammas MC,Jorge PT,et al.Reference values for Doppler ultrasound parameters of the thyroid in a healthy iodine-non-deficient population[J].Br J Radiol,2007,80(956):625-630.
8 Uchida T,Takeno K,Goto M,et al.Superior thyroid artery mean peak systolic velocity for the diagnosis of thyrotoxicosis in Japanese patients [J].Endocr J,2010,57(5):439-443.
9 Corona G,Biagini C,Rotondi M,et al.Correlation between,clinical,biochemical,color Doppler ultrasound thyroid parameters,and CXCL-10 in autoimmune thyroid diseases[J].Endocr J,2008,55(2):345-350.
10 Bogazzi F,Bartalena L,Brogioni S,et al.Thyroid vascularity and blood flow are not dependent on serum thyroid hormone levels:studies in vivo by color flow doppler sonography[J].Eur J Endocrinol,1999,140(5):452-456.
11 Erbil Y,Giris M,Salmaslioglu A,et al.The effect of anti-thyroid drug treatment duration on thyroid gland microvessel density and intraoperative blood loss in patients with Graves′ disease[J].Surgery,2008,143(2):216-225.
12 Erbil Y,Ozluk Y,Giris M,et al.Effect of lugol solution on thyroid gland blood flow and microvessel density in the patients with Graves′ disease[J].J Clin Endocrinol Metab,2007,92(6):2182-2189.
13 常光其,王深明,陈伟,等.原发性甲状腺机能亢进症的外科治疗[J].中山大学学报:医学科学版,2004,25(z1):275-276.
14 Coyle PJ,Mitchell JE.Thyroidectomy:is Lugol′s iodine necessary? [J].Ann R Coll Surg Engl,1982,64(5):334-335.
15 Sugino K,Ito K,Nagahama M,et al.Surgical management of Graves′ disease -10-year prospective trial at a single institution[J].Endocr J,2008,55(1):161-167.
16 Hallgrimsson P,Lovén L,Westerdahl J,et al.Use of the harmonic scalpel versus conventional haemostatic techniques in patients with Grave disease undergoing total thyroidectomy:a prospective randomised controlled trial [J].Langenbecks Arch Surg,2008,393(5):675-680.
17 张文慧,权莉,朱筠.Graves′病患者131Ⅰ治疗效果及其影响因素分析[J].中国全科医学,2010,13(8):2564.
