肾病综合征妊娠期高血压患者临床特点及其对母婴的影响研究
2013-04-19李玉秀
李 明,李玉秀
肾病综合征妊娠期高血压(NSP)是妊娠期高血压的特殊类型。NSP不但具有妊娠期高血压的临床表现,还有“三高一低”的肾病综合征特征,病情呈进行性加重,是围生期严重并发症,影响母婴的生命安全[1]。本研究回顾性分析NSP患者与妊娠期高血压患者的临床资料,分析NSP的临床特点,以便更好的早期诊断、早期治疗,从而改善这类患者的预后。
1 资料与方法
1.1 一般资料 回顾性分析2002年1月—2012年8月在我院分娩的8 595例孕妇的临床资料,其中NSP者36例(观察组),非NSP者122例(对照组)。NSP的诊断标准[2]为:尿蛋白>3.5 g/24 h;高胆固醇血症,胆固醇超过7.77 mmol/L;明显水肿,且血浆清蛋白<30 g/L。
1.2 方法 观察两组患者的一般资料、实验室检查结果、并发症及围生儿结局情况,分析NSP的临床特点及其对母婴的影响。
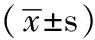
2 结果
2.1 一般资料比较 观察组的高血压发病时间、终止妊娠时间均较对照组短,且差异有统计学意义(P<0.05,见表1)。
2.2 实验室检查结果比较 观察组总蛋白、清蛋白水平均低于对照组,差异有统计学意义(P<0.05);尿蛋白、胆固醇、尿素氮、血肌酐以及尿酸水平均高于对照组,差异有统计学意义(P<0.05,见表2)。
2.3 两组患者妊娠并发症的比较 观察组患者低蛋白血症、腹腔积液、子痫、胎盘早剥及视网膜脱离发生率均高于对照组,差异有统计学意义(P<0.05,见表3)。
2.4 两组患者围生儿结局的比较 观察组中早产、小于胎龄儿、新生儿合并症以及围生儿死亡发生率均高于对照组,差异有统计学意义(P<0.05,见表4)。
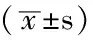
表1 两组患者一般资料比较Table 1 Comparison of general condition between two groups
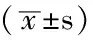
表2 两组患者实验室检查结果比较Table 2 Comparison of laboratory examination between two groups
表3 两组患者妊娠并发症的发生率比较〔n(%)〕
Table3 Comparison of complication during pregnancy between two groups

组别例数低蛋白血症腹腔积液子痫胎盘早剥视网膜脱离观察组 36 36(100 0)21(58 3)7(19 4)6(16 7)4(11 1)对照组12247(38 5)29(23 8)3(2 5)3(2 5)2(1 6)χ2值11 958 267 216 175 57P值<0 05<0 05<0 05<0 05<0 05
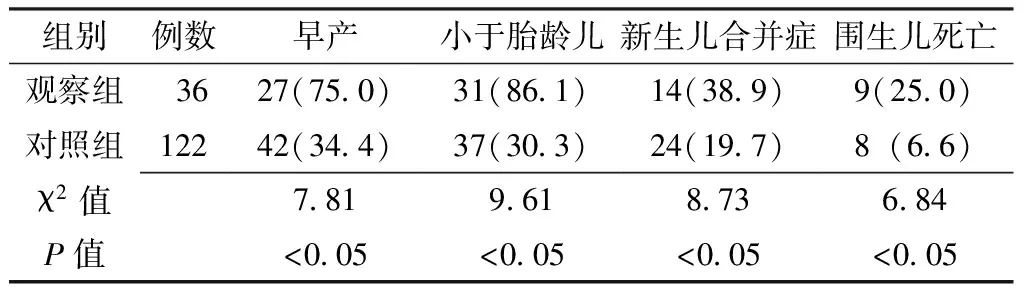
表4 两组围生儿结局的比较〔n(%)〕Table 4 Comparison of perinatal outcome between two groups
3 讨论
NSP国内外均较少见,文献报道国外发生率仅为0.02%~0.31%[3],国内发生率也只有0.19%[4]。本研究中NSP发病率约为0.4%,可能因为研究例数较少;同时提示随着近年围生期健康意识的提高、定期产检及常规检查的开展,其诊断率有所上升。NSP多见于初产妇,观察组中初产妇占80.5%(29/36),且年龄以22~30岁更为多见(28/36),与以往报道相符[5-7]。本研究中NSP患者较非NSP患者的高血压发病时间更早,妊娠时间也更短。
NSP是妊娠期高血压引起的肾病综合征,具有妊娠期高血压的临床表现,部分报道指出妊娠期高血压与移植免疫机制失衡有关,肾脏与胎盘表达相同的抗原,由于免疫功能紊乱,肾脏抗原与滋养细胞抗体反应在肾脏和胎盘等血管中形成免疫复合物[8-10],例如肾小球毛细血管壁、基底膜局部免疫复合物沉积,血管内皮、基底膜受损,引起肾小球肾炎样病例变化,导致基底膜通透性增加,患者即出现肾病综合征的临床特征[11-12]。本研究中NSP患者“三高一低”的肾病综合征表现较非NSP患者更为严重,也更为典型。笔者认为NSP患者本身存在较严重的高血压症状,肝脏、胃肠道微循环障碍,导致肝细胞缺血,功能降低,胃肠血管痉挛,营养吸收障碍,一方面肾脏损伤引起大量蛋白从尿中丢失,另一方面肝脏生成蛋白能力降低,胃肠道吸收障碍,严重的低蛋白血症引起组织水肿,甚至出现胸腔、腹腔积液;低蛋白血症还引起脂质分解降低,合成增加,胆固醇升高。因此,NSP患者肾病综合征的临床特征较为典型,即重度水肿、大量蛋白尿、低蛋白血症以及高胆固醇血症。
NSP的上述病理生理改变使妊娠并发症发生率显著升高,本研究中NSP患者患者低蛋白血症、腹腔积液、子痫、胎盘早剥及视网膜脱离发生率显著高于非NSP患者。本研究认为这与肾病综合征引起的病理生理过程有关,大量蛋白尿等原因引起低蛋白血症,同时出现水肿,而严重的组织水肿不但引起腹腔积液,还可引起弛缓性宫缩乏力、视网膜剥脱;另外,高脂血症导致胎盘血管粥样硬化容易诱发胎盘早剥[13-15]。NSP患者早产、小于胎龄儿、新生儿合并症以及围生儿死亡发生率也显著高于对照组。NSP患者中早产儿多见,且多为低体质量儿,死亡率较高。另外,存活的新生儿并发症多见,如缺氧缺血性脑病、高胆红素血症等。有文献指出,妊高征引起小动脉痉挛,胎盘绒毛间隙蜕膜,孕妇子宫胎盘血流灌注不足;妊高征还引起肾小球纤维化样改变,说明肾、胎盘局部呈弥散性血管内凝血(DIC)样病理变化,严重影响了胎盘功能,这是导致胎儿宫内发育迟缓、胎儿窘迫的重要原因[8]。也有学者认为低蛋白血症、严重水肿等病理变化引起大量液体渗入组织间隙,有效血容量减少,以上病理改变也是影响胎儿宫内发育的因素[11-13]。
NSP可理解为重度子痫前期的特殊类型,是在妊娠期高血压的基础上病情加重,本研究认为须综合治疗即治疗妊娠期高血压的同时积极纠正肾病综合征,以更好地改善预后。治疗措施有:(1)补充血浆清蛋白,降低血脂,提高胶体渗透压,从而改善低蛋白血症,配合利尿药物可减轻水肿。(2)免疫球蛋白可抑制免疫反应,减少肾小球、胎盘的损伤,也可补充血浆总蛋白的含量。(3)免疫抑制剂、肾上腺皮质激素,减轻水肿、蛋白尿,但孕早期应慎用。(4)监测胎盘功能与胎儿的变化,视情况终止妊娠。目前对NSP无切实有效的治疗方法,以对症处理为主[14-15],根据病情的严重程度,如治疗效果、胎儿宫内情况、妊娠期并发症等综合判断,为保证孕妇生命安全,终止妊娠至关重要,以减少并发症、降低病死率。
1 唐荣,周巧玲,敖翔,等.肾病综合征型妊娠期高血压疾病23例临床特征分析[J].中国全科医学,2010,13(1):298.
2 乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:92-100.
3 Magriples U,Laifer S,Haysltt JP.Dilutional hyponatremia in preeclampsia with and without nephrotic syndrome[J].Am J Obstet Gynecol,2001,184(2):231-232.
4 何平,陈敦金,张建平,等.妊娠期高血压综合征型肾病综合征79例临床分析[J].现代妇产科进展,2002,11(6):442-444.
5 李小毛,刘穗玲.特殊类型妊娠期高血压疾病的诊断与治疗[J].中国实用妇科与产科杂志,2004,20(2):242-245.
6 Enquobahrie DA,Williams MA,Butler C,et al.Maternal plasma lipid concentration in early pregnancy and risk of preeclampsia[J].Am J Hypertens,2004,17(7):574-581.
7 周玉玲,黎秋妹.重度妊娠期高血压疾病并发肾病综合征11例临床分析[J].中国妇幼保健,2005,20(9):446-468.
8 李庆丰,陈敦金,张建平,等.子痫前期型肾病综合征79例临床分析[J].中国妇幼保健,2006,21(14):1920-1921.
9 张春华.妊娠期高血压疾病对妊娠结局的影响[J].临床和实验医学杂志,2008,7(10):124-125.
10 董小娥,蒙占松,卢玉莲,等.妊娠期肾病综合征25例临床分析[J].中国妇幼保健,2006,21(18):2503-2505.
11 Bhardwaj R,Dosani I,Clark BA.Steroid-responsive nephrotic syndrome and bilateral renal artery stenosis:a possible role for angiotensin-mediated podocyte injury[J].Case Rep Nephrol Urol,2012,2(1):59-64.
12 Grace M,Thomas V.Clinicopathological correlation of primary nephrotic syndrome in adults[J].Saudi J Kidney Dis Transpl,2012,23(6):1292-1293.
13 Sallam HE,El-Reshaid K,Varro J.Renal ablation using bilateral renal artery embolization for treatment of resistant nephrotic syndrome[J].Saudi J Kidney Dis Transpl,2012,23(6):1258-1261.
14 Akhmouch I,Alayoud A,Bahadi A,et al.Bisalbuminemia during remission of nephrotic syndrome[J].Saudi J Kidney Dis Transpl,2012,23(6):1251-1253.
15 Jat KR,Khairwa A.Deflazacort in comparison to other steroids for nephrotic syndrome[J].Indian J Nephrol,2012,22(4):239-245.
