辨证治疗中风先兆临床体会
2012-11-30魏东
魏 东
(广东省深圳市罗湖区中医院,广东 深圳 518000)
中风是临床常见病多发病,发病率、患病率、致残率均很高。近年来,首次发病年龄有年轻化的趋势。笔者以中医药为主,辨证治疗中风先兆,取得良好效果。现报告如下。
1 资料与方法
1.1 临床资料 选择2008年8月至2010年9月深圳市罗湖区中医院门诊及住院观察病例126例,其中男性75例,女性51例;50岁以下48例,50~60岁30例,61~70岁27例,70岁以上21例;病程2~13个月。诊断符合《短暂性脑缺血发作的诊断标准》[1]及《中风先兆诊断与疗效评定标准》[2]。其中原发性高血压36例,高血压并血脂异常30例,脑动脉硬化症26例,脑动脉硬化并高血压血脂异常10例,糖尿病9例。
1.2 治疗方法 依据患者临床特点分为以下5型施治:(1)肝阳上亢(21例)。症见头晕头痛、目眩黑曚或复视,步履不稳,头重脚轻,肢体瘫痪或麻木;突然反复发生,持续时间短暂,可迅速恢复。平素烦躁易怒,面红目赤,腰膝酸软。舌质红,舌苔薄或薄黄,脉弦细。治宜育阴潜阳,镇肝息风。处方:地龙、石决明、玄参各 25 g,白芍、龟甲、菊花、天麻、怀牛膝、白芍各 15 g,夜交藤、钩藤、栀子各 12 g,甘草 10 g。(2)风痰阻络(28例)。症见突然头晕目眩,恶心呕吐,手足麻木,肢体瘫痪,失语或言语欠清,移时恢复。平时胸膈痞闷,纳差。舌质黯,舌苔白腻,脉虚弦而滑。治宜祛风豁痰通络。处方:姜半夏、天麻、茯苓、石菖蒲各20g,陈皮6g,白术、僵蚕、地龙、丹参各15 g。(3)气虚血瘀(30例)。症见突然头晕目眩,言语不利,或一侧肢体瘫痪,反复发作,时间短暂。平素神疲气短乏力,动则更甚。舌质黯淡,舌苔白,脉沉细无力。治宜益气化瘀,活血通络。处方:黄芪、天麻各30 g,石菖蒲20 g,白芍、地龙、川芎、鸡血藤各 15 g,红花、当归 10 g。(4)痰瘀阻络(25例)。症见头晕头重,目眩,突然肢体不遂,或手足麻木不仁,言语欠清,胸膈痞闷,纳差恶心,舌质淡,舌苔白腻或黄腻,脉弦滑。治宜涤痰化瘀,通经活络。处方:石菖蒲、胆南星各20 g,姜半夏、枳实、茯苓各 15 g,桃仁、红花、川芎、地龙、当归各 10 g。(5)肝肾阴虚(22例)。头晕目眩,肢体瘫痪或麻木,黑蒙,失语或言语不利,常突然发作,或可移时恢复。平素耳鸣或耳聋,腰膝酸软,步履不稳,少寐多梦。舌质红,舌苔少,脉弦数或细数。治宜滋养肝肾,育阴息风。处方:怀牛膝、代赭石、龟甲、牡蛎各30 g,地黄、麦冬、玄参各20 g,地龙、白芍、菊花、夏枯草各15 g。每日1剂,水煎服,4周为1个疗程。
1.3 疗效标准 参照孙传兴主编的《临床疾病诊断依据治愈好转标准》拟定,以临床症状和阳性体征消失,短期内(笔者自定为1年)不再复发者为治愈,否则无效。
2 结 果
见表1。126例中治愈105例,未愈21例;观察期间无死亡病例。
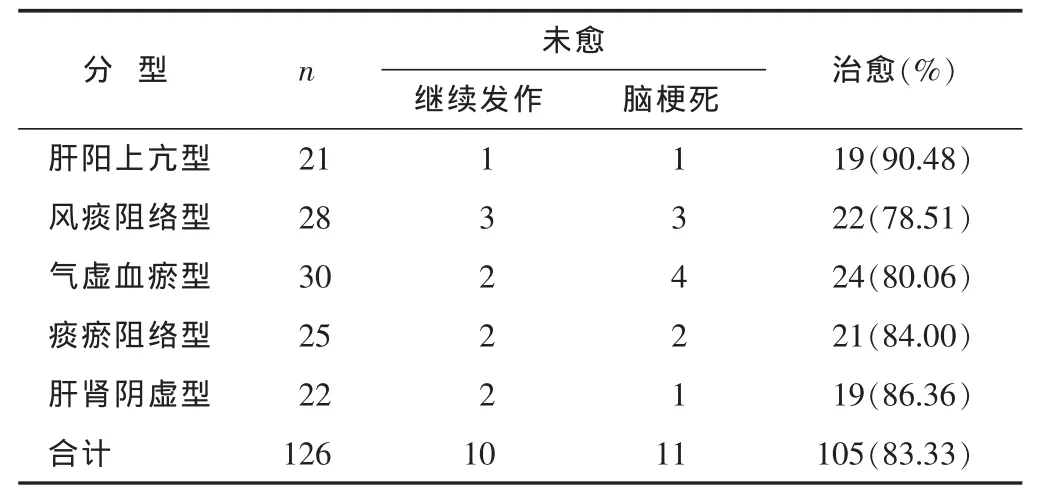
表1 不同证型中风先兆患者疗效比较(n)
3 讨 论
血流分层平流现象可使一来源血栓反复地带到同一血管分支,形成微血栓并反射性刺激小动脉痉挛,导致脑部区域性缺血,反复出现刻板样雷同症状,栓塞血管内皮细胞受到刺激可分泌大量溶栓酶,使小栓子溶解,血管再通,临床症状缓解。微血栓主要来源与颈内动脉狭窄处附壁血栓及动脉粥样硬化斑块脱落,阻塞小动脉出现缺血症状,反复脱落产生TIA症状[3]。引起TIA原因很多,动脉粥样硬化是最主要的原因[4]。动脉粥样硬化及血栓形成是一个多因素参与的过程,又互为因果,其中血小板活化和纤维蛋白原的桥联作用在血栓形成和扩展中起重要作用。
中医学认为,中风之因,肝肾气血衰少为本,风火痰湿壅盛为标,并且瘀血的形成贯穿于中风发生发展过程的始终。笔者治疗中注重加用“治血”药如丹参、桃仁、红花、白芍等,在调整机体阴阳偏盛偏衰、促使阴平阳秘的同时,应努力使气血归于平和畅顺,做到补而不腻,活而不散,平和适中。从以上结果可以看出,经中医辨治后取得了良好的疗效,对防止中风发生有着重要作用。
[1]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[2]国家中医药管理局脑病急症协作组.中风病先兆诊断与疗效评定标准[J].北京中医学院学报,1993,16(1):66-67.
[3]王维治.神经病学[M].5版.北京:人民卫生出版社,2004:131-141.
[4]黄一宁.短暂性脑缺血发作的新定义[J].中国脑血管病杂志,2004,1:145.
