大脑前动脉A1段形态学特点与前交通动脉瘤的关系
2012-11-23冯文峰张龙李伟光张国忠何小艳王刚李明洲漆松涛
冯文峰 张龙 李伟光 张国忠 何小艳 王刚 李明洲 漆松涛
前交通动脉瘤临床常见,约占颅内动脉瘤的30%。既往有文献[1]表明血流动力学的改变在前交通动脉瘤的发病机制中有非常重要的作用。关于大脑前动脉 (anterior cerebral artery,ACA)A1优势征与前交通动脉瘤形成的关系有较多文献报道[2],但对A1段形态学特点的详细研究很少[3],且对A1形态与前交通动脉瘤指向的相关性研究极少。本研究旨在探讨A1段的形态学特点及其与前交通动脉瘤的形成与指向的关系,为手术预案提供参考。
1 资料与方法
1.1 一般资料 入选标准:南方医院神经外科2005年1月至2012年1月间收治的269例经数字减影血管造影 (digital subtraction angiography,DSA)证实的前交通动脉瘤及随机选取的同期300例其他脑血管疾病患者。排除标准:①DSA示严重脑血管痉挛者;②头颅CT或MRI提示严重脑肿胀或有较大的颅内血肿等其他颅内占位者,考虑到血管痉挛及占位效应可能会导致A1段形态发生改变,故予以除外,共9例,其中有前交通动脉瘤5例,其他脑血管病4例。264例前交通动脉瘤中男147例,女 117例;年龄22~75岁,平均(49.02± 10.09)岁;入院时 Hunt⁃Hess分级,0 级 18 例,Ⅰ级84例,Ⅱ级 90例,Ⅲ级48例,Ⅳ级 22例,Ⅴ级2例。296例其他脑血管病(颅内其他部位动脉瘤135例,颅内动静脉畸形107例,硬脑膜动静脉瘘28例,其他如颅内动脉狭窄等26例)中男161例,女 135例;年龄 6~82岁,平均(50.53±11.25)岁。
1.2 影像学检查 所有病例采用Seldinger技术经右侧股动脉穿刺插管,行双侧颈内动脉、颈外动脉及椎动脉造影,完整显示动脉期、毛细血管期、静脉期及静脉窦期的影像。全部病例至少行标准正位、侧位及斜位片造影检查。怀疑或存在动脉瘤、动静脉畸形等病变者均行3D旋转血管造影。造影诊断报告由3位不同年资医师审核,其中两位具有副主任医师以上职称。
1.3 大脑前动脉A1段形态分型标准 A1段形态依据DSA脑血管造影标准正位、侧位片,结合斜位片与3D旋转造影,按照自前内至后外方向可分为如下几型。Ⅰ型:弧形;Ⅰa型,上弧形(“⌒”形);Ⅰb型,下弧形(“”形)。Ⅱ型:“S”形;Ⅱa 型,反横“S”形(“ ~ ”形);Ⅱb 型,横“S”形(“∽”形)。 Ⅲ型,“近线”形及不显影。有前交通动脉瘤时,取该侧造影时动脉瘤显影较好的A1段 (优势显影侧A1段)形态与动脉瘤指向的关系进行分析,因本研究Ⅰb型与Ⅱa型样本量较少,故将Ⅰa型和Ⅱa型合并为内侧半血流方向朝下形,将Ⅰb型和Ⅱb型合并为内侧半血流方向朝上形进行统计学分析,见图1。
1.4 前交通动脉瘤指向的判定标准[4]根据DSA脑血管造影标准正、侧位片并结合3D旋转造影,在标准侧位片上以前交通动脉瘤的瘤颈投影为原点,建立直角坐标系,横轴与水平线平行,纵轴与横轴垂直,将瘤颈周围划分为前下区、前上区、后上区和后下区四个区域。依瘤体所处位置分为前下、前上、后上、后下及复杂型,见图2。
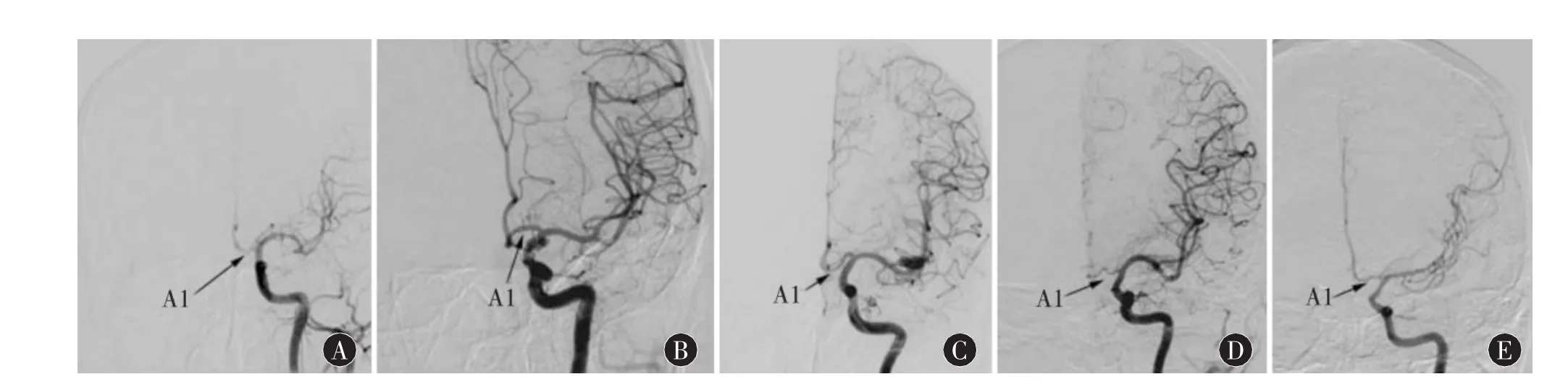
图1 左侧大脑前动脉A1段形态。A,下弧形;B,上弧形;C,横“S”形;D,反横“S”形;E,近线形
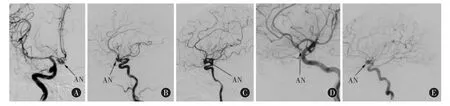
图2 前交通动脉瘤的影像学分型。A,复杂型;B,前上型;C,后上型;D,后下型;E,前下型
1.5 统计分析 使用SPSS 13.0进行分析,符合正态分布者计量资料用描述,计数资料用频数和百分数描述。计数资料两组间比较采用Pearson Chi-Square检验,双向无序分类资料的关联性检验采用Likelihood Ratio检验。检验水准α=0.05。
2 结果
2.1 双侧大脑前动脉A1段形态学特点比较 前交通动脉瘤组A1段缺如较其他脑血管病组多(χ2= 11.482,P < 0.01)。两组 A1 段形态的构成比排序均为Ⅲ型>Ⅰa型>Ⅱb型>Ⅱa型>Ⅰb型,两组间比较无统计学差异(χ2= 6.645,P > 0.05),见表 1。
2.2 前交通动脉瘤指向构成比排序 前上型121例(45.8%) > 前下型 105例(39.8%) > 复杂型 16例(6.1%) > 后下型 12例(4.5%) > 后上型 10例(3.8%)。
2.3 优势显影侧A1段形态与前交通动脉瘤指向的关系 A1段形态与动脉瘤指向之间有关联性(χ2= 221.859,P < 0.01),列联系数(C = 0.619,P <0.01)大于 0.5,可认为关系较密切。 当 A1段为Ⅰa型或Ⅱa型时,前交通动脉瘤指向一般向下;A1段为Ⅰb型或Ⅱb型时,动脉瘤指向一般朝上;当A1段为Ⅲ型时,动脉瘤指向可向上、向下及复杂形态,见表 2、3。
3 讨论
3.1 大脑前动脉A1段形态学特点及其与前交通动脉瘤形成的关系 大脑前动脉A1段的变异主要有发育不均衡 (一侧A1管径/对侧A1管径≥2)、发育不良(A1 管径 < 0.5 mm)及缺如,A1 段的变异引起Willis环血流动力学改变,而血流动力学变化在动脉瘤发生中起至关重要的作用[1]。有研究[5]证实一侧A1的变异增加前交通动脉瘤的发生。DSA显示一侧A1段不显影可能系该侧A1段缺如或严重发育不良等,本研究显示前交通动脉瘤组A1段不显影明显多于对照组,而且该组所有DSA全脑血管造影片显示双侧A1显影完全均衡者甚少,往往一侧A1段较对侧优势,考虑A1
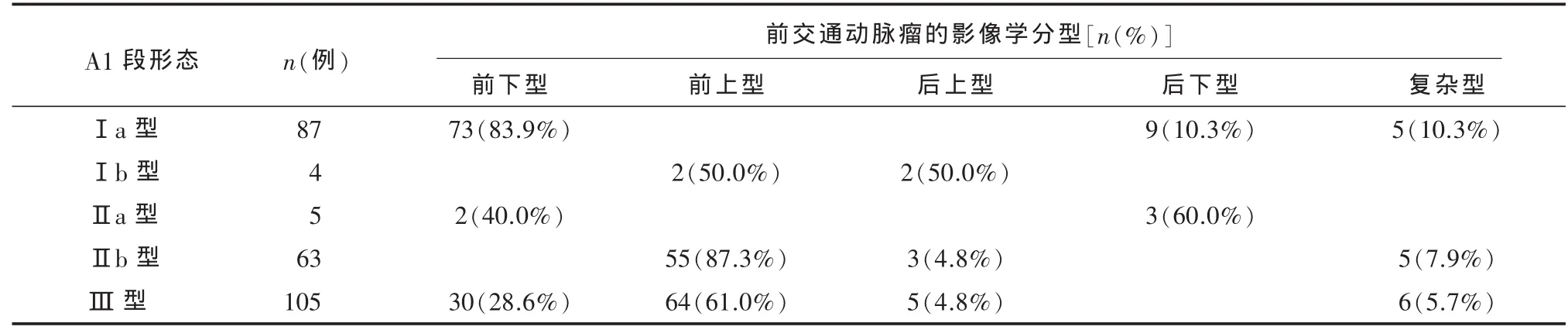
表2 优势显影侧大脑前动脉A1段形态与前交通动脉瘤指向的关系
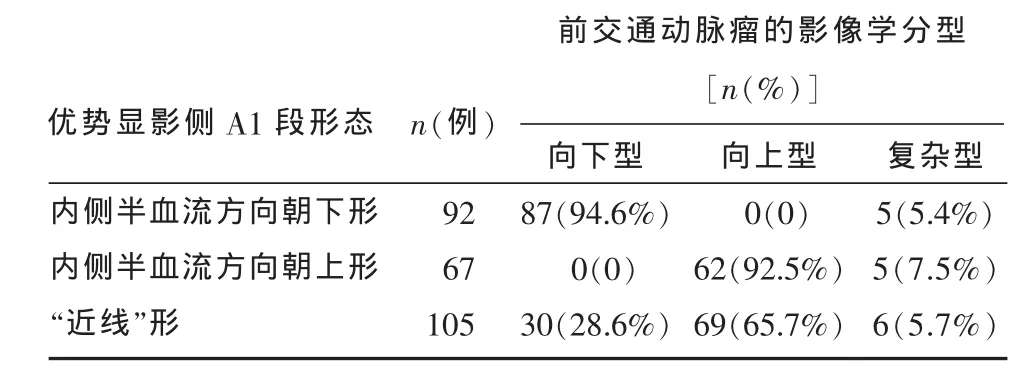
表3 合并后的优势显影侧A1段形态与前交通动脉瘤指向的关系
A1段大致以直角自颈内动脉发出,大多不是平直地自后外侧斜向前内侧,而是有不同形式的弯曲[6]。一种表现为“弧形”弯曲,这种形状的 A1段一般较短,多为上弧形的弯曲呈“⌒”形,考虑与A1段被牵拉并紧贴于视交叉或视束或视神经上面有关;少数为下弧形的弯曲呈“ ”形,可能和A1段与视交叉或视束或视神经上面有一定距离有关。另一种表现为“S形”弯曲,这种形状的A1段一般较长,多为内侧半向上内、外侧半向下外的弯曲呈 “∽”形,A1段外侧半凸向上方与A1段紧贴视交叉或视束或视神经有关,内侧半凸向下方可能与视交叉前、后间隙较大等有关;少数为内侧半向下内、外侧半向上外的弯曲呈“~”形,外侧半凸向下方可能和A1段起点距视交叉或视束或视神经外侧缘较远且与其上面有一定距离有关,内侧半凸向上方则可能与紧贴视交叉或视束或视神经上面有关。当然A1段形态更多是呈“近线”形,可表现为较为平直地自后外斜向前内侧及“近线”形自后外斜向前内上方或前内下方。本研究显示A1段形态以“近线”形、上弧形和横“S”形多见,而下弧形与反横“S”形则相对少见,而且有、无前交通动脉瘤组A1段形态的构成比比较无明显差异,提示A1段的形态可能与前交通动脉瘤形成无关或前交通动脉瘤形成后可能对A1段的形态影响不大,也可能与进入本研究段缺如、严重发育不良等变异与前交通动脉瘤形成有关联。的样本量较小及选择偏倚有关。
3.2 优势显影侧A1段形态与前交通动脉瘤指向的关系 大脑前动脉A1段形态多样,变异较大,双侧A1段压力不均等,前交通动脉血流量增加,血流压力增高,引起血流动力学改变。一般来说,优势侧A1-前交通动脉-同侧A2夹角处血流动力学变化显著,壁切应力(wall shear stress,WSS)高,所以是前交通动脉瘤的好发部位[7]。本研究显示,患前交通动脉瘤时,一侧颈内动脉造影动脉瘤显影较对侧造影好,甚至对侧颈内动脉造影时部分动脉瘤不显影,绝大部分动脉瘤位于优势侧A1-前交通动脉-同侧A2夹角处。本文显示,优势显影侧A1段形态与动脉瘤指向之间有关联性,列联系数大于0.5,提示该侧A1段形态与前交通动脉瘤指向关系密切。
虽然A1段有不同形式的弯曲,但其内侧半最终血流方向仅表现为朝上、朝下及水平三种方向。当A1段为上弧形、反横“S”形或“近线”形自外上斜向内下方,其内侧半血流方向朝下,因此前交通动脉瘤指向一般向下;当A1段为下弧形、横“S”形或“近线”形自外下斜向内上方,其内侧半血流方向朝上,因此前交通动脉瘤指向一般向上;当A1段平直的自外斜向内侧,其内侧半血流方向呈水平方向,前交通动脉瘤指向多水平朝向对侧。由于A1段走行方向一般为后外向前内走行,因此动脉瘤指向多向前,当A1段自前外向后内走行时,动脉瘤可指向后。本文前上型前交通动脉瘤稍多于前下型考虑与内侧半血流方向朝上的A1段形态略多于内侧半血流方向朝下的A1段形态有关,而复杂型前交通动脉瘤的形成与瘤体直径较大、子囊的形成等有关。
3.3 优势显影侧A1段形态学特点与前交通动脉瘤指向的关系在治疗中的临床意义 优势显影侧A1段形态特点和前交通动脉瘤指向通过常规DSA一般可以明确,少数因为瘤体与A1段等周围血管重叠较明显而需要结合3D-DSA明确。前交通动脉瘤伴有一侧大脑前动脉A1不显影时,无论行显微外科夹闭治疗还是血管内介入栓塞治疗都必须保证前交通动脉通畅,否则可能出现一侧大脑前动脉供血区脑梗死。采取显微外科夹闭术治疗前交通动脉瘤时,一般选择优势显影侧A1段那侧开颅,有利于控制载瘤动脉减少术中动脉瘤破裂出血;选择血管内介入栓塞术治疗时,优势显影侧A1段通常作为路径血管,便于微导管准确到位瘤腔及栓塞术中随时造影评估栓塞程度及并发症发生情况。
研究表明[8-10]瘤体指向是前交通动脉瘤选择治疗方式的主要形态学标准。当A1段为上弧形、反横“S”形或“近线”形自外上斜向内下方时,这些走行方式导致前交通动脉复合体[11]和前颅底之间的垂直距离缩短;发生前交通动脉瘤时,动脉瘤指向一般向下,瘤体与颅底、视交叉和视神经等粘连紧密,术中牵拉额叶时非常容易将瘤体拉破导致出血,且分离动脉瘤时容易损伤视交叉、视神经及其供血动脉,可并发视力、视野障碍,手术时需警惕。当A1段为下弧形、横“S”形或“近线”形自外下斜向内上方时,这些走行方式造成前交通动脉复合体和前颅底之间的垂直距离延长;发生前交通动脉瘤时,动脉瘤指向一般向上,瘤体可能部分甚至全部嵌入一侧或双侧直回中并粘连固定,不能强行牵拉,术中显露动脉瘤困难,有时需要切除部分直回才能良好暴露动脉瘤,直回切除过多可并发记忆力降低及认知功能障碍。当极少数A1段自前外向后内走行及视交叉前置明显时,因为前交通动脉后缘与终板间距缩短;发生前交通动脉瘤时,动脉瘤指向一般向后,瘤体较大时与终板、下丘脑结构及下丘脑供血动脉关系密切,导致分离困难,容易损伤下丘脑及其穿支血管,术后下丘脑反应重[12]。
前交通动脉瘤血管内介入治疗中,微导管的选择、导管头在动脉瘤腔中的位置及其稳定性对于成功栓塞动脉瘤至关重要。当作为路径血管的优势显影侧A1段为“弧形”或“近线”形时,微导管蒸汽塑形[13]一般塑成“单弯”形状即可顺利到位瘤腔适合位置并保持适当的稳定性,微导管头端弯曲长度依据动脉瘤大小和载瘤动脉直径而定,弯曲程度根据瘤体与载瘤动脉之间的角度而定。当路径血管A1段为“S形”时,若“单弯”塑形微导管,由于与“S形”的A1段不适应,导管头到位瘤腔后稳定性不够在弹簧圈栓塞过程中受到一定推力后则可能脱出瘤腔至载瘤动脉,此时导管头常需塑成“双弯”形状,“双弯”塑形主要是依据A1段的弯曲形式,当然还需综合考虑动脉瘤大小、载瘤动脉直径、瘤体与载瘤动脉夹角。当A1段以直角自颈内动脉发出且呈“S形”时,微导管通过颈内动脉分叉部较困难,微导丝常需多次塑形以导引微导管到位瘤腔内。
总之,术前仔细研究DSA全脑血管造影片,明确有无大脑前动脉A1优势征、前交通动脉瘤的指向、优势显影侧A1段形态及其与前交通动脉瘤指向的关系,对手术难点的评估,减少术中意外情况发生及降低并发症均有十分重要的临床意义。本研究样本量偏小,故将A1段形态合并后进行统计学分析,以致不能系统研究A1段各形态与动脉瘤指向的关系,今后随着大样本、多中心研究,相信能得出更为具体的结果。
[1]Hoi Y,Meng H,Woodward SH,et al.Effects of arterial geometry on aneurysm growth:three-dimen-sional computational fluid dynamics study[J].J Neurosurg,2004,101(4):676-681.
[2]Hassan T,Hassan AA,Ahmed YM.Influence of parent vessel dominancy on fluid dynamics of a-nterior communicating artery aneurysms[J].Acta Neurochir (Wien),2011,153 (2):305 -310.
[3]Weil AG,Bojanowski MW,Scholtes F,et al.Angiographic pitfall:duplicated tapered A1 segment of the anterior cerebral artery mimicking an anterior communicating artery aneurysm[J].Interv Neuroradiol,2011,17(2):179-182.
[4]李锦平,赵继宗,王硕,等.前交通动脉动脉瘤的分型及外科治疗[J].中国临床神经外科杂志,2008,13(9):514-515.
[5]Sasaki T,Kodama N,Matsumoto M,et al.Blood flow disturbance in perforating arteries attributable to aneurysm surgery[J].J Neurosurg,2007,107(1):60-67.
[6]Pelmutter D,Rhoton AL Jr.Microsurgical anatomy of the anterior cerebral-anterior communicating-recurrent artery complex[J].J Neurosurg,1976,45(3):259-272.
[7]Li C,Wang S,Chen J,et al.Influence of hemodynamics on recanalization of totally occluded intr⁃acranial aneurysms:a patient⁃specific computational fluid dynamic simulation study[J].J Neurosurg,2012,117(2):276-283.
[8]Hernesniemi J,Dashti R,Lehecka M,et al.Microneurosur⁃gical management of anterior communicati⁃ng artery aneurysms[J].Surg Neurol,2008,70(1):8-29.
[9]Proust F,Debono B,Hannequin D,et al.Treatment of ante⁃rior communicating artery aneurysms:co⁃mplementary aspects of microsurgical and endovascular rocedures[J].J Neurosurg,2003,99(1):3-14.
[10]Birknes JK,Hwang SK,Pandey AS,et al.Feasibility and Limitations of endovascular coil emboliza⁃tion of anterior com⁃municating artery aneurysms:morphological considerations[J].Neurosurgery,2006,59(1):43-52.
[11]Kang DH,Park J,Park SH,et al.Saccular aneurysm at the anterior communicating artery complex associated with an ac⁃cessory middle cerebral artery:report of two cases and review of the litera⁃ture [J].J Korean Neurosurg Soc,2009,46(6):568-571.
[12]陆明雄,李进,贺明,等.前交通动脉动脉瘤的显微手术治疗(附 50 例报道)[J]. 中国神经精神疾病杂志,2009,35(9):517-520.
[13]Kiyosue H,Hori Y,Matsumoto S,et al.Shapability,memory,and luminal chages in microcatheters after steam shaping:a comparison of 11 diffferent microcatheters[J].AJNR Am J Neu⁃roradiol,2005,26(10):2610-2616.
