中药方剂配合心理辅导治疗耳鸣疗效研究
2012-09-07杨志新杨天权张莉娜
杨志新,龚 齐,杨天权,张莉娜
耳鸣是耳科临床最常见的症状,是耳科三大难症 (耳鸣、耳聋、眩晕)之一。人群中耳鸣发生率为13.0%~18.0%,其中因耳鸣严重而求医者约占2.4%,而65岁以上人群中9.0%有耳鸣主诉,听力障碍者耳鸣发生率明显高于其他人群[1]。耳鸣常伴有耳聋,但耳鸣比耳聋引起的痛苦更大,可引起严重心理障碍甚至有自杀的案例。本课题由我院五官科与中医科协作,运用中西医结合及心理辅导的方法治疗耳鸣,并探讨出用中药方剂治疗耳鸣的方法,以更好地运用于临床。
1 资料与方法
1.1 一般资料 选择2010年5月—2011年5月在我院就诊的耳鸣患者,进行心理测试90项筛查,得分异常者120例为研究对象,随机分为对照组、心理治疗组、中医治疗组。对照组男21例,女19例;平均年龄 (58.9±16.0)岁;病程为(5.17±4.36)个月。心理治疗组男13例,女27例;平均年龄 (63.3±9.4)岁;病程为 (7.19±5.14)个月。中医治疗组男24例,女16例;平均年龄(60.8±9.9)岁;病程为 (4.91±3.74)个月。3组患者的性别、年龄、病程间有均衡性。
1.2 纳入标准
1.2.1 入组标准 (1)年龄18~80岁;(2)以耳鸣为主要症状就诊并诊断为主观性耳鸣者; (3)能够理解并完成心理测试内容且心理测试90项筛查异常者。
1.2.2 排除标准 (1)客观性耳鸣;(2)外耳疾病或中耳的急性炎性疾病;(3)孕妇或哺乳期妇女以及准备妊娠妇女;(4)合并脑瘤或其他恶性肿瘤患者;(5)合并活动期消化性溃疡或恶性肝肾疾病、尿毒症等; (6)未经控制的急性感染者。
1.2.3 剔除标准 (1)依从性差,不能配合检查、测试及中断治疗者; (2)治疗期间出现严重的不良反应者或因药物过敏而停药者; (3)其他原因中断治疗者。
1.3 耳鸣诊断标准 耳鸣诊断采用自我评估[2]的方法,轻度:只在安静时出现;中度:耳鸣已经影响日常生活;重度:不能集中精力工作和睡眠,感到烦恼。
1.4 治疗方法 对照组采用复方丹参+甲钴胺静脉用药,心理治疗组在对照组治疗基础上进行心理辅导,中医治疗组在心理治疗组治疗基础上加用中药汤剂。心理辅导的方法:向患者分析造成耳鸣的可能原因,告知患者耳鸣可能带来的结果,对排除占位性病变的患者要明确告知目前没有发现有肿瘤的迹象;教会患者如何在生活中处理耳鸣;一旦感觉耳鸣就做自己感兴趣的事情;让患者知道耳鸣有可能无法消除,但可以学会与之共存,提高生活质量。中医治疗组依据《干祖望耳鼻喉科医案选粹》[3]耳鸣耳聋章节分为四型:(1)肾阴不足型:耳聋、耳鸣声细小,音调较高如蝉鸣,昼夜不息,夜间较甚,兼见头晕目眩,腰酸发软,心烦不寐,舌红,苔少,脉细数。拟滋补肾阴之法,耳聋左慈丸加减。方药组成:熟地15 g、山药15 g、茯苓15 g、丹皮15 g、泽泻15 g、山茱萸15 g、磁石30 g、五味子9 g、生龙骨30 g、生牡蛎30 g。(2)肝胆火旺型:证见耳聋耳鸣,郁怒后加重,鸣声高亢如闻潮声或风雷声,常突发加重,多伴有面赤目红,口苦咽干,烦躁不宁,大便干,舌质红,苔黄,脉弦数有力。拟清肝泻火之法,龙胆泻肝汤加减。方药组成:龙胆草9 g、山栀12 g、柴胡10 g、黄芩15 g、车前子15 g、泽泻15 g、生地15 g、当归10 g、白芍15 g、川楝子15 g、郁金15 g。(3)痰火郁结型:证见耳聋、耳内蝉鸣不息或呼呼作响,有时闭塞憋气,胸闷脘满,可伴头昏、沉重,口苦或淡而无味,心慌不寐,舌质红,苔黄腻,脉弦滑。拟清火化痰之法,温胆汤加减。方药组成:陈皮10 g、半夏10 g、茯苓15 g、竹茹10 g、枳壳12 g、浙贝15 g、远志6 g、生龙骨30 g、柴胡10 g、郁金15 g、甘草5 g。(4)清阳不升型:证见耳鸣,时轻时重,休息暂缓,烦劳则重,四肢困倦,神疲乏力,食少,大便溏薄,苔薄白腻,脉细弱。拟益气升清之法,补中益气汤加减。方药组成:党参15 g、黄芪15 g、白术15 g、甘草5 g、当归10 g、陈皮10 g、升麻9 g、柴 胡 10 g、茯神 15 g、石菖蒲10 g。以上中药汤剂1剂/d,分2次口服,3个月为1个疗程。3组患者均治疗1个疗程后进行疗效判断。

表3 3组患者治疗前后耳鸣强度比较Table 3 Comparison of tinnitus intensity of 3 groups before and after treatment
1.5 耳鸣疗效判断标准 依据Ba-guley(1992年)耳鸣分度法将耳鸣强度分为:0度 (-):无耳鸣;Ⅰ度 (+):在无背景噪声环境中有耳鸣;Ⅱ度 (++):在有背景噪声的环境中仍感耳鸣,但不影响睡眠;Ⅲ度 (+++):在有背景噪声的环境中有耳鸣,明显影响入眠或耳鸣“吵醒”睡眠。耳鸣消失为痊愈,下降Ⅰ~Ⅱ度为有效,无变化者为无效。
1.6 统计学方法 采用SPSS 10.0统计软件进行统计分析,计数资料采用χ2检验,等级资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 3组患者疗效比较 对照组、心理治疗组及中医治疗组有效率比较,差异有统计学意义 (χ2=7.341,P<0.01)。其中中医治疗组与对照组比较,差异有统计学意义 (P<0.05,见表1)。差异有统计学意义 (P<0.05,见表3)。
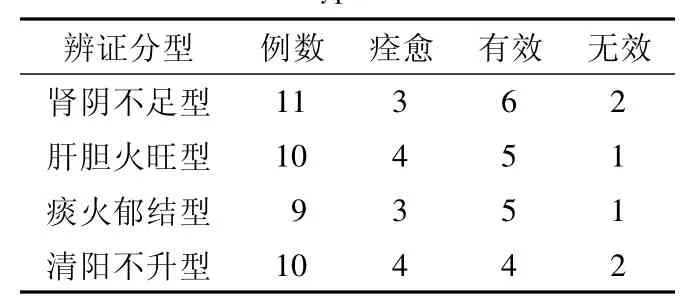
表2 中医辨证分型治疗的疗效比较Table 2 Comparison of the efficacy by Chinese dialectical type
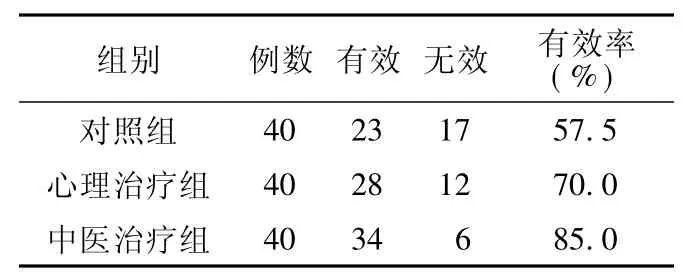
表1 3组耳鸣患者疗效比较Table 1 Comparison of efficacy of three groups
2.2 中医治疗组辨证分型的疗效 4型患者的疗效比较,差异无统计学意义 (H=0.411,P >0.05,见表2)。
2.3 患者治疗前后耳鸣强度比较 3组治疗前耳鸣强度比较,差异无统计学意义(P>0.05)。3组治疗后耳鸣强度比较,
2.4 典型病例
病例1,男,54岁。2010-06-10因家中变故突发左耳耳鸣,伴听力下降,耳闷塞感,情绪变化后加重,易怒烦躁,面赤目红。舌质红,苔薄黄,脉弦数。既往有高血压、高脂血症病史。平素血压控制稳定,血脂控制不良。
中医诊断:耳鸣肝胆火旺型。
西医诊断:突发神经性耳鸣 (听力测试Ш度)。
治法:清肝泻火,龙胆泻肝汤加减。
方药组成:龙胆草9 g,山栀12 g,柴胡10 g,黄芩15 g,车前子15 g,泽泻15 g,生地15 g,当归10 g,白芍15 g,川楝子15 g,郁金15 g,丹参30 g,赤芍15 g。
治疗2周后,患者耳鸣症状明显好转,听力恢复,闷塞感减轻,情绪渐稳,舌质红,苔薄稍黄,脉弦。再服4周后,患者症状基本消失,病情平稳。听力测试耳鸣0度。
此证中医属于“耳鸣耳聋”范畴,患者出现卒耳鸣,伴听力下降,耳闷塞感,鸣声高调,情绪变化后加重,易怒烦躁,面赤目红。舌质红,苔薄黄,脉弦数。中医证属“耳鸣”、“肝胆火旺型”。《中藏经·论肝脏虚实寒热生死顺逆脉证之说》云:“肝……其气逆则头痛耳聋。”肝火耳鸣耳聋,多为实证,此方通治肝火挟湿之症,故拟龙胆泻肝汤加减,该患者伴有情绪烦躁,考虑到有心理障碍,方中加白芍、川楝子起到柔肝理气解郁作用,则疗效肯定。
病例2,女,63岁。耳鸣、耳聋3个月,鸣声细小如蝉鸣,昼夜不息,夜间较甚,伴头晕,腰膝酸软,心烦,寐欠安,舌红,苔少,脉细数。
中医诊断:耳鸣肾阴不足型。
西医诊断:神经性耳鸣 (听力测试Ш度)。
治法:滋补肾阴,耳聋左慈丸加减。
方药组成:熟地15 g,山药15 g,茯苓15 g,丹皮15 g,泽泻15 g,山茱萸15 g,磁石30 g,五味子9 g,生龙骨30 g,生牡蛎30 g。
治疗4周后,患者耳鸣耳聋开始好转,鸣声渐小,无头晕腰膝酸软,寐安。舌红,有苔,脉细。再服4周后,患者症状明显好转,但仍在无背景噪声环境中有耳鸣,经听力测试耳鸣Ⅰ度。
依据四诊合参,中医证属“耳鸣”、“肾阴不足型”。《医林绳墨·耳》所说:“耳属足少阴肾经……肾气虚败则耳聋,肾气不足则耳鸣。”故予耳聋左慈丸加减,方中六味地黄丸补益肾精;磁石、五味子镇摄敛精;龙骨、牡蛎养心安神,共奏良效。
3 讨论
3.1 关于耳鸣的中医辨证 清张三锡《医学准绳六要·治法汇》云: “耳鸣、耳聋,须分新久虚实”。《景岳全书·耳证》:“凡暴鸣而声大者多实;渐鸣而声细者多虚;少壮热盛者多实;中衰无火者多虚;饮酒味厚,素多痰者多实;质清脉细,素多劳倦者多虚”。提示治疗耳鸣应首辨虚实。叶天士指出:初鸣多实,久鸣多虚。耳鸣声学特征和中医证型也有相关性,提示实证耳鸣多以低频为主,虚证耳鸣则以高频为主[4]。
目前对耳鸣耳聋的中医辨证分型各医家仍没有形成一个统一的标准,李凡成[5]统计有关神经性耳鸣耳聋的中医辨证分型中,21家提出了辨证分型,涉及的证型有17种之多,且没有任何两家的分型是一致的,可谓见仁见智。上述4型是我院依据《干祖望耳鼻喉科医案选粹》耳鸣耳聋章节总结的。临证时不主张刻板的证、固定的方,而主张处方用药宜灵活,忌保守。“有是证,用是药”是最合理的。
3.2 关于耳鸣的中药治疗 本研究结果显示,3组治疗后有效率是有差异的,中医治疗组较好,因此采取中西医结合治疗的办法,提高了耳鸣的有效率,为广大耳鸣患者带来了新的希望。既往的研究证明,中西医结合治疗比单纯西医治疗具有较好疗效,在这些广泛使用的药物中,中药的应用远较西药普遍[6-7]。崔淑敏等[8]在常规西药加高压氧综合治疗基础上,配合内服清肝泻热、活血化瘀、理气通窍中药治疗耳聋30例,痊愈率为29.2%、总有效率为80.7%,较西医组痊愈率12.5%,总有效率56.3%高。罗军等[9]则认为耳鸣耳聋主要病因是脾胃虚弱、肾精亏虚、痰火上扰壅结耳窍,选用自制聪耳息鸣丸,治疗耳鸣患者100例,痊愈4例,有效64例,无效32例,有效率为68.0%。而本研究中药方剂治疗的有效率达到85.0%,较上述文献报道高。
本研究结果显示中医辨证分为4型,其疗效间无差异,治疗前3组患者耳鸣强度无差异。治疗后耳鸣强度是有差异的,即采用中药方剂治疗能提高疗效,患者耳鸣减轻或消失。在疾病的诊断与具体治疗方法之间,证是中医学特有的概念,是疾病特定时期的整体综合病理反应,所以辨证是治疗的前提,不懂辨证,治疗是无的放矢,效果自然不会理想[10]。综合古代医家的论述,可以这样的理解:耳为清空之窍,正常情况下必须保持其“清空”状态。产生耳鸣的原因主要有两类:一类是实邪蒙蔽轻窍,这类实邪常见的有外邪、肝火、痰火、瘀血等;另一类是脏腑虚损,清窍失养,其中主要是脾虚和肾虚。《灵枢·脉度篇》云:“肾气通于耳,肾和则能闻五音矣。”综上所述,耳鸣一证,涉及五脏,初鸣多实,久鸣多虚,实者责之肝、胆、心,虚者责之脾肾,其中尤以肾为最重要。肾为封藏之官,受五脏六腑之精而藏之,其精气上通于耳而为听,可见对耳的听觉功能起着重要作用。因此肾阴亏虚是导致耳鸣耳聋最重要的原因之一。
3.3 关于耳鸣的心理治疗 在中医辨证的同时,耳鸣患者所伴随的心理问题十分重要,耳鸣与心理密切相关,心理问题可以是耳鸣的原因,也可以是耳鸣的结果,可以说每例就诊的耳鸣患者都有心理问题[11]。恰当心理治疗是取得满意临床疗效的关键,这一点常被大部分临床工作者忽略,关于耳鸣的心理治疗,有耳鸣习服疗法[12],其中心理咨询和治疗是本疗法的重要内容。本课题的心理治疗就是采用了心理辅导等手段,首先,改变患者对耳鸣的错误认识,消除疑虑和担心;其次,医务人员和家属、朋友不要给予任何负面意见,比如“耳鸣不好治”、“没有好办法”等,应要求患者树立耳鸣能治好的信心,不断强化自己战胜耳鸣的意志。通过心理治疗,耳鸣问题也逐渐得到改善。本研究,除对患者行必要的心理辅导外,在中医辨证用药方面,还配合疏肝理气,除烦解郁之法,以调节患者的情绪,缓解患者的紧张。比如肾阴不足型,方中磁石、五味子在镇摄敛精的同时,也起到镇静安神之作用。肝胆火旺型方剂中,加白芍、川楝子及郁金柔肝理气解郁。清阳不开型中则加入柴胡、郁金疏肝解郁,效果更佳;痰火郁结型中药中加入石菖蒲、茯神清心通窍,更能起到稳心之功效。因此中西医结合思路治疗耳鸣可相得益彰,起到事半功倍的作用。
1 石勇兵,William HM,姜泗长,等.脑深部电刺激治疗顽固重症耳鸣 [J].听力学及言语疾病杂志,2000,8(2):113.
2 施建蓉,胡寿铭.耳鸣研究进展 [J].中华耳鼻咽喉科杂志,1994,12(2):124.
3 干祖望.中医对耳鸣、耳聋的认识及处理[J].中国医刊,1984,11(7):58.
4 郑日新.耳鸣声学特征与中医证型关系的初步探讨[J].安徽中医学院学报,2005(5):6.
5 李凡成.感音神经性耳聋治疗进展[J].湖南中医学院学报,1992,12(4):60.
6 余力生,叶涛,余红,等.中药治疗肾虚行耳鸣临床观察[J].中国中西医结合杂志,1999,19(4):430.
7 翟所强,方耀云,顾瑞,等.丹参舒耳片治疗感音神经性耳聋耳鸣疗效观察[J].中华耳科学杂志,2004,7(3):197.
8 崔淑敏,文安慧,崔淑虹.中西医结合治疗突发性耳聋30例 [J].新中医,1996,28(8):54.
9 罗军,董明敏,卢伟,等.聪耳息鸣丸治疗感音神经性耳聋、耳鸣的疗效观察 [J].中国中西医结合耳鼻咽喉科杂志,2001,9(3):112-113.
10 刘蓬.耳鸣的中医辨证研究 [J].中国中西医结合耳鼻咽喉科杂志,2003,11(2):102.
11 王洪田,姜泗长,韩东一,等.耳鸣的心理问题 [J].临床耳鼻咽喉科杂志,2003,17(5):14.
12 王洪田,周颖,翟所强,等.耳鸣的心理问题[J],临床耳鼻喉科杂志,2003,1(3):15.
