86例剖宫产术合并子宫肌瘤剔除术临床分析
2011-07-18秦海鹰杨柏柳
秦海鹰,杨柏柳,代 晟
(北京市怀柔区 妇幼保健医院,北京 101400)
子宫肌瘤是妇女的常见病,多发生在生育年龄的妇女,近年来由于晚婚、晚育及高龄孕妇增多,对围产保健的重视以及超声诊断技术的提高,发生率有所增加,晚期妊娠合并子宫肌瘤的部位、大小、数目对分娩及剖宫产时的处理有不同影响,现对我院近8年来剖宫产术中行子宫肌瘤剔除术86例进行回顾性分析,报告如下。
1 对象与方法
1.1 观察对象
本文收集2002年1月~2009年12月在我院住院分娩产妇共9278例,其中晚期妊娠合并子宫肌瘤产妇101例,经阴道分娩13例,剖宫产87例,剖宫产同时行子宫肌瘤剔除86例,1例宫颈肌瘤未剔除。 年龄 23~44 (30.8±4.57) 岁,初产 64例,经产妇22例,孕周36~41周。其中单发肌瘤61例,多发肌瘤25例,浆膜下肌瘤70例,肌壁间肌瘤15例,黏膜下肌瘤1例,肌瘤直径≥5cm的28例。同时随机抽取同期住院剖宫产分娩产妇110 例进行对比分析,年龄为 22~45 (30.8±4.07)岁,初产妇72例,经产妇38例,孕周36~41周。2组产妇年龄、孕产史、既往健康状况等比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
2组产妇均在连续硬腰联合麻醉下行子宫下段剖宫产术,观察组均在胎儿以及胎盘娩出后行肌瘤剔除术。操作方法:黏膜下子宫肌瘤可经宫腔剔除,有蒂者于根部钳夹切除、缝扎即可,无蒂者可于肌瘤表面切开分离瘤体与假包膜,缝合关闭残腔,术中应避免将子宫内膜组织缝合进子宫肌层,子宫浆膜下肌瘤和多数肌壁间肌瘤应先缝合子宫切口,然后再剔除肌瘤。切口视具体情况灵活选择,浆膜下肌瘤或向外突出的肌壁间肌瘤可以由浆膜面切开剔除或做肌瘤蒂根部缝扎切除,突向宫腔的肌壁间肌瘤也可经宫腔剔除,以减少对子宫的损伤,距离子宫切口较近的肌瘤也可将其推挤至切口处剔除,多发性子宫肌瘤邻近的肌瘤尽量采取一个切口,减少子宫的手术创面。剔除肌瘤前常规给于缩宫素20u子宫体注射,以减少出血,对假包膜部位和瘤腔的营养血管以及活跃出血点应结扎止血,缝合瘤腔时不留死腔。记录患者手术时间、术中出血量、术后24h出血量、术后住院时间、产褥病率的发生情况。术中出血量用容积法和面积法测量,15ml=15cm×15cm,术后出血量用称重法(出血量=重量/1.05)测量。
1.3 统计学方法
采用SPSS 16.00软件进行统计分析。计量资料用t检验,计数资料采用χ2检验。
2 结果
2组手术时间、术中出血量比较差异具有统计学意义(P<0.05);2 组术后 24h 出血量、产褥病率、术后住院时间比较无统计学意义(P>0.05)。见表1。
表1 2组各观察指标的比较(±s)
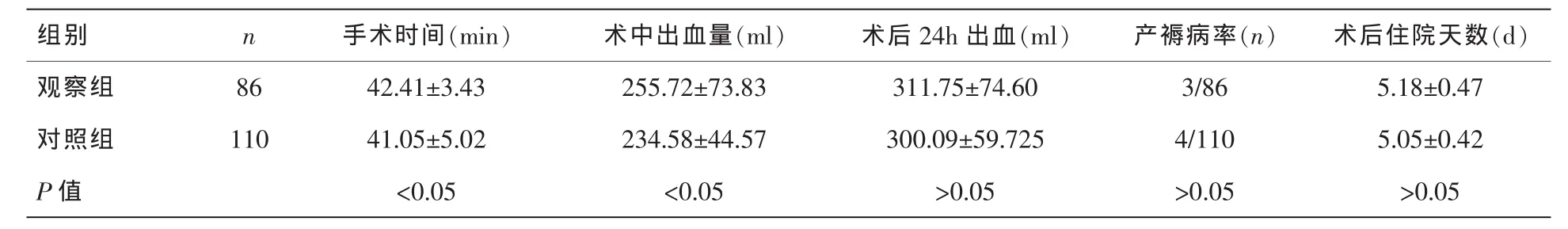
表1 2组各观察指标的比较(±s)
中出血量(ml) 术后24h出血(ml) 产褥病率(n) 术后住院天数(d)55.72±73.83 311.75±74.60 3/86 5.18±0.47 34.58±44.57 300.09±59.725 4/110 5.05±0.42 P 值 <0.05 <0.05 >0.05 >0.05 >0.05
3 讨论
近年来随着剖宫产率上升,术中探查发现子宫肌瘤者日益增多,而且孕期B超可发现子宫肌瘤及子宫肌瘤合并妊娠,要求剖宫手术中同时剔除肌瘤的孕妇较多[1]。妊娠合并子宫肌瘤发病率逐年升高。晚期妊娠合并子宫肌瘤可根据子宫肌瘤的大小和生长部位的不同做出不同的选择,位于子宫前壁、后壁、子宫底不影响产道的中、小子宫肌瘤可经阴道试产,对于阻碍产道或较大的影响子宫收缩的壁间肌瘤可选择性剖宫产。然而,对于剖宫产同时是否行子宫肌瘤剔除目前仍存在争议[2,3],不主张剔除者认为妊娠期子宫血流量增加,血管扩张,剔除子宫肌瘤增加出血量,且妊娠期子宫肌瘤多发生变性、软化、与周围组织界限不清,增加手术难度,更容易出血,术后易并发感染,产后出血增加,且产后子宫肌瘤会有所缩小。主张手术的观点认为妊娠合并子宫肌瘤,多为育龄期妇女,分娩后虽然子宫肌瘤可能会有缩小,但不会消失,而且有可能再次增大,需手术治疗,增加患者经济负担,大子宫肌瘤不做剔除,产后可能发生肌瘤变性、影响子宫复旧,恶露时间延长、产褥感染增加[4]。
本组资料显示,观察组与对照组比较手术时间、术中出血量有所增加(P<0.05),而术后24h出血量、产褥病率和术后住院天数也稍有增加,但无统计学意义,因此、认为剖宫产术中行子宫肌瘤剔除术安全可行,这与李娈英[5]的观点一致,国外也有类似的文献报道[6,7]。本组1例多发子宫肌瘤最大肌瘤直径为9cm,术中出血达800ml,但术后恢复良好,剖宫产术同时剔除肌瘤是可行的,子宫肌瘤直径>5cm时剔除术中出血量明显增多,要注意切口的选择、剔除技巧、缝合止血问题,也可在子宫下段用止血带临时结扎双侧子宫血管,以减少出血。对于靠近子宫角部的肌瘤、阔韧带肌瘤、宫颈肌瘤,估计术中可能发生大出血难以控制,或容易损伤输尿管、膀胱,可暂不行剔除。对于妊娠合并心脏病、心力衰竭、胎盘早剥、前置胎盘、子痫、弥漫性血管内凝血等危重孕妇,应尽量缩短手术时间,不主张在剖宫产同时行肌瘤剔除,以保证患者安全。本组1例宫颈左侧肌瘤直径7cm,为了避免剥除时大出血或损伤输尿管,术中与患者及家属沟通,权衡利弊未予剔除,以免造成不良后果。
总之,晚期妊娠合并子宫肌瘤的患者,应根据肌瘤大小及部位、胎儿以及孕妇的情况来决定分娩方式,对于剖宫产结束分娩者,在谨慎选择病例,做好充分术前准备的前提下,剖宫产同时行子宫肌瘤剔除并不增加手术风险及产褥期并发症,又避免了再次手术,产妇术后恢复良好。
[1]范涛.妊娠合并子宫肌瘤剖宫产时对肌瘤的处理[J].中国实用医药,2008,3(23):120-121.
[2]迟心左.剖宫产同时行子宫肌瘤剔除术的病例选择[J].中国妇幼保健,2007,22(33):4779-4780.
[3]周惠霞.剖宫产术同期行子宫肌瘤剔除术临床观察[J].中国现代医生,2010,48(14):133-134.
[4]乔福元.妊娠合并子宫肌瘤的处理[J].中国实用妇科与产科杂志,2001,17(3):179-180.
[5]李娈英,李雪玲.剖宫产术中行子宫肌瘤剔除术72例临床分析[J].中华实用诊断与治疗杂志,2010,24(1):93-94.
[6]Kaymak O,Ustunyurt E,Okyay RE,et al.Myomectomy during cesarean section[J].International Journal of Gynecology obstetrics,2005,89(2):90-93.
[7]Anita K,Seema M,Richa P.Cesarean myomectomy[J].J Obstet Gynecol India,2007,57(2):128-130.
