妊娠合并宫颈上皮内瘤样病变相关因素分析
2011-05-31张丽霞冀艳
张丽霞 冀艳
宫颈上皮内瘤样病变是与宫颈癌密切相关的一组癌前病变,它反映宫颈癌发生发展中的连续过程,常发生于25~35岁妇女[1]。为探讨妊娠期宫颈上皮内瘤样病变的相关因素,我们对近四年来在我院产科门诊就诊的6042例妊娠期妇女宫颈液基细胞学检查结果进行回顾性分析,探讨宫颈上皮内瘤变的相关因素,现将结果报告如下。
1 资料与方法
1.1 一般资料 2006年9月至2010年9月在我院产科门诊进行检查的妊娠12至36周妇女,除外合并先兆流产、胎膜早破、前置胎盘等并发症者共6042例。其中经产妇1248例,年龄18~44岁,平均28.17岁。在知情同意前提下,在第一次产前检查时行宫颈液基细胞学检查。
1.2 方法 采用液基细胞塑料取材刷插入宫颈,顺时针方向旋转5~8圈,收集宫颈外口及宫颈管的脱落细胞,标本取出后立即放入装有液基细胞保存液的小瓶中。标本经Thin Prep 2000系统程序化处理,制片、固定、染色,由病理科专人阅片。诊断采用TBS分类标准。并对CIN包括低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)发生的相关因素进行分析。专人记录所有TCT结果,同时记录职业、初次性生活年龄、性伴侣个数、吸烟、肿瘤家族史、性传播疾病等。
1.3 统计学方法 相关资料用SPSS13.0统计软件分析TCT检查宫颈上皮内瘤样病变的相关因素,求的危险度比值比(OR),计数资料采用χ2检验,以P<0.05具有统计学意义。
2 结果
宫颈上皮内瘤样病变相关因素:本次调查发现妊娠期宫颈上皮内瘤变与初次性生活年龄、流产次数、性伴侣个数为CIN的显著相关因素。初次性生活年龄小于等于20岁OR值2.17。流产及分娩大于等于两次者OR值为2.28,性伴侣大于等于两个OR值为1.27,因调查孕妇中吸烟人数仅31人,无统计学价值未作比较。见表1。
宫颈柱状上皮异位:柱状上皮异位者宫颈上皮内瘤变发生率明显高于无柱状上皮异位者,两者比较差异有统计学意义(χ2=17.38,P <0.01)。见表2。
生殖道病原体与宫颈上皮内瘤变的关系:感染滴虫及HPV的妊娠期妇女宫颈上皮内瘤变明显高于无生殖道病原体感染者(P<0.01)见表3。
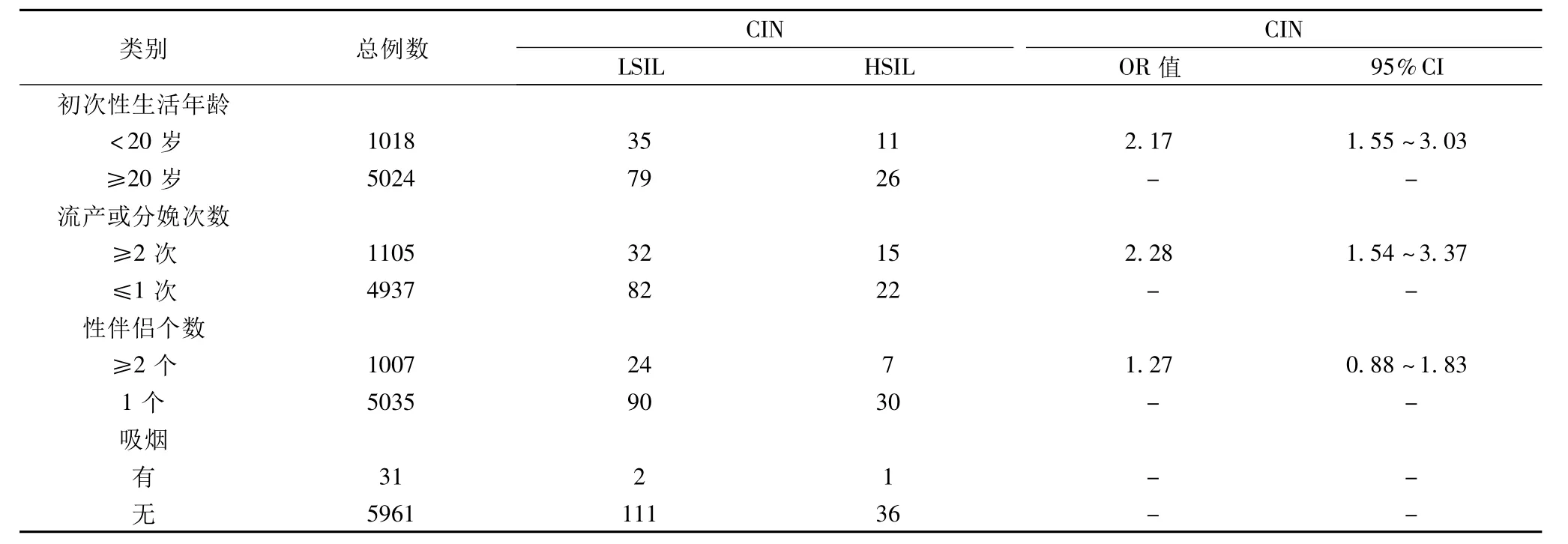
表1 宫颈鳞状上皮内瘤变的相关危险因素
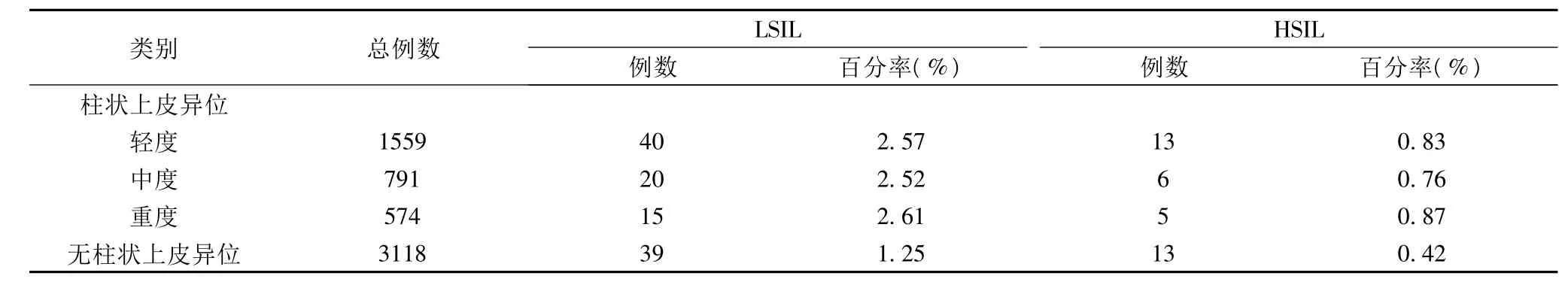
表2 不同程度柱状上皮异位及无柱状上皮异位者的宫颈上皮内瘤变情况
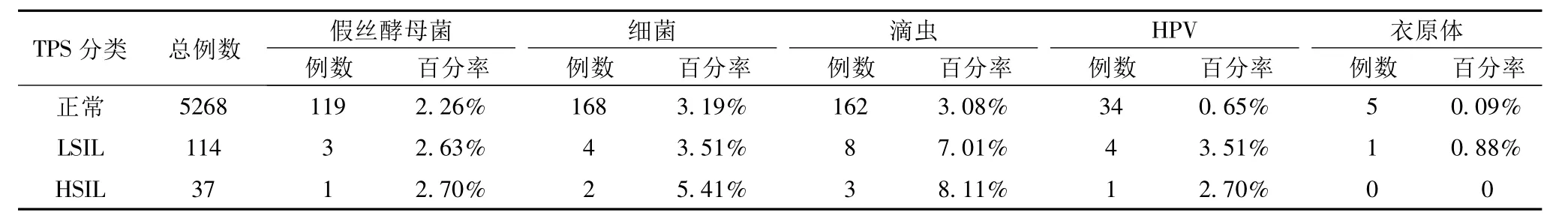
表3 宫颈上皮内瘤变的妊娠期妇女及正常妊娠期妇女生殖道病原体感染情况
3 讨论
3.1 妊娠期宫颈上皮内瘤样病变的相关因素分析 本研究结果提示初次性生活年龄小于20岁以前开始性生活者宫颈上皮内瘤变发生率明显高于20岁以后开始性生活者。过早性生活导致CIN可能与青春期宫颈处于鳞状上皮化生时期,对致癌物质、细菌、病毒较为敏感有关。妊娠与分娩次数与CIN发生有关,流产及分娩次数增加CIN发生率明显升高。这与多次妊娠使宫颈移行带反复变动,移行带化生修复过程中未成熟的化生鳞状上皮易受精子、细菌、病毒等影响,发生细胞分化不良、排列紊乱,有丝分裂增加,最后形成宫颈上皮内瘤样病变。因此要做好计划生育工作,减少计划外妊娠次数。多个性伴侣与CIN的发生有关,多个性伴侣增加了性传播疾病的概率,从而增加了CIN的发生率。生殖道病原体主要为滴虫、假丝酵母菌、细菌、衣原体、HPV等。感染滴虫及HPV者宫颈上皮内瘤样病变检出率明显高于无生殖道病原体感染者。感染假丝酵母菌、细菌的妊娠期妇女宫颈上皮内瘤样病变检出率与无生殖道病原体感染者差异无统计学意义。要注意妊娠期卫生,积极治疗妊娠期性传播疾病。宫颈柱状上皮异位的单层柱状上皮在被鳞状上皮替代过程中易发生CIN。妊娠期柱状上皮异位发生率较高,以往认为宫颈柱状上皮异位是妊娠期的生理现象,产后自然逆转率较高,未引起人们重视。本次调查发现宫颈柱状上皮异位与CIN密切相关(P<0.01)。对妊娠期宫颈柱状上皮异位者应加强孕期检查,必要时行阴道镜检查并进行随诊。
3.2 妊娠期宫颈上皮内瘤样病变筛查的意义 2000年,美国Iowa大学Sood等[2]提出了妊娠期相关性宫颈癌,及妊娠期、分娩期和产后6个月内发现的宫颈癌,此研究结果显示,产后发现的宫颈癌较妊娠期发现的宫颈癌预后更差,尤其经历了阴道分娩的宫颈癌患者。Serati[3]认为,妊娠不导致CIN的进一步发展,但仍应在产后复查,以了解CIN发展或好转的情况并行相应的处理。另外由于妊娠的特殊性,且妊娠持续时间较长,而妊娠期宫颈上皮内瘤样病变往往无明显临床症状,偶然出现少量不规则阴道出血或性生活出血,常被视为先兆流产而做相应治疗,以致延误病情。因此,妊娠前未行宫颈癌筛查的孕妇建议在初次产前检查时行宫颈液基细胞学检查,以便及时对妊娠期宫颈CIN进行诊断与处理。本研究中宫颈柱状上皮异位孕妇筛查时有362例发生宫颈局部出血,经局部压迫后即止血,无流产、早产、胎膜早破等情况发生。故认为,妊娠期行 TCT检查是安全的,与以往研究结果相符[4]。
[1] 乐杰.妇产科学.第7版.北京:人民卫生出版社,2008:261-268.
[2] Sood AK,Sorosky JI,Mayr N,et al.Cervical cancer diagnosed shortly after pregnancy prognostic variables and delivery routes.Obstet Gynecol,2000,95:832-838.
[3] Serati M,UccellaS,Laterza RM,et al.Natural history of cervical intraepithelial neoplasia during pregnancy.Acta Obstet Gynecol Scand,2008,87:1296-1300.
[4] 范玲,邹丽颖,吴玉梅,张为远.妊娠期妇女宫颈细胞学检查结果异常的相关因素分析.中华妇产科杂志,2010,45:109-113.
