单纯全身麻醉与全身麻醉复合硬脊膜外阻滞用于开胸手术的比较
2010-06-30邓宏平王锋锋
邓宏平,王锋锋
(南通市中医院麻醉科,江苏南通226001)
胸部手术具有创伤大、应激反应强烈、手术时间长及术后疼痛剧烈等特点。本文旨在研究单纯全身麻醉与全身麻醉复合硬脊膜外阻滞的全身麻醉用药量、血流动力学,术后苏醒时间及术后镇痛效果,报告如下。
1 资料与方法
1.1 一般资料
选择2007年1月至2009年12月南通市中医院择期开胸手术病人48例,男29例,女19例,年龄28~72岁。体质量42~86 kg,ASAⅠ-Ⅱ级。其中肺叶切除术31例,食道癌根治术14例,纵隔肿瘤切除术3例。均无神经、内分泌系统疾病。按随机数字表法分为2组,单纯全身麻醉组(GA组)和全身麻醉复合硬脊膜外阻滞组(GEA组),每组24例。
1.2 麻醉方法
麻醉前30 min常规肌内注射苯巴比妥钠0.1 g、阿托品0.5 mg。入室后用Detax监护仪连续监测病人平均动脉压(MAP),心电图(ECG)及脉博氧饱和度(SpO2);部分病人监测中心静脉压(CVP)。GA组开放静脉后用咪唑安定0.05 mg◦kg-1、异丙酚1~1.5 mg◦kg-1、芬太尼 4 μ g ◦ kg-1、司可林1.5 mg◦kg-1快速诱导,按需插入单腔、双腔气管导管。GEA组于全身麻醉前选择T6-7椎间隙行硬脊膜外腔穿刺,成功后头向置管3 cm,用1.5%的利多卡因5 mL做实验量,确定平面后,按GA组方法进行全身麻醉诱导插管。2组术中均用芬太尼、卡肌宁间断静脉注射及七氟醚吸入维持麻醉,GEA组每间隔1 h向硬脊膜外腔追加0.3%左旋布比卡因5 mL。2组静脉输液速度相同,并根据失血量调整输液速度。术后GA组行患者自控静脉镇痛(PCIA)(负荷剂量布托啡诺1 mg,容量100 mL,内含布托啡诺12 mg,背景剂量2 mL◦h-1,单次给药量0.5 mL,锁定时间15 min),GEA组采用患者自控硬脊膜外镇痛(PCEA)(负荷剂量吗啡1 mg+左旋布比卡因15 mg,容量100 mL,内含吗啡6 mg,左旋布比卡因150 mg,背景剂量2 mL◦h-1,单次给药量0.5 mL,锁定时间15 min)。
1.3 镇痛效果评定
采用口述描绘评分法(VDS),分无痛、轻度痛、中度痛及剧痛4个等级[1];无痛+轻度痛视为镇痛效果满意。
1.4 观察项目
观察2组病人诱导前、切皮、病灶切除、手术结束及拔管时的MAP、H R、SpO2的变化。对2组病人的全身麻醉用药量,拔管及清醒时间、血流动力学的变化及术后镇痛效果进行比较。
1.5 统计学方法
计数资料采用均数±标准差表示,组内比较行方差分析,组间比较行t检验,P<0.05为差异有统计学意义。
2 结果
1) 2组病人年龄、性别、体质量、手术时间、插单/双腔管比例比较差异无统计学意义(P>0.05)。术中全身麻醉维持用药量GA组高于GEA组(P<0.05),见表 1。
表1 2组病人全身麻醉维持用药量比较
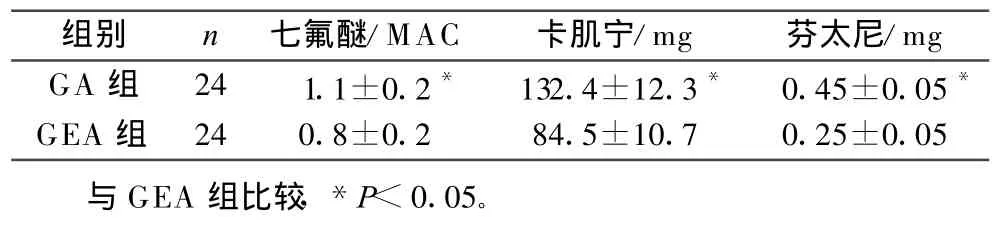
表1 2组病人全身麻醉维持用药量比较
组别 n 七氟醚/MAC 卡肌宁/mg 芬太尼/mg GA 组 24 1.1±0.2* 132.4±12.3* 0.45±0.05*GEA 组 24 0.8±0.2 84.5±10.7 0.25±0.05与GEA组比较,*P<0.05。
2) GEA组术毕至拔管时间平均为(8.14±1.08)min,完全清醒(14.35±1.84)min,整个过程平稳;GA组术毕至拔管时间平均为(17.88±1.68)min,且拔管后有5例躁动,6例肌张力、神志恢复不满意,完全清醒则需(28.47±3.65)min。2组术毕至完全清醒的各项指标比较见表2。
表2 2组病人术毕至完全清醒时的各项指标比较 ,min

表2 2组病人术毕至完全清醒时的各项指标比较 ,min
组别 n 吞咽反射 SpO2>90% 拔除气管导管 完全清醒GA 组 24 14.2±1.35* 15.40±1.58* 17.85±1.68* 28.47±3.65*GEA 组 24 4.36±1.56 5.12±1.15 8.14±1.08 14.35±1.84与GEA组比较,*P<0.05。
3) 2组麻醉诱导前MAP和HR比较差异无统计学意义(P>0.05);麻醉开始后各时点MAP和HR GA组均明显高于诱导前及GEA组(均P<0.05)。见表3。
表3 2组病人围麻醉期MAP和HR比较

表3 2组病人围麻醉期MAP和HR比较
组别 n 项目 诱导前 切皮 病灶切除 手术结束 拔管GA 组 24 M AP/kPa 12.37±1.39 13.95±1.67△* 13.27±1.63* 13.68±1.63△* 14.44±1.69△*GEA组 24 12.45±1.41 11.92±1.43 11.56±1.40 11.80±1.45 12.05±1.55 GA 组 24 HR/(次◦min-1) 81.40±11.60 90.30±11.70△* 84.20±11.30*92.30±11.60△*98.60±12.20△*GEA组 24 82.80±10.80 82.70±10.60 78.60±10.5 84.20±10.70 87.70±10.80与诱导前比较,ΔP<0.05;与GEA组比较,*P<0.05。
4) GEA组完全无痛13例,轻度痛9例,镇痛满意度达91.7%;GA组患者完全无痛0例,轻度痛13例,镇痛满意度达54.2%,见表4。

表4 2组病人术后镇痛效果比较
3 讨论
本研究通过比较2种不同麻醉方式用于开胸手术时的全身麻醉用药量、血流动力学、术毕拔管情况及术后镇痛效果,显示全身醉麻复合硬脊膜外阻滞具有以下优点。
1) 血流动力学参数变化小。有文献报道,单纯全身麻醉时交感神经-交感肾上腺髓质轴反应仍然存在,手术刺激可引起肾上腺素-交感肾上腺髓质兴奋,儿茶酚胺分泌增加,使心率增快、血压升高[2]。而全身麻醉复合硬脊膜外阻滞时,胸段硬脊膜外阻滞部分阻断了支配心脏的交感神经,可以降低术中创伤引起的应激反应[3];全身麻醉复合硬脊膜外阻滞还可有效抑制手术区域神经元的兴奋性,从而减弱血中儿茶酚胺浓度的增高,共同维持血流动力学的平稳。
2) 减少全身麻醉药的用量,便于病人早清醒、早拔管。GEA组病人胸段硬脊膜外麻醉后全身麻醉用药量减少,加上硬脊膜外麻醉的作用,可提前减浅麻醉,苏醒速度快,术毕至拔管时间平均为(8.14±1.08)min,完全清醒也只需(14.35±1.84)min,整个过程平稳。而GA组术毕至拔管时间平均为(17.85±1.68)min,且拔管后有5例躁动,6例肌张力、神志恢复不满意,完全清醒则需(28.47±3.65)min。另外,GA组拔管后心血管反应较GEA组大,这是由于GA组术后镇痛不完全,清醒后疼痛相对明显所致。
3) 提高术后镇痛质量,减少术后并发症。PCIA用药针对性较差,较容易引起镇痛不足或药物过量,对全身影响较大;PCEA镇痛效果确切,对病人全身影响小。研究表明:在腹部手术和开胸手术后,PCEA镇痛效果优于PCIA,病人满意度更高[4],笔者支持这一观点。在高危手术病人,术后采用硬脊膜外阿片类药物镇痛,病人术后并发症发生率、感染率、拔管时间及住院的花费均较低[5]。本研究中GEA组由于创口疼痛消除,利于早期咳嗽、排痰,减少术后呼吸系统并发症,改善手术病人的呼吸功能,减少低氧血症的发生,加速术后恢复。笔者认为全身麻醉复合硬脊膜外阻滞是开胸手术麻醉的良好选择。
[1] 夏小萍,汪小海,骆璇,等.红细胞为载体的吗啡用于老年患者全髋关节置换术后镇痛的研究[J].徐州医学院学报,2002,22(1):26-28.
[2] 齐琰琴,王天龙,杨拔贤,等.不同麻醉下子宫切除术病人围术期应激反应与纤溶功能的变化[J].中华麻醉学杂志,2005,25(5):326-329.
[3] 钱燕宁,应隽,刘存明,等.不同麻醉方法对开胸手术病人血浆TNF-a、IL-6、IL-10和皮质醇水平的影响[J].中华麻醉学杂志,2002,22(12):743-744.
[4] 张维娜,姜亚芳,付艳.影响术后患者自控镇痛满意度的因素及对策[J].护理学杂志,2007,22(10):75-77.
[5] 庄心良,曾英明,陈伯銮.现代麻醉学[M].3版.北京:人民卫生出版社,2003:2582-2583.
