儿童肺炎支原体感染特征及危险因素分析
2025-01-02谈倩蕾卜笃翰韩馨怡
【摘要】目的 研究儿童肺炎支原体(MP)感染的临床特点,并分析影响MP感染的危险因素。方法 选取2021年12月至2024年6月于扬州大学医学院附属扬州妇幼保健院进行治疗的70例MP感染患儿为感染组,另选取同期于扬州大学医学院附属扬州妇幼保健院体检的80例健康儿童为对照组,进行回顾性分析。观察感染组患儿的临床特点,比较两组研究对象的临床资料[居住环境(城镇、乡村),有无贫血,是否低补体状态,是否集体生活,白细胞计数(WBC)、C反应蛋白(CRP)及降钙素原(PCT)水平],采用多因素Logistic回归分析影响小儿MP感染发生的独立危险因素。结果 MP感染患儿的临床特点主要表现为高热或超高热,肺部细湿啰音,阵发性咳嗽,发热病程为1~7 d,X线检查显示肺部小斑点状模糊影。两组研究对象居住环境、贫血情况、集体生活情况比较,差异均无统计学意义(均Pgt;0.05);感染组研究对象低补体状态占比均高于对照组,且WBC、CRP和PCT水平均高于对照组(均Plt;0.05)。多因素Logistic回归分析结果显示,低补体状态及WBC、CRP、PCT水平升高均是影响小儿MP感染发生的独立危险因素(均Plt;0.05)。结论 MP感染患儿易出现高热、肺部细湿啰音,阵发性咳嗽等症状,且热程较短,X线检查存在肺部小斑点状模糊影,低补体状态及WBC、CRP、PCT水平高均是影响小儿MP感染发生的危险因素,临床应引起足够重视。
【关键词】儿童;肺炎支原体感染;临床特点;危险因素
【中图分类号】R518.9 【文献标识码】A 【文章编号】2096-2665.2025.01.0013.03
DOI:10.3969/j.issn.2096-2665.2025.01.005
肺炎支原体(MP)是一种常见的呼吸道病原体,由于其缺乏细胞壁结构,能够通过滤菌器,且能在没有活细胞参与的无生命培养基中进行生长和繁殖,因此,MP的检出率相对较高[1]。MP主要通过飞沫传播,感染后可引起肺炎、支气管炎等疾病,儿童的免疫系统尚未发育完全,更易受MP的侵袭[2]。MP感染的临床症状多样,包括发热、咳嗽、身体乏力和食欲不振等,严重情况可引发多器官功能衰竭,危及患儿生命[3]。此外,肺炎支原体因其多变的黏附结构,能够在机体内长期存在,导致大量免疫复合物在组织中沉积,进而诱发肝炎、心肌炎、脑膜炎、荨麻疹、肾炎及过敏性紫癜等疾病,增加治疗的难度,影响患儿生长发育[4]。目前,临床治疗MP感染多使用大环内酯类抗生素,主要通过抑制细菌蛋白质合成来减少细菌的生长和繁殖,MP感染如不及时进行治疗,会进一步发展为重症肺炎[5-6]。因此,对于MP感染的早期识别和治疗至关重要。基于此,本研究重点研究儿童MP感染的临床特点,并分析影响其感染发生的危险因素,为临床防治提供参考。
1 资料与方法
1.1 一般资料 选取2021年12月至2024年6月于扬州大学医学院附属扬州妇幼保健院进行治疗的70例MP感染患儿为感染组,另选取同期于扬州大学医学院附属扬州妇幼保健院体检的80例健康儿童为对照组,进行回顾性分析。对照组研究对象中男性44例,女性36例;年龄2~11岁,平均年龄(6.77±2.24)岁。观察组研究对象中男性38例,女性32例;年龄2~12岁,平均年龄(6.45±2.11)岁。两组研究对象一般资料比较,差异均无统计学意义(均Pgt;0.05),组间具有可比性。本研究经扬州大学医学院附属扬州妇幼保健院医学伦理委员会批准。纳入标准:⑴观察组研究对象符合MP感染的诊断标准[7],且X线检查显示有点片状、间质性改变、絮状浸润影、节段性或大叶性肺实质浸润影;⑵年龄2~12岁,观察组患儿伴有发热、鼻塞和咳嗽等症状;⑶未使用抗菌药物患儿;⑷临床资料完整。排除标准:⑴存在脏器功能障碍患儿;⑵伴有先天性心脏病、恶性肿瘤、呼吸道畸形患儿;⑶合并免疫缺陷疾病、凝血功能异常患儿;⑷伴有先天性智力缺陷患儿。
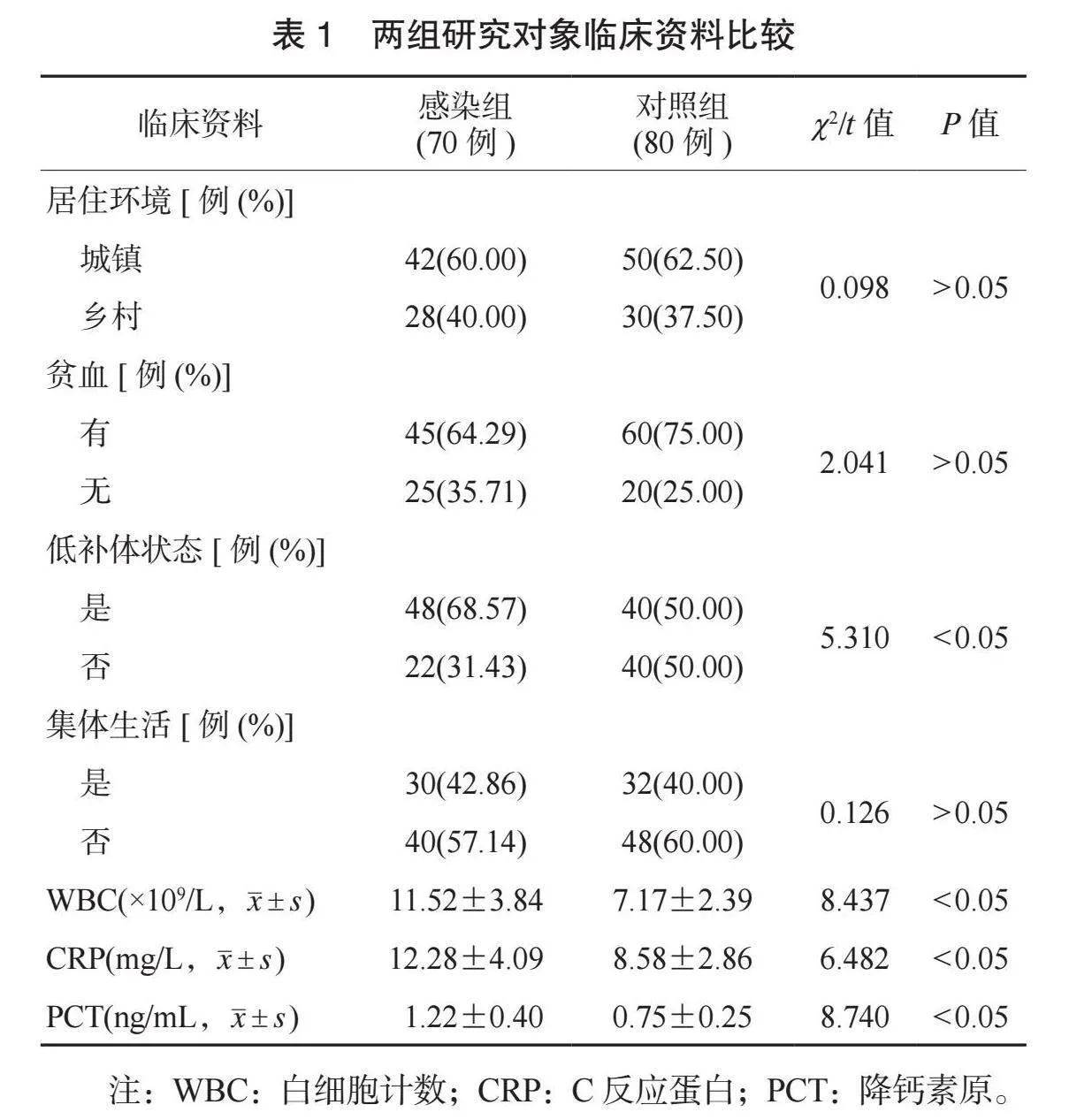
1.2 研究方法 ⑴比较两组研究对象的临床资料。收集两组研究对象临床资料,包括居住环境(城镇、乡村),有无贫血(出现面色苍白、头晕、耳鸣、乏力等症状,且血常规检查显示血红蛋白lt;120 g/L即诊断为贫血),是否低补体状态[补体C3低于正常范围(0.8~1.6 g/L),补体C4低于正常范围(0.1~0.5 g/L),即可判断为低补体状态),是否集体生活,白细胞计数(WBC)及C反应蛋白(CRP)、降钙素原(PCT)水平。⑵指标检测:抽取两组研究对象空腹静脉血5 mL,采用离心机以3 000 r/min的转速离心20 min(离心半径为15 cm),取血清,采用免疫比浊法检测补体C3和C4水平;采用酶联免疫吸附法检测C反应蛋白(CRP)、降钙素原(PCT)水平;抽取两组研究对象空腹静脉血5 mL,采用全自动血液细胞分析仪(深圳迈瑞生物医疗电子股份有限公司,粤械注准20212220570,型号:BC-7500[NR] CS)检测白细胞计数(WBC)。
1.3 观察指标 ⑴分析感染组患儿的临床特点,包括发热程度、肺部啰音情况、咳嗽情况、热程和X线检查结果。⑵比较两组研究对象临床资料。⑶分析影响小儿MP感染发生的独立危险因素。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。计数资料以[例(%)]表示,行χ2检验;计量资料以(x)表示,行t检验。危险因素采用多因素Logistic回归分析。以Plt;0.05为差异有统计学意义。
2 结果
2.1 感染组患儿的临床特点 70例MP感染患儿中,出现高热或超高热症状的患儿共有43例(61.43%);出现肺部细湿啰音的患儿共有30例(42.86%),痰鸣音的患儿共有20例(28.57%),喘鸣音的患儿共有13例(18.57%),其他共有7例(10.00%);出现阵发性咳嗽的患儿共有48例(68.57%);发热病程为1~7 d的患儿共有50例(71.43%),8~14 d的患儿共有20例(28.57%);X线检查发现肺部小斑点状模糊影的患儿共有45例(64.29%)。MP感染患儿的临床特点主要表现为高热或超高热,肺部细湿啰音,阵发性咳嗽,发热病程为1~7 d,X线检查出现肺部小斑点状模糊影。
2.2 两组研究对象临床资料比较 两组研究对象居住环境、贫血情况、集体生活情况比较,差异均无统计学意义(均Pgt;0.05);感染组研究对象低补体状态占比均高于对照组,且WBC、CRP、PCT水平均高于对照组,差异均有统计学意义(均Plt;0.05),见表1。
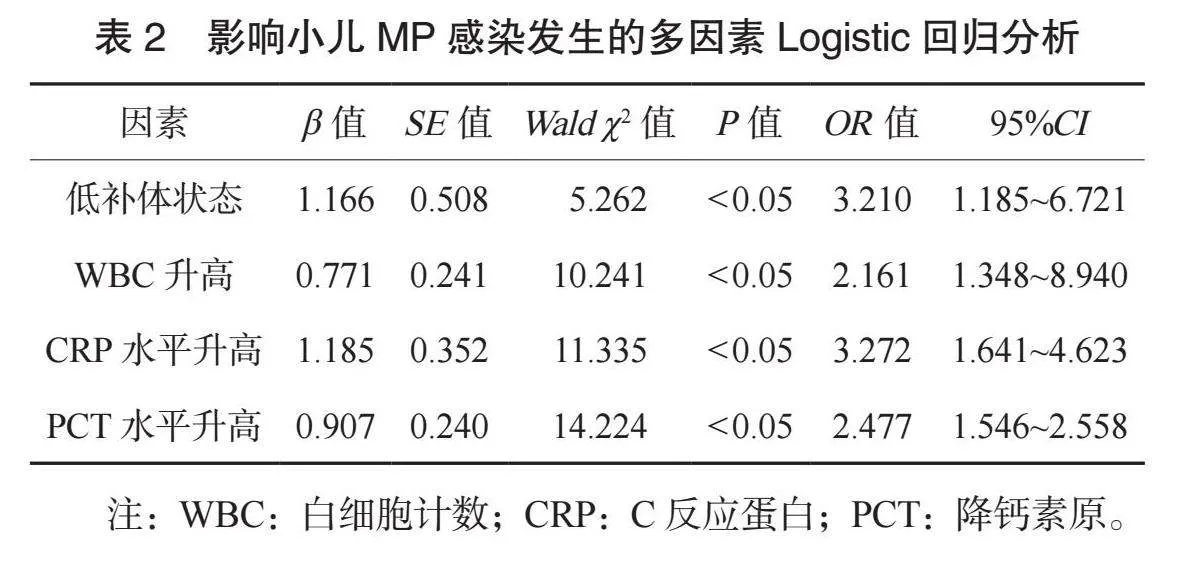
2.3 影响小儿MP感染发生的多因素Logistic回归分析 将可能影响小儿MP感染发生的因素纳入Logistic回归分析模型,行量化赋值,以是否发生MP感染为因变量(无感染=0,感染=1),以低补体状态(否=0,是=1)、WBC(连续变量)、CRP(连续变量)、PCT(连续变量)为自变量。多因素Logistic回归分析结果显示,低补体状态及WBC、CRP、PCT水平升高均是影响小儿MP感染发生的独立危险因素(均Plt;0.05),见表2。
3 讨论
MP易感人群多为儿童,主要通过呼吸道飞沫进行传播,也可因接触患儿的鼻咽分泌物而感染,其潜伏期为1~3周,具有较高的传染性,MP感染后多伴有毛细支气管炎、气管炎及支气管炎、肺炎,对于免疫功能较弱的患儿来说,感染易发展为难治性支原体肺炎,危害患儿健康[8]。MP能够紧密附着在宿主细胞表面,通过释放代谢产物和毒素引起宿主细胞的损伤,此外,肺炎支原体能够逃避宿主的免疫反应,通过改变表面抗原和抑制宿主的免疫细胞功能,导致持续的感染和炎症反应[9]。因此,尽早进行风险评估,筛查影响小儿MP感染发生的危险因素,并采取措施进行干预,对降低小儿MP感染至关重要。
本研究结果显示,MP感染患儿的临床表现为高热或超高热,肺部细湿啰音,阵发性咳嗽,发热病程为1~7 d,X线检查出现肺部小斑点状模糊影[10]。分析原因为,MP感染后,由于其独特的细胞壁结构缺失,使其能够紧密附着在宿主细胞表面,导致宿主细胞损伤。此外,肺炎支原体通过释放代谢产物和毒素,改变表面抗原和抑制宿主免疫细胞功能,逃避宿主的免疫反应,从而引起持续的感染和炎症反应[11]。本研究结果显示,感染组低补体状态患儿占比高于对照组,且WBC、CRP、PCT水平均高于对照组;多因素Logistic回归分析结果显示,低补体状态及WBC、CRP、PCT水平升高均是影响小儿MP感染发生的独立危险因素,提示低补体状态及WBC、CRP、PCT水平与小儿MP感染的发生密切相关。补体系统是人体免疫反应的重要组成部分,能够增强吞噬细胞的吞噬作用,促进炎症反应,并直接溶解病原体,在小儿MP感染中,补体系统的活性降低,导致机体清除病原体的能力降低,从而增加感染的风险和严重程度,此外,低补体状态还可影响免疫复合物的清除,导致组织损伤和炎症反应的加剧[12]。WBC是人体免疫系统的重要组成部分,当MP侵入小儿机体时,会激活防御机制,WBC作为免疫细胞的一部分,会迅速增加以对抗病原体;然而,当这种反应过度时,会引起炎症和组织损伤[13]。CRP是一种由肝脏产生的蛋白质,其水平的升高提示机体正在对抗某种感染或炎症。PCT是一种由甲状腺C细胞分泌的激素前体,通常在细菌感染时水平升高。当MP感染发生时,由于病原体的侵入,免疫系统会启动防御机制,可能会过度反应,导致CRP、PCT水平升高。而高水平的CRP、PCT反映体内炎症反应程度较剧烈,进一步加重病情,影响患儿免疫系统[14-15]。临床应重点关注上述指标,并及时进行干预,进而降低小儿MP感染发生率。
综上所述,MP感染患儿易出现高热、肺部细湿啰音,阵发性咳嗽等症状,且热程较短,X线检查存在肺部小斑点状模糊影,低补体状态及WBC、CRP、PCT水平高均是影响小儿MP感染发生的独立危险因素,临床应引起足够重视。
参考文献
张晓莉,李华. 肺炎支原体肺炎患儿病原菌特点及体液免疫功能和凝血功能变化[J]. 血栓与止血学, 2022, 28(3): 423-424.
王定荣,黄璇,魏文,等.小儿肺炎支原体肺炎发生塑型支气管炎的危险因素分析[J].中国急救复苏与灾害医学杂志, 2022, 17(7): 943-947.
王艳蕊,王桂芳,宋丽芳,等.儿童肺炎支原体感染的流行病学特征分析[J].中国病原生物学杂志, 2020, 15(2): 230-232, 237.
杨雪,陆国平.肺炎支原体感染后的少见并发症[J].中国小儿急救医学, 2021, 28(1): 12-15.
吴云,李懿,刘亚丽,等.肺炎支原体的感染治疗及对大环内酯类药物的耐药现状和机制[J].中华微生物学和免疫学杂志, 2024, 44(8): 718-726.
何雯,张琪,刘文君,等.大环内酯类抗生素联合纤支镜肺泡灌洗治疗难治性肺炎支原体感染患儿的临床疗效[J].药学服务与研究, 2021, 21(4): 257-261, 283.
中华医学会儿科学分会呼吸学组,《中华实用儿科临床杂志》编辑委员会.儿童肺炎支原体肺炎诊治专家共识(2015年版)[J].中华实用儿科临床杂志, 2015, 30(17): 1304-1308.
楼梦颖,于清,李亚琴,等. 伴特应质的肺炎支原体肺炎患儿临床特点及相关细胞因子水平变化[J]. 临床肺科杂志, 2022, 27(9): 1325-1330.
杨婷钰,李洁琼.肺炎支原体毒素蛋白的致病机制及其在诊断和疫苗研发中的应用价值[J].标记免疫分析与临床, 2022, 29(7): 1238-1243.
李铭一,沈袁恒,陈峰,等. 2019—2023年急性呼吸道感染儿童肺炎支原体流行病学特征分析:一项单中心回顾性研究[J].临床儿科杂志, 2024, 42(6): 485-490.
张丽侠,李荣利,李萍,等.小儿肺炎支原体感染临床特征及危险因素分析[J].中国病原生物学杂志, 2022, 17(3): 314-316.
李莎莎,石云,丁晚玲.儿童肺炎支原体感染检出情况、特征分析及危险因素调查[J].华南预防医学, 2023, 49(5): 583-586, 591.
高霏,蒋圣露,郭笋.儿童肺炎支原体感染特征及危险因素分析[J].中国病原生物学杂志, 2022, 17(3): 317-320, 324.
雷秀,陈珊,池莹莹,等.儿童肺炎支原体感染的危险因素及IL-6/STAT3通路表达[J].中华医院感染学杂志, 2024, 34(2): 263-266.
翁翠琦,陈玉梅,蒋蕾,等. 小儿肺炎支原体肺炎血清CRP、PCT、ESR水平与病情严重程度的关系[J]. 中华医院感染学杂志, 2022, 32(8): 1220-1223.
