综合护理干预对阻塞性睡眠呼吸暂停低通气综合征患者生命质量的作用
2024-06-19净卫娟郝丽娟潘丽杰袁晓敏马清芸李旭凌
净卫娟 郝丽娟 潘丽杰 袁晓敏 马清芸 李旭凌


摘要 目的:探讨综合护理干预对青海地区阻塞性睡眠呼吸暂停低通气综合征(OSAHS)患者生命质量的改善效果。方法:选取2019年1月至2021年12月在青海红十字医院睡眠医学科行多导睡眠监测(PSG)和无创呼吸机治疗的中重度OSAHS住院患者392例作为研究对象,根据收治的时间登记表单双号顺序将患者分为对照组(单号)和观察组(双号),每组196例。对照组给予普通护理,观察组给予综合护理。比较2组干预前后Epworth嗜睡量表(ESS)、焦虑自评量表(SAS)、睡眠呼吸暂停生命质量指数(SAQLl)评分及干预后持续气道正压通气(CPAP)治疗依从性。结果:干预后,2组患者ESS、SAS评分均低于本组干预前(均 P <0.05),且观察组干预后ESS、SAS评分均低于对照组(均 P <0.05)。干预后,2组患者SAQLI日常活动、社会影响、情感活动、症状评分均高于本组干预前(均 P <0.05),且观察组干预后SAQLI日常活动、社会影响、情感活动、症状评分均高于对照组(均 P <0.05)。观察组干预后完成CPAP治疗患者例数明显多于对照组( P <0.05)。结论:综合护理干预后可显著提高患者CPAP治疗的依从性,提高疗效,提高患者的生命质量。
关键词 阻塞性睡眠呼吸暂停综合征;综合护理;持续气道正压通气;生命质量;睡眠;焦虑;依从性;青海地区
The Effect of Comprehensive Nursing Interventions on the Quality of Life of Patients with Obstructive Sleep Apnea Hypopnea Syndrome JING Weijuan1,HAO Lijuan1,PAN Lijie2,YUAN Xiaomin3,MA Qingyun3,LI Xuling1
(1 Department of Sleep Medicine,Qinghai Red Cross Hospital,Xining 810000,China; 2 Nursing Department of Qinghai Red Cross Hospital,Xining 810000,China; 3 Emergency Department of Qinghai Red Cross Hospital,Xining 810000,China)
Abstract Objective: To explore the effects of comprehensive nursing interventions on improving the quality of life for patients with Obstructive Sleep Apnea Hypopnea Syndrome(OSAHS) in Qinghai region. Methods: A total of 392 hospitalized patients with moderate to severe OSAHS,who underwent polysomnography(PSG) and non-invasive ventilator treatment at the Sleep Medicine Department of Qinghai Red Cross Hospital from January 2019 to December 2021,were selected as the study subjects.Based on the admission time registration form,patients were divided into a control group(odd numbers) and an observation group(even numbers),each with 196 patients.The control group received standard care,while the observation group received comprehensive nursing.The study compared the Epworth Sleepiness Scale(ESS),Self-Rating Anxiety Scale(SAS),Sleep Apnea Quality of Life Index(SAQLI) scores,and adherence to Continuous Positive Airway Pressure(CPAP) therapy post-intervention between the two groups. Results: After the intervention,both groups showed reductions in ESS and SAS scores compared to pre-intervention(both P <0.05),with the observation group recording lower post-intervention ESS and SAS scores than the control group( P s<0.05).Improvements were also observed in SAQLI scores for daily activities,social impact,emotional functions,and symptoms in both groups post-intervention( P s<0.05),with the observation group showing greater improvements than the control group( P s<0.05).The number of patients who completed CPAP therapy post-intervention was significantly higher in the observation group( P <0.05). Conclusion: Comprehensive nursing interventions significantly enhanced CPAP treatment compliance and effectiveness,thereby improving the patients′ quality of life.
Keywords Comprehensive Nursing; Obstructive Sleep Apnea Hypopnea Syndrome(OSAHS); Quality of Life; Continuous Positive Airway Pressure(CPAP); Polysomnography(PSG); Non-invasive Ventilation; Sleep Medicine
中图分类号:R338.63;R459.9 文献标识码:A doi: 10.3969/j.issn.2095-7130.2024.03.042
阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea Hyponea Syndrome,OSAHS)是一种常见的睡眠呼吸疾病,已证实与高血压、心脑血管疾病、肥胖症、代谢性疾病、记忆力恶化、认知功能损害等多种慢性疾病密切相关[1]。OSAHS患者社交、情感和身体的生命质量水平低[2]。生命质量(Quality of Life,QOL)又称生活质量或生存质量,包括个体生理、心理、社会功能及物质状态4个方面[3],OSAHS患者的生命质量测评不仅能反映患者的生存状态,也是治疗效果的主要评价方法。持续气道正压通气(Continuous Positive Airway Pressure,CPAP)治疗目前是中重度OSAHS一线治疗方法,且疗效肯定[4]。 对OSAHS患者给予特殊性干预护理,能明显改善OSAHS[5]。本研究兹在CPAP治疗基础上采用综合护理干预OSAHS患者进行回顾性分析。现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2021年12月在青海红十字医院睡眠医学科行多导睡眠呼吸监测(Polysomnography,PSG)和无创呼吸机治疗的中重度OSAHS住院患者392例作为研究对象,以呼吸暂停低通气指数(Opnea Hyponea Index,AHI)>15次/h定义中重度,根据收治的时间登记表单双号顺序将患者分为对照组(单号)和观察组(双号),每组196例。对照组中男148例,女48例,年龄19~81岁,平均年龄(48.14±11.54)岁。观察组中男144例,女52例,年龄19~82岁,平均年龄(47.47±12.02)岁。2组患者一般资料比较差异无统计学意义( P >0.05),具有可比性。本研究经我院伦理委员会审核批准。
1.2 纳入标准 1)经PSG监测,并参照《阻塞性睡眠呼吸暂停低通气综合征诊治指南(基层版)》[6]明确诊断为OSAHS者;2)AHI>15次/h;3)年龄≥18周岁;4)语言沟通能力正常;5)签署知情同意书。
1.3 排除标准 1)精神疾病及其他系统疾病患者;2)呼吸衰竭或心力衰竭患者;3)拒绝参与研究的患者。
1.4 治疗方法 对照组入院后责任护士对患者进行首次护理评估,内容包括对患者的既往史、现病史的沟通交流,对患者及家属初步介绍疾病相关知识、评估患者诊断OSAHS疾病后,目前存在的危险因素、可能的并发症、目前治疗及患者用药的指导、鼓励患者按照医嘱要求进行无创通气治疗、详细介绍家庭用CPAP呼吸机相关知识及使用注意事项、一次性呼吸机管路和面罩保养及清洁方法,复诊时间等。观察组在对照组基础护理上,增加了图文并茂的专科卡片和专病图册,夜查房及晨起护理时再次落实专科护理情况和疾病的掌握情况,对患者临床症状的改善评估。每日晨起统一时间进行乐眠操。1)建立患者治疗记录单,内容包括一般信息(姓名、性别、年龄、ID号、电话、入院时间、诊断等)和治疗信息(呼吸机机型、模式、压力、使用时间及治疗期间氧饱和度、体质量变化等)。2)量表及问卷填写,患者确诊后填写Epworth嗜睡量表(Epworth Sleepiness Scale,ESS)、睡眠呼吸暂停生命质量指数(Calgary Sleep Apnea Quality of Life Index,SAQLI)问卷,每2周进行电话随访,共6个月。3)综合护理干预,生活方面,OSAHS是一种与生活方式相关的疾病,与肥胖、吸烟、饮酒、平卧位睡觉等密切相关[7]。患者生活方式的改变与自我管理行为密切相关。因此,在住院期间各班次护理人员根据医嘱对患者进行规范临床护理,并观察患者治疗效果,同时加强与患者及家属的沟通,进行生活方式教育,指出患者与疾病相关的不良生活习惯,循序渐进地改变生活方式,督促晨间进行睡眠相关运动(乐眠操),鼓励患者逐步提高自我管理的能力。具体护理措施:a.讲解体质量、肥胖与OSAHS的关系。b.吸烟与酗酒的危害,鼓励患者与家属共同关注戒烟戒酒。c.合理搭配三餐,既要保证三大营养素摄入量,又要保证每日热量的摄入量,根据体质量情况合理进行运动,每日晨起、空腹、排便后统一时间进行体质量测试,对于体质量稳定或减少的患者给予鼓励,对于体质量增加的患者共同寻找原因,督促其生活方式管理。治疗方面,遵照医嘱每日规范进行CPAP治疗,对于严重缺氧患者可CPAP联合氧疗,睡前可进行正念及放松疗法,尽可能指导患者安静入睡,向患者宣传如何规律使用呼吸机,且使用呼吸机前必须进行压力滴定,根据压力滴定结果,选择呼吸机模式及治疗压力,对于带机不适的患者,应及时与医务人员沟通,及时调整面罩及治疗压力,向患者宣传使用呼吸机的意义及重要性,比如每日带机4.5 h以上,每周不少于4次。心理方面,部分患者可能存在焦虑及抑郁情绪,在住院期间责任护士及医生可进行认知行为心理干预(CBT-i)。
1.5 观察指标 1)晨起的舒适度、氧饱指标、血压。2)分别于护理干预前、护理干预6个月后观察2组患者的ESS、SAQLI、焦虑自评量表(SAS)评分。ESS用于评估白天嗜睡严重程度,总分24分,得分越高,说明嗜睡程度越高。包括8个选项,每个选项得分分为轻(0分)、中(1分)、重(3分);正常为0~6分,轻度嗜睡为7~12分,重度嗜睡为13~18分,严重嗜睡为19分以上[8]。SAQLI用于评估OSAHS患者的生命质量,包含4个维度和35个条目,4个维度分别是日常活动、社会影响、情感活动、症状,每一维度得分为该维度所得总分除以问题数。SAQLI量表的得分即为4个维度的平均分,生命质量差者得分低,反之亦然[9]。SAS用于评估患者的心理状态,可反映最近1周内患者是否出现或存在焦虑状态,共20个条目,正常为总分<50分,轻度焦虑为50~60分,中度焦虑为61~70分,重度焦虑为总分>70分[10]。CPAP治疗依从性分别于住院期间3~5 d、3个月、6个月进行电话随访及量表评估。依从性测量量表[11]分为优:患者可完全按照医嘱进行治疗、运动。良好:患者基本上可按照医嘱进行治疗、运动。差:患者很少按照或基本上不按照医嘱进行治疗、运动。治疗依从良好率=(优+良好)例数/总例数×100%
1.6 统计学方法 采用SPSS 19.0统计软件对数据进行分析,计量资料用均数±标准差( ±s )表示,组间比较采用 t 检验,计数资料采用百分比表示。采用χ2检验。有序分类型资料使用Mann-Whitney U 检验,以 P <0.05为差异有统计学意义。
2 结果
2.1 2组患者干预前后ESS、SAS评分比较 干预后2组患者ESS、SAS评分均低于本组干预前(均 P <0.05),且观察组干预后ESS、SAS评分均低于对照组(均 P <0.05)。见表1。
2.2 2组患者护理干预前后SAQLI评分比较 干预后2组患者SAQLI日常活动、社会影响、情感活动、症状评分均高于本组干预前(均 P <0.05),且观察组干预后各维度评分均高于对照组(均 P <0.05)。见表2。
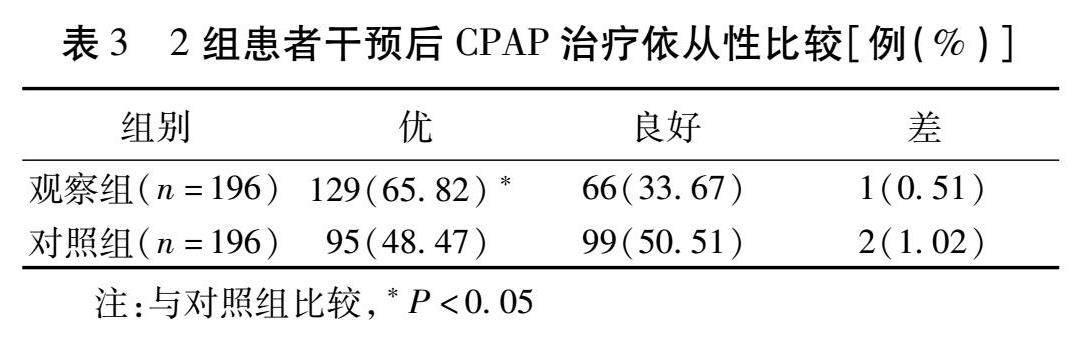
2.3 2组患者干预后CPAP治疗依从性比较 观察组干预后完成CPAP治疗患者明显多于对照组( Z =-3.473, P =0.001),观察组的CPAP治疗依从性更好。见表3。
3 讨论
近年来,OSAHS给患者带来的危害越来越受到国内外专家的重视。OSAHS造成患者的夜间缺氧、白天嗜睡等已经在一定程度上为患者的生活带来了极大的不便,影响了患者的生命质量[12]。由于CPAP治疗疗效肯定、无创、操作简单,在临床中得到广泛应用。但是由于种种原因,患者CPAP治疗的依从性不高,极大影响了治疗效果,甚至部分患者还对呼吸机治疗产生了抵触情绪,医护结合的专业护理应该成为提高患者依从性的良好方法,通过加强综合护理干预,精细化个体化的护理宣教,普及OSAHS基本知识及无创呼吸机治疗的优点,可明显提高患者治疗的依从性,提高疗效也可减少并发症的发生,提高患者的生命质量。本研究结果表明,观察组干预后ESS、SAS评分均低于对照组( P <0.05),说明综合护理干预后增强患者CPAP治疗的临床效果,患者无创呼吸机使用率得到显著的升高,能够有效改善患者夜间低氧血症,缓解患者白天嗜睡,降低夜间间歇低氧情况,从而有效减少口干、头痛等临床症状,提高患者的生命质量[13]。睡眠呼吸暂停患者护理干预将显著提高治疗依从性及治疗效果。实行心理疏导,患者的焦虑情绪减轻,增强其自尊心,包括维护良好的护患关系,增强患者的疾病认知及调动家庭的共同参与,从而间接增强其治疗自信心,最终达到了改善其生命质量的目的。本研究结果还表明,观察组的生命质量较对照组明显改善,提高了患者对OSAHS治疗的认可度,加强了患者治疗的依从性,促使其主动改变生活方式和行为习惯,提高了生命质量。OSAHS的患者临床治疗周期较长,由于受地域、民族习惯影响,部分患者出院后,治疗依从性逐渐下降,导致疾病治疗效果往往无法满足预期。综合护理干预后,完善其家庭照护模式,观察组治疗依从性明显提高,护理人员通过改变患者生活方式, 促进睡眠相关运动如乐眠操,专科卡片和专病图册宣传、综合治疗及患者社会支持系统等多种综合指导方式,帮助患者解决OSAHS治疗过程中关键的问题,改善患者症状及临床表现,促进其遵医行为,对疾病治疗效果具有重要影响。
利益冲突声明 :无。
参考文献
[1] 中国医师协会睡眠医学专业委员会.成人阻塞性睡眠呼吸暂停多学科诊疗指南[J].中华医学杂志,2018,98(24):1902-1914.
[2]沈芳,丁小容,何承元,等.成人阻塞性睡眠呼吸暂停患者生活质量的研究进展[J].中国护理管理,2019,19(11):1742-1747.
[3]胡国清,孙振球,黄正南.生活质量研究概述[J].湖南医科大学学报:社会科学版,2001,3(2):48-51.
[4]WEATHERLY H L,GRIFFIN S C,MC DAID C,et al.An economic analysis of continuous positive airway pressure for the treatment of obstructive sleep apnea-hypopnea syndrome[J].Int J Technol Assess Health Care,2009,25(1):26-34.
[5]王叙嫄,陈玉珠.高血压合并阻塞性睡眠呼吸暂停低通气综合征患者的临床护理分析[J].世界睡眠医学杂志,2023,10(6):1420-1422.
[6]何权瀛,陈宝元.阻塞性睡眠呼吸暂停低通气综合征诊治指南(基层版)[J].中华全科医师杂志,2015,14(7):509-509.
[7]黄新玲,唐晓珍.医护一体化干预模式在阻塞性睡眠呼吸暂停患者中的应用[J].华夏医学,2017,30(5):150-153.
[8]彭莉莉,李进让,孙建军,等.Epworth嗜睡量表简体中文版信度和效度评价[J].中华耳鼻咽喉头颈外科杂志,2011,46(1):44-49.
[9]FLEMONS W W,REIMER M A.Development of a disease-specific health-related quality of life questionnaire for sleep apnea[J].Am J Respir Crit Care Med,1998,158(2):494-503.
[10] 陈杰,陆晓培,李月红,等.伴抑郁、焦虑的阻塞性睡眠呼吸暂停低通气综合征患者多导睡眠图分析[J].福建医药杂志,2017,39(2):25-28.
[11]肖欢,周雯,黄利华,等.慢性阻塞性肺疾病患者家庭氧疗依从性量表的研制[J].中国实用护理杂志,2016,32(7):510-513.
[12]王丽丽,沈悦好,刘素彦.延续性护理在阻塞性睡眠呼吸暂停低通气综合征患者无创机械通气治疗中的应用[J].天津护理,2018,26(5):536-538.
[13]谯占占,周媛媛,许凤梅,等.分析针对性护理对阻塞性睡眠呼吸暂停低通气综合征患者心理状态及睡眠质量的影响[J].世界睡眠医学杂志,2023,10(8):1961-1963.
