硬膜外分娩镇痛产妇门诊行互动式健康教育的价值观察
2024-06-12袁亚苹侯丽莉魏娇娇秦亚萍
袁亚苹 侯丽莉 魏娇娇 秦亚萍
【摘要】 目的 研究分析门诊行互动式健康教育在硬膜外分娩镇痛产妇中的护理效果。方法 选择孕周37周左右符合顺产指征的200例麻醉门诊评估产妇,根据随机数字表法分为对照组和观察组,对照组麻醉医生正常评估,发放分娩镇痛知识宣传册,观察组在麻醉医生评估后给予互动式健康教育胎儿大学课堂。比较2组产妇麻醉门诊评估时焦虑自评量表评分、进入产房焦虑自评量表评分、硬膜外穿刺时间、硬脊膜意外穿破发生率和分娩镇痛满意度。结果 观察组进入产房焦虑自评量表评分比对照组低,差异有统计学意义(P<0.05);观察组与对照组并发症发生率比较,差异无统计学意义(P>0.05);观察组硬膜外穿刺时间明显短于对照组,差异有统计学意义(P<0.05);观察组分娩镇痛满意度明显高于对照组,差异有统计学意义(P<0.05)。结论 门诊互动式健康教育较传统的门诊看诊健康教育可以使产妇更加了解分娩镇痛的健康教育知识,缓解产妇对分娩镇痛操作的焦虑,提高产妇配合度,缩短硬膜外穿刺时间,提高产妇对医疗操作满意度。
【关键词】 硬膜外分娩镇痛;麻醉门诊;互动式健康教育;产妇
文章编号:1672-1721(2024)15-0017-03 文献标志码:A 中国图书分类号:R473.71
现代社会人们追求更高的生活水平和质量,分娩镇痛属于产科进步的特征,大部分人都希望接受无痛分娩[1]。2018年国家卫生健康委员会下发了《关于开展分娩镇痛试点工作的通知》的文件,进一步规范了分娩镇痛相关诊疗行为,提升产妇分娩镇痛水平,提高围产期医疗服务质量,同时也要求加强对孕产妇及其家属的健康宣教。相关研究表明,产妇对硬膜外分娩镇痛相关健康教育的需求程度总体处于较高的水平,产妇希望得到个性化的健康教育[2]。有研究显示,大部分产妇的恐惧主要来自于分娩疼痛以及对分娩镇痛认知不足[3-4],因此,本研究选择了2021年6—8月在南京医科大学附属妇产医院(南京市妇幼保健院)进行分娩镇痛麻醉评估的200例产妇,就门诊行互动式健康教育对硬膜外分娩镇痛产妇的影响展开研究,报告如下。
1 资料与方法
1.1 一般资料
纳入2021年6—8月麻醉门诊评估的200例初产妇,利用随机数字表法分为对照组和观察组,各100例。对照组年龄23~40岁,平均年龄(28.14±2.48)岁;临产孕周37~42周,平均孕周(39.43±1.09)周。观察组年龄22~41岁,平均年龄(28.20±2.53)岁;临产孕周37~41周,平均孕周(39.35±0.97)周。2组基本资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审批,产妇及其家属知情并签署知情同意书。
纳入标准:(1)美国麻醉医师协会分级Ⅰ级—Ⅱ级;
(2)孕周≥37周;(3)足月、单胎、头位初产妇;(4)具有良好的胎盘功能和阴道试产条件;(5)要求硬膜外镇痛;
(6)无硬膜外麻醉禁忌证,无妊娠相关疾病(如妊娠高血压、妊娠糖尿病),无传染病(如乙型肝炎、梅毒),分娩镇痛前胎心率监护无异常(胎心110~160次/min)。
排除标准:(1)椎管内麻醉禁忌证,如凝血功能异
常、穿刺部位感染;(2)合并上呼吸道感染、下生殖道感染、泌尿系统感染等感染性疾病的产妇;(3)胎盘功能不佳、不具备阴道试产条件者;(4)有严重心、肺、肝、肾功能障碍者;(5)存在精神与智力方面问题,不能配合研究者。
1.2 方法
1.2.1 对照组
麻醉医生在麻醉门诊常规对产妇进行系统的看诊,评估产妇病史、体格检查,指导产妇完善相关实验室检查,并且告知产妇分娩镇痛的方式主要为硬膜外镇痛,分娩镇痛常规注意事项以及镇痛后的疼痛管理效果,最后发放分娩镇痛知识的宣传册。
1.2.2 观察组
在常规麻醉门诊评估的基础上,麻醉护士开展互动式健康教育胎儿大学课堂。麻醉护士对产妇集中授课宣讲,1次/周,40~60 min/次,邀请产妇及陪伴产妇的1位家属一起参与互动式健康教育课堂。麻醉护士通过文献查阅、回顾和分析以及对工作中常见问题总结制定授课内容,主要涉及产妇的生理舒适需求、情感支持需求、信息支持需求、技术支持需求4个方面[5]。课程主要内容包括:(1)分娩镇痛知识及体位管理。通过图片、视频的方式让产妇及其家属了解分娩镇痛知识及相关疑问,例如镇痛药物是否影响胎儿,镇痛药物是否会影响乳汁分泌以及腰部穿刺是否会有后遗症等常见问题;告知产妇及其家属分娩镇痛可能发生的并发症,但若认真配合医生护士,会降低并发症发生率,减轻产妇及其家属的恐惧心理;通过情景模拟方式让产妇及其家属了解硬膜外穿刺体位,麻醉护士演示硬膜外体位摆放,即双手抱膝、头低并保持不动,通过比喻该体位“像煮熟的虾一样”,让产妇对硬膜外体位有更加直观、深刻的印象,在保证产妇安全的前提下产妇可以上台体验。(2)疼痛管理。研究表明,宫口开≥2 cm后为分娩镇痛最佳开始时机[6],在此穿刺期间产妇可能会有1~2个宫缩痛,麻醉护士会帮助产妇管理体位,保持不动,防止并发症发生,产妇通过拉梅兹呼吸法调整,即采用缓慢的胸式呼吸,鼻子深吸一口气,随着子宫收缩开始吸气、吐气,反复进行,分散注意力;分娩镇痛的疼痛管理贯穿产妇整个生产过程,直至产妇第二产程结束后2 h,观察无特殊情况,结束镇痛。在分娩镇痛管理期间,由于个体生理差异,药物耐受以及宮口开大等原因,产妇的疼痛评分也不一样,麻醉护士指导产妇使用镇痛泵的自控加药键,了解镇痛泵加药锁定时间的意义,正确表达自己疼痛评分,给麻醉医生追加高浓度麻醉药提供依据。(3)饮食管理。阴道试产并不能保证一定能顺产,当产妇或者胎儿有异常情况时,随时会转为剖宫产,但是产妇更需要能量才能完成生产,麻醉护士指导产妇避免进食固体难消化的食物,提前准备高能量无渣饮料,以免在紧急手术全麻情况下发生呕吐误吸[7]。(4)人文关怀。分娩镇痛实施并不代表完全没有疼痛,随着胎儿下降,产妇后期也会出现坠胀感,加之产程时间长,产妇容易出现紧张、焦虑的情绪,鼓励产妇在生产过程中与麻醉护士、助产士沟通交流,正确表达生理心理需求。同时做好陪伴家属的健康教育,准爸爸也可以现场体验生产镇痛仪器,理解产妇的辛苦,在生产过程中更加耐心、细心地陪伴产妇。
1.3 观察指标
(1)对比2组产妇麻醉门诊时、进入产房后的焦虑自评量表评分,采用焦虑自评量表对产妇焦虑情绪进行评估,共20个项目,分界值为50分,其中>70分为重度焦虑,60~69分为中度焦虑,50~59分为轻度焦虑[8];(2)对比2组产妇进入产房后硬膜外穿刺时间;(3)对比2组产妇的硬脊膜意外穿破发生率;(4)对比2组产妇分娩镇痛满意度,满意度评分标准为1分表示非常不满意,2分表示不满意,3分表示一般,4分表示比较满意,5分表示非常满意。
1.4 统计学方法
采用SPSS 21.0统计学软件分析数据,呈正态分布的计量资料以x±s表示,组间比较采用独立样本t检验,计数资料以百分比表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
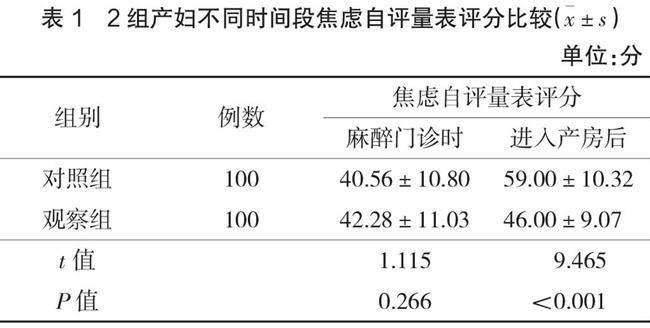
2.1 2组产妇不同时间段焦虑自评量表评分比较
早期麻醉门诊室评估时,观察组与对照组焦虑自评量表评分比较,差异无统计学意义(P>0.05);进入产房后,观察组与对照组焦虑自评量表评分比较,差异有统计学意义(P<0.05),见表1。
2.2 2组产妇硬膜外穿刺时间比较
观察组硬膜外穿刺时间为(7.86±1.53)min,短于对照组的(9.24±2.32)min,差异有统计学意义(t=4.954,P<0.001)。
2.3 2组产妇分娩镇痛满意度比较
观察组满意度评分为(4.32±0.69)分,高于对照组的(4.08±0.73)分,差异有统计学意义(t=2.375,P=0.008)。
2.4 2组产妇硬脊膜意外穿破发生率比较
观察组和对照组硬脊膜意外穿破发生率分别为0.50%、1.50%,差异无统计学意义(χ2=0.253,P=0.615)。
3 讨论
分娩是一件压力应激事件,个人和环境的应对资源可以影响产妇对分娩的应对能力。随着科技发展、网络进步,产妇了解分娩镇痛知识的途径越来越多,如何为产妇创造一个参与感更多、专业性更强的健康教育途径也是健康教育者一直思考的问题。互动式健康教育是对传统健康教育的有效完善,根据制定的相关护理措施,由护理人员与产妇共同实施、评估和分享效果,进一步提高产妇对健康知识的掌握能力[9]。
本次研究结果发现,对照组和观察组进入产房的焦虑自评量表评分比在麻醉门诊时的焦虑自评量表评分高,这可能与临近预产期产妇的社会关系影响以及产妇担心是否能顺利顺产、胎儿是否有危险有关[10]。通过互动式健康教育后,观察组入产房后焦虑自评量表评分比对照组低(P<0.05),表明互动式健康教育能够改善阴道试产产妇的焦虑情绪。产妇及其家属与健康教育者面对面交流,不仅仅是健康教育者针对产妇单方面的分娩镇痛知识输出,还有产妇及其家属疑问的反向反馈,有利于提高产妇对分娩镇痛的整体认知,解除心中疑问,同时全面、系统、规范化的健康教育使陪伴家属起同伴支持作用。观察组硬脊膜意外穿破发生率与对照组比较,差异无统计学意义(P>0.05),分娩镇痛穿刺的过程不仅与产妇的体位配合有关,还与产妇的腰椎生理特征、麻醉医生的穿刺水平相关,但是互动式健康教育明显可以提高产妇体位配合程度,缩短硬膜外穿刺麻醉的时间。调查结果显示,观察组硬膜外穿刺时间明显短于对照度,差异有统计学意义(P<0.05)。产妇分娩镇痛时,宫口往往开2指,在疼痛的影响下难以认真听麻醉医生陈述风险以及体位指导,互动式健康教育之后,产妇有一定硬膜外穿刺风险认知和体位管理能力,能更好更快地摆好体位,避免因宫缩痛改变体位而导致神经并发症发生[11]。观察组分娩镇痛满意度明显高于对照组
(P<0.05),这可能与对照组分娩镇痛期望值较高有关。大部分产妇认为,分娩镇痛应该在穿刺后一直没有疼痛感,而互动式健康教育管理课中告知产妇,在分娩镇痛初期,宫口尚未完全开大,分娩镇痛效果较好,随着宫口逐渐开大,胎儿位置下降,可能会出现压迫酸胀感。互动式健康教育鼓励产妇正确表达自己的疼痛感受,当疼痛逐渐增加时,产妇可以根据健康教育课程中镇痛泵的指导课程自控追加硬膜外止痛药,也可以告知麻醉护士,麻醉护士在评估后遵医嘱决定是否需要追加更高浓度的止痛药。互动式门诊健康教育旨在为产妇提供分娩镇痛管理信息,提高产妇及其家属参与自我管理的积极性。教育干预期为产妇提供分娩镇痛的疼痛管理信息支持,帮助产妇在实施椎管内镇痛时端正态度和行为,缩短麻醉穿刺时间,避免摄入半固体食物,防止呕吐误吸的情况发生。互动式健康教育不仅为产妇提供了一个可以面对面交流、获得医学护理知识的平台,还为麻醉护士提供了一个自我提升的平台。健康教育者在实践过程中不断发现问题、解决问题,从细节出发,促进精细化健康教育管理体系的发展,为产妇营造一个舒适化、值得信任的环境。
门诊互动式健康教育有利于缓减产妇焦虑、紧张等负性情绪,提高产妇配合度,缩短硬膜外穿刺时间,提高产妇对医疗操作的满意度。但门诊互动式健康教育尚处于初始尝试阶段,因产妇及其家属入院检查有一定人数限制,同伴支持作用可能会受限,产妇在得知脊柱穿刺后可能会因害怕并发症发生而产生一定的负性情绪,因此,麻醉护士在为产妇讲解体位管理的内容时,也要加强对产妇体位的安全管理,防止产妇坠床等意外发生。
参考文献
[1] 黄晓勤.椎管内阻滞分娩镇痛的进展[J].中外医学研究,2019,17(15):181-183.
[2] 卢壁娴,龚艳艳.待产妇硬膜外分娩镇痛健康教育需求的调查分析[J].護理实践与研究,2017,14(5):81-84.
[3] TO W W.A questionnaire survey on patients'attitudes towards epidural analgesia in labour[J].Hong Kong Med J,2007,13(3):208-215.
[4] JACKSON G N,ROBINSON P N,LUCAS D N,et al.What mothers know,and want to know,about the complications of general anaesthesia[J].Acta Anaesthesiol Scand,2012,56(5):585-588.
[5] 朱淑榕,魏碧蓉,郭胜斌,等.硬膜外分娩镇痛产妇护理支持需求问卷的研制及信效度检验[J].中华护理杂志,2021,56(9):1318-1324.
[6] 戚芳,黄绍强,闵辉,等.椎管内分娩镇痛护理循证实践方案的构建[J].护理学杂志,2019,34(4):21-25.
[7] 张瑶,袁红梅,秦香,等.不同饮食对低风险产妇硬膜外分娩镇痛及胃排空时间的影响[J].临床麻醉学杂志,2021,37(9):937-940.
[8] SAMAKOURI M,BOUHOS G,KADOGLOU M,et al.Standardization of the Greek version of Zung's self-rating anxiety scale(SAS)[J].Psychiatriki,2012,23(3):212-220.
[9] 邓映英,陈宇静,彭妍.互动式健康教育应用于剖宫产术后母乳喂养护理中的效果研究[J].中国社区医师,2021,37(10):126-127.
[10] 郑媛媛,孙媛,刘晓巍.孕晚期焦虑、抑郁调查及相关因素分析[J].中国妇幼保健,2019,34(7):1631-1633.
[11] 梁宇俐,马涛洪,韩晓娟,等.围术期椎管内麻醉健康教育内容的制订[J].护理研究,2021,35(5):832-838.
(编辑:郭晓添)
